-
¿Cuál es la relación entre el Papanicolaou y la prueba de VPH?
SRC:SelfWritten
El cáncer de cuello uterino es una de las principales causas de morbilidad y mortalidad en mujeres a nivel mundial. La detección temprana de lesiones precancerosas es fundamental para su prevención y tratamiento oportuno. Dos pruebas esenciales en esta detección son la citología cervical, conocida como prueba de Papanicolaou, y la prueba del virus del papiloma humano (VPH). Comprender la relación entre ambas es crucial para una estrategia efectiva de prevención.Prueba de Papanicolaou: detección de anomalías celulares
 La prueba de Papanicolaou es un procedimiento que identifica cambios anormales en las células del cuello uterino. Durante el examen, se recolecta una muestra de células del cuello uterino, las cuales son analizadas en un laboratorio para detectar posibles anomalías que podrían indicar la presencia de lesiones precancerosas o cáncer cervical. Esta prueba ha sido fundamental en la reducción de la incidencia y mortalidad del cáncer de cuello uterino al permitir la detección y tratamiento temprano de lesiones.
La prueba de Papanicolaou es un procedimiento que identifica cambios anormales en las células del cuello uterino. Durante el examen, se recolecta una muestra de células del cuello uterino, las cuales son analizadas en un laboratorio para detectar posibles anomalías que podrían indicar la presencia de lesiones precancerosas o cáncer cervical. Esta prueba ha sido fundamental en la reducción de la incidencia y mortalidad del cáncer de cuello uterino al permitir la detección y tratamiento temprano de lesiones. Prueba de VPH: identificación del agente etiológico
El VPH es una infección de transmisión sexual común, y ciertos tipos de este virus están estrechamente relacionados con el desarrollo de cáncer de cuello uterino. La prueba de VPH busca la presencia del ADN del virus en las células cervicales, identificando infecciones por tipos de alto riesgo que pueden causar cambios celulares precancerosos. Esta prueba es especialmente útil para determinar el riesgo de desarrollar cáncer cervical en el futuro.
Complementariedad de las pruebas: estrategias de detección
La combinación de la prueba de Papanicolaou y la prueba de VPH mejora la eficacia en la detección de lesiones precancerosas y cáncer de cuello uterino. Esta estrategia, conocida como prueba conjunta, permite una evaluación más precisa del riesgo y la implementación de medidas preventivas adecuadas. Por ejemplo, si una mujer tiene una prueba de Papanicolaou normal pero una prueba de VPH positiva, podría requerir un seguimiento más estrecho debido al mayor riesgo de desarrollar lesiones cervicales en el futuro.
Recomendaciones actuales para la detección
Las guías médicas sugieren que las mujeres de 21 a 29 años se realicen una prueba de Papanicolaou cada tres años. A partir de los 30 años, se recomienda realizar una prueba de Papanicolaou y una prueba de VPH cada cinco años, o una prueba de VPH sola cada cinco años, o una prueba de Papanicolaou sola cada tres años. Estas recomendaciones pueden variar según los antecedentes médicos y factores de riesgo individuales, por lo que es esencial consultar con un profesional de la salud para determinar el plan de detección más adecuado.
Importancia de la vacunación contra el VPH
Además de las pruebas de detección, la vacunación contra el VPH es una medida preventiva efectiva para reducir la incidencia de infecciones por tipos de alto riesgo del virus, disminuyendo así la probabilidad de desarrollar cáncer de cuello uterino. La vacunación está recomendada para niñas y mujeres jóvenes antes del inicio de la actividad sexual, aunque también puede ser beneficiosa en mujeres adultas.
Es fundamental que todas las mujeres, independientemente de su edad, mantengan una vigilancia activa sobre su salud cervical. Realizarse pruebas de laboratorio periódicas, como la prueba de Papanicolaou y la prueba de VPH, en centros especializados, es una medida esencial para la detección temprana y prevención del cáncer de cuello uterino. La combinación de estrategias de detección y vacunación ofrece la mejor protección contra esta enfermedad.
-
¿Qué ropa debo usar el día de mi mastografía?
SRC:SelfWritten
La mastografía, o mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Para garantizar la precisión del examen y minimizar cualquier incomodidad, es fundamental que las pacientes se preparen adecuadamente, incluyendo la elección de la vestimenta adecuada el día del procedimiento. Recomendaciones de vestimenta para el día de la mastografía
Recomendaciones de vestimenta para el día de la mastografíaAl acudir a una mastografía, se aconseja utilizar prendas que faciliten el proceso y aseguren comodidad:
- Ropa de dos piezas: Es preferible optar por una blusa combinada con falda o pantalón en lugar de un vestido. Esto permite que solo sea necesario desvestirse de la cintura hacia arriba, simplificando el procedimiento y brindando mayor comodidad a la paciente.
- Evitar accesorios metálicos: Se recomienda no llevar joyas como collares, aretes o pulseras el día del examen, ya que podrían interferir con la calidad de las imágenes radiográficas.
Preparativos adicionales para una mastografía exitosa
Además de la vestimenta, existen otras consideraciones importantes para garantizar la eficacia del examen:
- Abstinencia de productos tópicos: El día de la mastografía, es crucial no aplicar desodorantes, antitranspirantes, polvos, lociones, cremas o perfumes en las axilas o mamas. Estos productos pueden aparecer como manchas blancas en las radiografías, afectando la interpretación de las imágenes.
- Programación adecuada del examen: Para minimizar la sensibilidad mamaria y las molestias durante el procedimiento, es aconsejable programar la mastografía durante la semana posterior al período menstrual, cuando las mamas suelen estar menos sensibles.
Proceso durante la mastografía
Durante el examen, se le proporcionará a la paciente una bata y se le solicitará que se desvista de la cintura hacia arriba. La tecnóloga colocará cada mama sobre una plataforma y aplicará una placa de plástico transparente para comprimir el tejido mamario. Esta compresión, que dura entre 10 y 15 segundos por imagen, es esencial para obtener imágenes claras y detalladas. Aunque puede causar cierta incomodidad, es fundamental para la precisión del diagnóstico.
Importancia de la mastografía en la detección temprana
La mastografía es la herramienta más eficaz para detectar el cáncer de mama en etapas iniciales, incluso antes de que se presenten síntomas. La detección temprana permite intervenciones oportunas y aumenta significativamente las posibilidades de un tratamiento exitoso. Por ello, es esencial que las mujeres sigan las recomendaciones médicas respecto a la periodicidad de las mastografías, adaptadas a su edad y factores de riesgo.
Fomentando el autocuidado y la realización de pruebas de laboratorio
El cuidado de la salud es una responsabilidad personal ineludible. La realización de pruebas de detección, como la mastografía, es esencial para mantener un estado de salud óptimo y prevenir enfermedades graves. Se insta a todas las mujeres a programar sus mastografías según las indicaciones médicas y a consultar a su profesional de salud sobre otras pruebas de laboratorio pertinentes. La detección temprana es una aliada poderosa en la lucha contra el cáncer de mama y otras patologías.
-
Ultrasonido Mamario: Qué Es, Para Qué Sirve y Cómo Se Realiza
SRC:SelfWritten
 El ultrasonido mamario es una herramienta diagnóstica de gran valor utilizada en la medicina para examinar la salud de los senos. Es un procedimiento no invasivo y seguro que proporciona imágenes detalladas de los tejidos mamarios mediante el uso de ondas sonoras. Este artículo aborda qué es el ultrasonido mamario, su propósito en la detección de enfermedades, cómo se realiza y en qué casos es recomendable utilizarlo.
El ultrasonido mamario es una herramienta diagnóstica de gran valor utilizada en la medicina para examinar la salud de los senos. Es un procedimiento no invasivo y seguro que proporciona imágenes detalladas de los tejidos mamarios mediante el uso de ondas sonoras. Este artículo aborda qué es el ultrasonido mamario, su propósito en la detección de enfermedades, cómo se realiza y en qué casos es recomendable utilizarlo.¿Qué Es el Ultrasonido Mamario?
El ultrasonido mamario, también conocido como ecografía mamaria, es un estudio que utiliza ondas sonoras de alta frecuencia para generar imágenes de los tejidos internos de los senos. A diferencia de otros métodos de diagnóstico, como la mamografía, este procedimiento no implica radiación. El ultrasonido se basa en el principio de que las ondas sonoras se reflejan en los diferentes tejidos de la mama, generando imágenes en tiempo real que permiten observar estructuras como nódulos, quistes o masas.
Es comúnmente utilizado para complementar otros exámenes mamográficos y ayudar a los médicos a obtener una visión más clara de los tejidos mamarios, especialmente en mujeres jóvenes con senos densos donde la mamografía puede no ser tan efectiva.
¿Para Qué Sirve el Ultrasonido Mamario?
El ultrasonido mamario es fundamental en el diagnóstico y seguimiento de diversas afecciones mamarias. Entre los usos más comunes se encuentran:
- Detección de masas y quistes: Permite identificar y diferenciar entre quistes benignos llenos de líquido y masas sólidas que podrían ser indicativas de cáncer.
- Evaluación de cambios mamarios: Si una mujer nota un bulto o alteraciones en sus senos, el ultrasonido es útil para determinar la naturaleza del cambio.
- Guiado de biopsias: En casos donde se necesita tomar una muestra de tejido para su análisis, el ultrasonido puede guiar a los médicos para localizar con precisión el área a biopsiar.
- Monitoreo de condiciones previamente diagnosticadas: Es utilizado para hacer un seguimiento de quistes o tumores previamente detectados, asegurando que no presenten signos de malignidad.
Diferencia Entre Ultrasonido Mamario y Mamografía
Una de las principales diferencias entre el ultrasonido mamario y la mamografía radica en la tecnología que emplean. La mamografía es un examen basado en radiografías, en el que se toma una imagen de los senos utilizando rayos X de baja energía. Por otro lado, el ultrasonido mamario utiliza ondas sonoras para producir las imágenes.
La mamografía es muy eficaz en mujeres mayores de 40 años, especialmente para detectar cáncer en etapas tempranas. Sin embargo, en mujeres jóvenes con senos más densos, la mamografía puede no ser tan efectiva, ya que las áreas densas de tejido mamario pueden ocultar masas más pequeñas. En este contexto, el ultrasonido resulta ser una herramienta valiosa, ya que proporciona una visión más clara de los tejidos más densos.
Procedimiento Paso a Paso del Ultrasonido Mamario
El procedimiento para realizar un ultrasonido mamario es relativamente sencillo y no requiere de una preparación especial. A continuación, se describen los pasos más comunes en el proceso:
- Preparación: La paciente se recuesta sobre una camilla en posición horizontal y se descubre la zona del seno que será evaluada. En general, el ultrasonido mamario se realiza de manera rápida, y no es necesario que la paciente deje de realizar sus actividades cotidianas.
- Aplicación de gel conductor: Se aplica un gel especial sobre la piel de la mama. Este gel permite que las ondas sonoras se transmitan eficazmente desde el transductor (el dispositivo que emite y recibe las ondas sonoras) hacia los tejidos mamarios. Además, ayuda a evitar la fricción durante el movimiento del transductor.
- Realización del estudio: El transductor es pasado suavemente sobre la piel de la mama. El profesional de salud puede moverlo en diferentes direcciones para obtener imágenes detalladas de todas las áreas del seno. A medida que el transductor emite ondas sonoras y recoge los ecos, una computadora procesa la información y genera las imágenes en tiempo real.
- Análisis de los resultados: Una vez finalizado el procedimiento, el médico o radiólogo revisa las imágenes obtenidas. Si es necesario, puede solicitar un análisis más detallado o una biopsia para determinar si se trata de una masa benigna o maligna.
- Duración: El examen generalmente dura entre 15 y 30 minutos, dependiendo de la complejidad del caso y de la necesidad de estudiar más áreas de los senos.
Casos en los Que se Recomienda el Ultrasonido Mamario
El ultrasonido mamario se recomienda en diversas situaciones. Algunas de las más comunes son:
- Mujeres con senos densos: Las mujeres jóvenes o aquellas con tejido mamario denso se benefician de un ultrasonido mamario, ya que la mamografía puede no proporcionar imágenes claras.
- Presencia de bultos palpables: Si una mujer nota un bulto en su seno, el ultrasonido puede ayudar a determinar si el bulto es un quiste benigno o una masa sólida que podría requerir más investigaciones.
- Monitoreo de quistes: En mujeres con antecedentes de quistes mamarios, el ultrasonido es útil para realizar un seguimiento regular y asegurarse de que los quistes no hayan cambiado de forma o tamaño.
- Evaluación en mujeres embarazadas o lactantes: Durante el embarazo o la lactancia, la mamografía no es siempre la opción más adecuada debido a la sensibilidad mamaria y la exposición a la radiación. El ultrasonido es una alternativa segura y eficaz.
Beneficios y Limitaciones del Ultrasonido Mamario
El ultrasonido mamario ofrece diversos beneficios que lo hacen una herramienta diagnóstica esencial. Algunos de sus principales beneficios incluyen:
- No utiliza radiación: A diferencia de la mamografía, el ultrasonido no expone al paciente a radiación, lo que lo convierte en una opción segura, especialmente para mujeres jóvenes y embarazadas.
- Ayuda a diferenciar entre quistes y tumores sólidos: El ultrasonido es especialmente útil para distinguir entre quistes llenos de líquido y masas sólidas, lo que puede ser crucial para determinar el siguiente paso en el tratamiento.
- Complementario a la mamografía: En muchos casos, el ultrasonido se utiliza para complementar otros exámenes mamográficos, proporcionando una visión más completa del tejido mamario.
Sin embargo, también existen algunas limitaciones que deben considerarse:
- No es tan efectivo para detectar cáncer en etapas tempranas: Aunque el ultrasonido es excelente para examinar quistes y masas, no siempre puede detectar tumores pequeños que aún no se han desarrollado lo suficiente para ser palpables.
- Dependencia de la experiencia del técnico: Los resultados del ultrasonido pueden depender en gran medida de la habilidad del profesional que realiza el examen y de la calidad de los equipos utilizados.
Análisis Final
El ultrasonido mamario es una herramienta invaluable en la detección y evaluación de afecciones mamarias, especialmente cuando se complementa con otros exámenes, como la mamografía. Su capacidad para proporcionar imágenes claras sin la necesidad de radiación lo convierte en un procedimiento seguro y efectivo, particularmente útil para mujeres jóvenes con senos densos. Sin embargo, su efectividad en la detección de cáncer en sus etapas más tempranas puede ser limitada, lo que resalta la importancia de usarlo como un complemento más que como una herramienta diagnóstica única. La elección de realizar un ultrasonido mamario debe basarse en las recomendaciones médicas personalizadas, teniendo en cuenta los antecedentes clínicos y las características específicas de cada paciente.
-
¿Puedo hacerme una mastografía si tengo implantes mamarios?
SRC:SelfWritten
La mastografía es un estudio fundamental para la detección temprana del cáncer de mama y otras afecciones mamarias. Sin embargo, muchas mujeres con implantes mamarios se preguntan si pueden someterse a este procedimiento sin afectar la calidad de los resultados o comprometer la integridad de los implantes. Con los avances en las técnicas de imagen, es posible realizar una evaluación adecuada sin riesgos significativos.Seguridad de la mastografía en pacientes con implantes
 Las mujeres con implantes mamarios pueden realizarse una mastografía de forma segura, siempre que se utilicen técnicas especializadas para optimizar la visualización del tejido mamario. Es importante informar al radiólogo sobre la presencia de los implantes antes del estudio, ya que esto permite ajustar la técnica y garantizar un análisis preciso.
Las mujeres con implantes mamarios pueden realizarse una mastografía de forma segura, siempre que se utilicen técnicas especializadas para optimizar la visualización del tejido mamario. Es importante informar al radiólogo sobre la presencia de los implantes antes del estudio, ya que esto permite ajustar la técnica y garantizar un análisis preciso.Existen dos consideraciones clave al realizar este examen en pacientes con implantes:
- Compresión controlada: Durante la mastografía, la compresión de la mama es necesaria para obtener imágenes nítidas. En mujeres con implantes, se aplica una presión controlada para minimizar el riesgo de daño.
- Técnica de Eklund o desplazamiento del implante: Esta técnica consiste en apartar el implante para que el tejido mamario pueda visualizarse con mayor claridad en la imagen.
¿Afectan los implantes mamarios la detección de anomalías?
Los implantes pueden dificultar la visualización completa del tejido mamario, especialmente si están colocados sobre el músculo pectoral. Sin embargo, cuando se encuentran debajo del músculo, la interferencia es menor.
Para mejorar la detección de anomalías en mujeres con implantes, el especialista puede recomendar estudios complementarios como:
- Ultrasonido mamario: Permite analizar áreas del tejido mamario que podrían estar ocultas en la mastografía.
- Resonancia magnética: Es útil en casos donde se requiere una evaluación más detallada del tejido mamario y de la integridad de los implantes.
Cuidados previos y recomendaciones para la mastografía
Si una paciente con implantes mamarios va a realizarse una mastografía, es importante seguir ciertas recomendaciones:
- Informar al personal médico sobre la presencia de los implantes antes del estudio.
- Acudir a un centro de diagnóstico especializado en la realización de mastografías para mujeres con implantes.
- Evitar el uso de desodorantes, cremas o talcos en la zona mamaria el día del examen, ya que pueden interferir con la calidad de las imágenes.
- Seguir las indicaciones del especialista en caso de requerir estudios complementarios.
La detección temprana de alteraciones en el tejido mamario es clave para el éxito del tratamiento en caso de enfermedades como el cáncer de mama. Las mujeres con implantes deben realizarse una mastografía de manera periódica, siguiendo las indicaciones de su médico y complementando el diagnóstico con estudios adicionales si es necesario. Acudir a un laboratorio de confianza es un paso fundamental para el cuidado de la salud mamaria.
-
Hígado y Vesícula Biliar: Evaluación Completa con Ultrasonido Hepatobiliar
SRC:SelfWritten
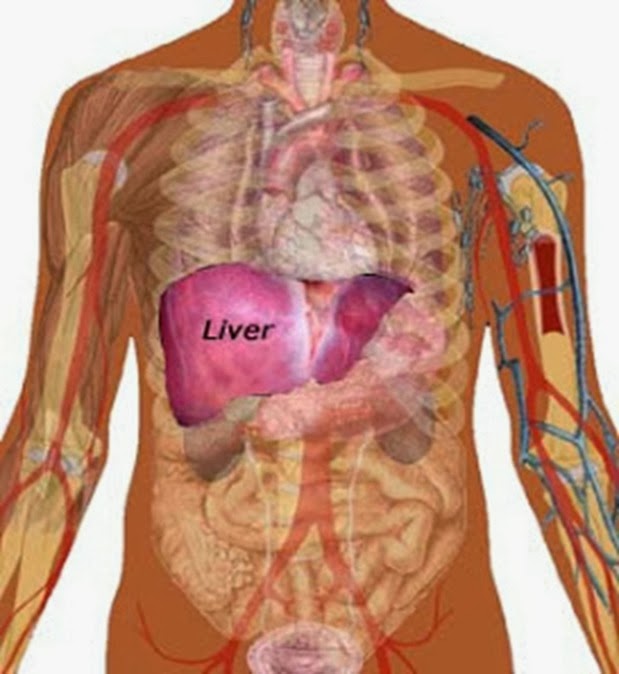 El ultrasonido hepatobiliar es uno de los métodos más utilizados para evaluar la salud del hígado y la vesícula biliar. Esta herramienta no invasiva y accesible proporciona información detallada sobre la anatomía y las condiciones patológicas de estos órganos. Gracias a su capacidad para obtener imágenes en tiempo real, el ultrasonido hepatobiliar es esencial en el diagnóstico y seguimiento de una variedad de enfermedades hepáticas y biliares, desde el hígado graso hasta las afecciones más complejas como los cálculos biliares o el cáncer de hígado. Este artículo explora cómo el ultrasonido hepatobiliar evalúa la salud del hígado y la vesícula biliar, los parámetros clave que se analizan en cada órgano y los signos de alerta que los médicos buscan durante la prueba.
El ultrasonido hepatobiliar es uno de los métodos más utilizados para evaluar la salud del hígado y la vesícula biliar. Esta herramienta no invasiva y accesible proporciona información detallada sobre la anatomía y las condiciones patológicas de estos órganos. Gracias a su capacidad para obtener imágenes en tiempo real, el ultrasonido hepatobiliar es esencial en el diagnóstico y seguimiento de una variedad de enfermedades hepáticas y biliares, desde el hígado graso hasta las afecciones más complejas como los cálculos biliares o el cáncer de hígado. Este artículo explora cómo el ultrasonido hepatobiliar evalúa la salud del hígado y la vesícula biliar, los parámetros clave que se analizan en cada órgano y los signos de alerta que los médicos buscan durante la prueba.Evaluación del Hígado con Ultrasonido Hepatobiliar
El hígado es uno de los órganos más importantes del cuerpo humano, y su evaluación precisa es esencial para detectar diversas patologías. Durante el ultrasonido hepatobiliar, se examinan diferentes aspectos del hígado que permiten a los médicos identificar alteraciones en su estructura y funcionamiento.
Parámetros Clave en la Evaluación del Hígado
Uno de los primeros parámetros que se analiza es el tamaño del hígado. Un hígado aumentado de tamaño puede ser indicativo de condiciones como la hepatitis, el hígado graso o incluso ciertos tipos de cáncer. La textura hepática también es otro factor crucial. Los cambios en la textura del hígado, como un aumento en la ecogenicidad (brillo en las imágenes), son signos típicos de hígado graso, un trastorno común asociado con la obesidad, diabetes tipo 2 y el consumo excesivo de alcohol.
Además, los médicos observan la homogeneidad de las imágenes del hígado. Un hígado sano generalmente presenta una imagen homogénea, mientras que cualquier irregularidad en su apariencia puede sugerir la presencia de lesiones o tumores. El ultrasonido también permite detectar signos de fibrosis hepática, un proceso de cicatrización del hígado que puede progresar a cirrosis si no se controla adecuadamente.
Signos de Alerta en el Hígado
Entre los signos más preocupantes que los médicos buscan durante un ultrasonido hepatobiliar se incluyen la presencia de masas o nódulos en el hígado, que pueden ser indicativos de tumores benignos o malignos. Las imágenes anormales, como áreas hipoecoicas (menos brillantes) o hiperecoicas (más brillantes), también pueden señalar la presencia de patologías hepáticas, como quistes hepáticos o tumores hepáticos.
Otra preocupación importante es la posible dilatación de los vasos sanguíneos hepáticos, lo cual puede sugerir una afección conocida como hipertensión portal, que está asociada con enfermedades hepáticas crónicas. Los cambios en el patrón vascular también pueden estar relacionados con condiciones graves como la cirrosis o el cáncer de hígado.
Evaluación de la Vesícula Biliar con Ultrasonido Hepatobiliar
La vesícula biliar, que almacena la bilis producida por el hígado, juega un papel crucial en la digestión de las grasas. Un examen detallado de la vesícula biliar es fundamental para identificar diversas afecciones, como cálculos biliares, infecciones o tumores.
Parámetros Clave en la Evaluación de la Vesícula Biliar
El ultrasonido hepatobiliar permite medir el tamaño de la vesícula biliar, lo cual es esencial para detectar anormalidades. Una vesícula biliar inflamada, conocida como colecistitis, puede presentar un aumento en su tamaño y engrosamiento de sus paredes. La presencia de cálculos biliares, que son depósitos duros de colesterol o bilirrubina, es uno de los hallazgos más comunes durante este tipo de examen. El ultrasonido es especialmente efectivo para visualizar los cálculos, ya que estos se presentan como áreas hiperecoicas en las imágenes.
Además, la evaluación de la motilidad de la vesícula biliar también es importante. La vesícula biliar debería contraerse adecuadamente cuando se le estimula, lo que permite el paso de la bilis hacia el intestino delgado. La incapacidad de la vesícula biliar para vaciarse adecuadamente puede ser señal de disfunción biliar, que puede estar asociada con dolor abdominal y otros síntomas digestivos.
Signos de Alerta en la Vesícula Biliar
Los signos más comunes de alerta durante el ultrasonido hepatobiliar relacionados con la vesícula biliar incluyen la presencia de cálculos biliares, que pueden causar dolor y obstruir el flujo biliar. El ultrasonido también es crucial para detectar posibles tumores en la vesícula biliar, que suelen aparecer como masas irregulares en las imágenes. La inflamación de la vesícula biliar (colecistitis) es otro hallazgo importante que se puede identificar mediante el engrosamiento de las paredes de la vesícula y la presencia de líquido alrededor de ella.
La presencia de líquidos libres en la cavidad abdominal, conocidos como ascitis, también es motivo de preocupación. Esta condición puede indicar una obstrucción del sistema biliar o complicaciones graves, como infecciones o cáncer.
El Proceso de Ultrasonido Hepatobiliar
El proceso de ultrasonido hepatobiliar es relativamente sencillo y no invasivo. El paciente se acuesta en una camilla, y se le aplica un gel conductor sobre el abdomen. Este gel ayuda a que las ondas sonoras viajen de manera más eficiente, mejorando la calidad de las imágenes. A continuación, el técnico o médico mueve un transductor (un dispositivo pequeño similar a un micrófono) sobre el área a examinar, emitiendo ondas sonoras que rebotan en los órganos internos y producen imágenes detalladas en una pantalla.
Durante el procedimiento, el paciente puede ser instruido para contener la respiración en ciertos momentos, lo que ayuda a obtener imágenes más claras del hígado y la vesícula biliar. El ultrasonido hepatobiliar generalmente no causa dolor y no requiere ningún tipo de preparación especial por parte del paciente, aunque en algunos casos se recomienda ayunar para asegurar una mejor visibilidad de la vesícula biliar.
Perspectivas Futuras en Ultrasonido Hepatobiliar
La tecnología del ultrasonido hepatobiliar continúa avanzando, mejorando tanto la calidad de las imágenes como la capacidad de detectar enfermedades en etapas tempranas. La incorporación de tecnologías como la elastografía hepática, que mide la rigidez del hígado, está revolucionando la forma en que se evalúan las enfermedades hepáticas. En el futuro, se espera que el ultrasonido continúe siendo una herramienta vital para el diagnóstico precoz y el manejo de las enfermedades del hígado y la vesícula biliar.
Análisis Final
El ultrasonido hepatobiliar es una herramienta invaluable en la evaluación de la salud hepática y biliar. Al permitir la observación detallada de ambos órganos, esta técnica no solo facilita la detección temprana de enfermedades, sino que también ayuda en el seguimiento de los tratamientos y la evolución de las condiciones hepáticas y biliares. Los parámetros clave, como el tamaño, la textura y la motilidad del hígado y la vesícula biliar, así como la identificación de signos de alerta como cálculos, tumores y fibrosis, son esenciales para ofrecer diagnósticos precisos. Con el avance de la tecnología, el ultrasonido hepatobiliar promete seguir desempeñando un papel fundamental en la medicina diagnóstica, mejorando la calidad del cuidado de los pacientes.
-
¿Qué significa la presencia de proteínas en un examen general de orina?
SRC:SelfWritten
El examen general de orina (EGO) es una prueba común utilizada para evaluar la salud general de una persona y detectar posibles afecciones en el sistema urinario o en otros órganos del cuerpo. Uno de los hallazgos más importantes que se puede detectar en un EGO es la presencia de proteínas en la orina. Aunque la orina normalmente contiene cantidades mínimas de proteínas, su presencia en niveles elevados puede ser indicativa de varios trastornos de salud, por lo que requiere atención médica inmediata. ¿Por qué se encuentran proteínas en la orina?
¿Por qué se encuentran proteínas en la orina?Las proteínas son componentes esenciales del cuerpo humano, responsables de múltiples funciones biológicas, incluyendo la reparación de tejidos y la regulación del equilibrio de fluidos. Bajo condiciones normales, los riñones filtran la sangre para eliminar los desechos y el exceso de líquidos, pero no deberían permitir que las proteínas, especialmente la albúmina, pasen a la orina. Sin embargo, cuando los riñones están dañados o comprometidos, pueden comenzar a permitir la filtración de proteínas hacia la orina, lo que lleva a la detección de niveles elevados en un examen general de orina.
Causas de la presencia de proteínas en la orina
La presencia de proteínas en la orina puede ser señal de diversas condiciones médicas. Algunas de las causas más comunes incluyen:
- Enfermedades renales: Las afecciones que afectan la función de los riñones, como la glomerulonefritis, la insuficiencia renal o el síndrome nefrótico, pueden provocar la filtración de proteínas en la orina. En estos casos, la proteína que normalmente se retiene en la sangre se filtra a través de los riñones dañados y se excreta en la orina.
- Hipertensión: La presión arterial alta no controlada puede dañar los vasos sanguíneos de los riñones, lo que a su vez afecta su capacidad para filtrar los desechos de manera eficiente, permitiendo que las proteínas pasen a la orina.
- Diabetes: La diabetes mal controlada puede dañar los riñones, provocando lo que se conoce como nefropatía diabética. Esta condición se caracteriza por la filtración de proteínas en la orina debido al daño en los pequeños vasos sanguíneos de los riñones.
- Infecciones urinarias: Las infecciones en el tracto urinario pueden causar inflamación en los riñones o en las vías urinarias, lo que podría dar lugar a la presencia de proteínas en la orina.
- Ejercicio intenso: En algunas situaciones, especialmente después de un ejercicio físico extenuante, las proteínas pueden aparecer temporalmente en la orina. Sin embargo, este tipo de proteína generalmente no está asociada con problemas renales graves.
¿Cómo se detecta la presencia de proteínas en la orina?
La presencia de proteínas en la orina se detecta a través del análisis químico de la muestra de orina, que se realiza durante un examen general de orina. En algunos casos, si se detectan cantidades significativas de proteínas, el médico puede solicitar pruebas adicionales para determinar la causa subyacente. Estas pruebas pueden incluir análisis de sangre, ecografías renales o biopsias de riñón en casos más graves.
¿Qué hacer si se detectan proteínas en la orina?
Si se detecta proteína en la orina, es fundamental seguir las recomendaciones del médico para investigar más a fondo la causa subyacente. El tratamiento variará según la condición que esté provocando la filtración de proteínas y puede incluir medicamentos para controlar la hipertensión, el azúcar en la sangre o el tratamiento específico para enfermedades renales.
Mantener un control adecuado de la salud renal es fundamental. Si tienes factores de riesgo o has experimentado síntomas como hinchazón o fatiga inexplicada, es importante realizarse un examen general de orina regularmente. La detección temprana de cualquier anormalidad puede marcar una diferencia significativa en la prevención y tratamiento de enfermedades graves.
-
Preguntas Frecuentes sobre la Tomografía Computarizada
SRC:SelfWritten
 La tomografía computarizada (TC) es una de las herramientas más avanzadas y eficaces utilizadas en la medicina para obtener imágenes detalladas del interior del cuerpo humano. A través del uso de rayos X y procesamiento computarizado, esta técnica permite a los médicos diagnosticar una amplia variedad de enfermedades y condiciones. Sin embargo, como con cualquier procedimiento médico, es natural que los pacientes tengan preguntas sobre el examen. Este artículo aborda las preguntas más frecuentes sobre la tomografía computarizada, ofreciendo información clara y precisa.
La tomografía computarizada (TC) es una de las herramientas más avanzadas y eficaces utilizadas en la medicina para obtener imágenes detalladas del interior del cuerpo humano. A través del uso de rayos X y procesamiento computarizado, esta técnica permite a los médicos diagnosticar una amplia variedad de enfermedades y condiciones. Sin embargo, como con cualquier procedimiento médico, es natural que los pacientes tengan preguntas sobre el examen. Este artículo aborda las preguntas más frecuentes sobre la tomografía computarizada, ofreciendo información clara y precisa.¿Qué es la tomografía computarizada?
La tomografía computarizada es una técnica de diagnóstico por imágenes que utiliza rayos X y computadoras para crear imágenes detalladas del interior del cuerpo. A diferencia de las radiografías tradicionales, que solo producen imágenes bidimensionales, la tomografía computarizada permite obtener imágenes en cortes transversales (o secciones) en 3D de los órganos, tejidos y huesos. Estas imágenes son cruciales para el diagnóstico de una amplia gama de enfermedades, incluidas fracturas óseas, infecciones, tumores, enfermedades cardíacas y problemas vasculares.
¿Es segura la tomografía computarizada?
La tomografía computarizada se considera una técnica segura cuando se realiza correctamente y bajo la supervisión de profesionales de la salud capacitados. Como cualquier examen que implique el uso de radiación, existen ciertos riesgos asociados con la exposición a rayos X. Sin embargo, la cantidad de radiación utilizada en una TC es mínima y está cuidadosamente controlada para garantizar que los beneficios del examen superen cualquier posible riesgo.
En la mayoría de los casos, los médicos utilizan la tomografía computarizada solo cuando es necesario para un diagnóstico y para obtener información crucial para el tratamiento del paciente. Además, los avances tecnológicos han permitido reducir la dosis de radiación necesaria sin comprometer la calidad de las imágenes. Es importante que los pacientes informen a su médico si están embarazadas o pueden estarlo, ya que la radiación puede afectar al feto. En estos casos, el médico puede considerar otras opciones de diagnóstico si es posible.
¿Qué se siente durante el procedimiento?
Durante el procedimiento de tomografía computarizada, la mayoría de los pacientes experimentan una sensación de incomodidad mínima. En general, el proceso es indoloro. El paciente deberá acostarse en una mesa que se moverá lentamente hacia un tubo grande y circular (el escáner de TC). Es posible que se le pida al paciente que permanezca inmóvil durante unos minutos mientras se toman las imágenes, lo que puede generar algo de incomodidad, pero no es doloroso.
En algunos casos, se administra un medio de contraste para mejorar la visibilidad de las imágenes. Este medio se puede inyectar por vía intravenosa o administrarse por vía oral, dependiendo del área del cuerpo que se esté examinando. Algunas personas pueden experimentar una sensación de calor o un ligero sabor metálico en la boca al recibir el medio de contraste. Estos efectos son temporales y desaparecen poco después de que se haya completado el examen.
¿Cuánto tiempo dura el examen de tomografía computarizada?
La duración de un examen de tomografía computarizada depende de la parte del cuerpo que se esté evaluando y de si se utiliza o no un medio de contraste. En general, la mayoría de los exámenes de TC duran entre 10 y 30 minutos. Si se utiliza un medio de contraste, el tiempo puede alargarse ligeramente debido a la administración del contraste y el tiempo necesario para que este fluya por el cuerpo.
Aunque el examen puede durar solo unos minutos, el proceso completo, que incluye la preparación y los estudios previos a la TC, puede llevar un poco más de tiempo. La buena noticia es que, a diferencia de otros procedimientos como la resonancia magnética, no es necesario que el paciente esté en el escáner durante un período prolongado, y la tomografía computarizada es significativamente más rápida en comparación con otras pruebas de diagnóstico por imágenes.
¿Cuáles son los riesgos de la tomografía computarizada?
Aunque la tomografía computarizada es generalmente segura, como se mencionó anteriormente, existe una pequeña exposición a la radiación. Los efectos negativos de la radiación suelen ser mínimos en la mayoría de los pacientes, pero la exposición repetida a la radiación puede aumentar el riesgo de efectos adversos a largo plazo, como el cáncer. Es por esto que los médicos se aseguran de que la TC solo se realice cuando sea absolutamente necesario para el diagnóstico o el tratamiento.
En raras ocasiones, algunos pacientes pueden experimentar reacciones alérgicas al medio de contraste, como picazón, enrojecimiento de la piel o dificultad para respirar. Sin embargo, estas reacciones son infrecuentes y pueden ser tratadas de inmediato si ocurren. Es importante informar al equipo médico sobre cualquier alergia conocida antes de realizar el examen.
¿Es necesario prepararse para una tomografía computarizada?
En la mayoría de los casos, la preparación para una tomografía computarizada es mínima. Dependiendo del área del cuerpo que se esté evaluando, el médico puede indicarle al paciente que evite comer o beber durante algunas horas antes del procedimiento, especialmente si se va a utilizar un medio de contraste. Además, si el examen es de una parte específica del cuerpo, como el abdomen o el tórax, es posible que se le pida al paciente que se quite la ropa o cualquier objeto metálico, como joyas, gafas o piercings, para evitar interferencias con la calidad de las imágenes.
Cuando se utiliza un medio de contraste intravenoso, el paciente generalmente debe beber líquidos adicionales para ayudar a eliminar el contraste del cuerpo una vez que se haya completado el examen.
¿Puedo realizar una tomografía computarizada si estoy embarazada?
Si está embarazada, es crucial informar a su médico o al técnico de radiología antes de realizar una tomografía computarizada. La radiación utilizada en este procedimiento puede representar un riesgo para el feto, especialmente en el primer trimestre del embarazo, cuando los órganos del bebé se están desarrollando. En muchos casos, los médicos optan por usar otras técnicas de diagnóstico, como la ecografía, que no implican radiación.
Si la tomografía computarizada es necesaria para el diagnóstico de una afección grave durante el embarazo, el médico tomará precauciones adicionales para minimizar la exposición a la radiación y garantizar la seguridad de la madre y el bebé.
¿Con qué frecuencia puedo realizarme una tomografía computarizada?
La frecuencia con la que un paciente se somete a un examen de tomografía computarizada depende de la condición que se esté evaluando y de las recomendaciones médicas. Generalmente, los médicos no realizan tomografías computarizadas de forma rutinaria, sino solo cuando es necesario para confirmar un diagnóstico o evaluar la respuesta al tratamiento.
Si un paciente necesita someterse a exámenes de TC repetidamente, los médicos pueden optar por usar otras pruebas de diagnóstico, como resonancias magnéticas o ultrasonidos, para reducir la exposición a la radiación.
Análisis Final
La tomografía computarizada es una herramienta fundamental en el diagnóstico médico, proporcionando imágenes detalladas que permiten detectar y evaluar una amplia gama de enfermedades. Aunque la tomografía computarizada es generalmente segura y no invasiva, es importante que los pacientes estén informados sobre el procedimiento, los riesgos asociados y cómo prepararse adecuadamente. La tecnología de la tomografía computarizada sigue evolucionando, y se espera que continúe mejorando la calidad de los diagnósticos y reduciendo los riesgos asociados con la exposición a la radiación. Al comprender estos aspectos, los pacientes pueden tomar decisiones más informadas sobre su atención médica.
-
Electrocardiograma: Diagnóstico y Tratamiento
SRC:SelfWritten
El electrocardiograma constituye uno de los procedimientos esenciales en la medicina moderna para evaluar la función cardiaca. Su relevancia surge de la capacidad para registrar la actividad eléctrica del corazón mediante electrodos colocados en puntos estratégicos del cuerpo, reflejando en un trazado gráfico el estado de las aurículas y ventrículos. Al interpretarse de manera adecuada, el electrocardiograma posibilita la identificación de múltiples afecciones, desde arritmias benignas hasta signos de enfermedad coronaria. Por ello, su empleo es vital tanto en la atención primaria como en la práctica hospitalaria especializada.
Importancia de la evaluación cardiaca temprana
La detección precoz de anomalías en la salud cardiovascular es fundamental para implementar estrategias terapéuticas efectivas. El electrocardiograma, al ser un examen no invasivo y de bajo costo, se ha consolidado como pilar en el diagnóstico inicial de pacientes con dolor torácico, palpitaciones o mareos. Del mismo modo, individuos con antecedentes familiares de cardiopatías, hipertensión arterial o diabetes son candidatos a someterse a una electrocardiografía periódica, con el propósito de descubrir alteraciones subclínicas que pudieran evolucionar a eventos más graves.Por otra parte, la sencillez de su ejecución lo convierte en una prueba accesible en la mayor parte de las instituciones de salud. El profesional clínico valora la frecuencia cardiaca, el ritmo, la morfología de las ondas y la presencia de desviaciones en el segmento ST, elementos que ofrecen indicios sobre isquemia, sobredemanda del músculo cardiaco o alteraciones congénitas. Asimismo, el electrocardiograma sirve como punto de partida para indicar otras pruebas complementarias, como la ecocardiografía o la prueba de esfuerzo, en caso de requerir un abordaje más exhaustivo.
Relevancia del electrocardiograma en el diagnóstico
Gracias a su capacidad para evidenciar cambios sutiles en la actividad eléctrica, el electrocardiograma permite detectar trastornos del ritmo como la fibrilación auricular, el aleteo auricular o la taquicardia ventricular. Estos diagnósticos tempranos inciden directamente en la calidad de vida del paciente, dado que las arritmias pueden generar complicaciones embólicas o insuficiencia cardiaca si no se tratan de manera oportuna.La cardiopatía isquémica, una de las principales causas de mortalidad a nivel mundial, también deja huellas características en el trazado electrocardiográfico. Alteraciones específicas, como la inversión de la onda T o el supra o infradesnivel del segmento ST, sugieren la existencia de lesiones en las arterias coronarias. Este hallazgo, en conjunto con la exploración clínica y los biomarcadores sanguíneos, ayuda a precisar la gravedad del cuadro y a definir intervenciones de urgencia, tales como la angioplastia coronaria.
Aplicaciones en el tratamiento de enfermedades cardiacas
El electrocardiograma no solo brinda información diagnóstica, sino que también orienta la planificación terapéutica. Pacientes con marcapasos son monitoreados a través de trazados electrocardiográficos para comprobar el adecuado funcionamiento del dispositivo y la respuesta del corazón ante la estimulación eléctrica. En casos de arritmias crónicas, la electrocardiografía sirve para ajustar dosis de antiarrítmicos y reducir al mínimo los efectos adversos asociados al uso prolongado de dichos fármacos.En el contexto de la cardiopatía isquémica, el ECG constituye una herramienta para evaluar la evolución de un infarto y vigilar la reperfusión tras procedimientos de revascularización, como la colocación de stents. Además, en pacientes con insuficiencia cardiaca, la observación de la duración del complejo QRS y la aparición de extrasístoles repetitivas resulta útil para determinar la necesidad de dispositivos de resincronización cardíaca u otras alternativas de tratamiento.
 Monitorización continua y seguimiento médico
Monitorización continua y seguimiento médico
La electrocardiografía no se limita al registro puntual en un consultorio o sala de emergencias. Existen modalidades de registro ambulatorio, como el Holter, que recaba información continua durante 24 o 48 horas. Esta variante posibilita la detección de trastornos intermitentes que no se observan en un examen convencional, aportando datos más completos sobre la dinámica del ritmo cardiaco en la vida cotidiana del paciente.También destacan los sistemas de telemetría en unidades críticas, donde se monitoriza en tiempo real el trazado cardiaco de cada persona. Si el registro electrónico sugiere una alteración grave, el equipo de salud actúa de inmediato para prevenir desenlaces fatales. Así, el electrocardiograma contribuye a reducir riesgos y a optimizar la eficiencia de la atención.
Perspectiva actual y avances tecnológicos
La digitalización y los avances en software han perfeccionado la calidad de los electrocardiógrafos, facilitando la interpretación clínica y la conservación de los datos en historias médicas electrónicas. La nitidez y precisión del trazado han mejorado, posibilitando diagnósticos aún más acertados y un mejor seguimiento a largo plazo de condiciones crónicas. Además, la incorporación de algoritmos de inteligencia artificial perfila un futuro prometedor, donde los sistemas automatizados podrán alertar sobre cambios sutiles en el patrón eléctrico incluso antes de que el paciente experimente síntomas.El electrocardiograma, en sus múltiples formas de presentación, aporta información clave para el diagnóstico y la definición de tratamientos adecuados. Contribuye de manera significativa a la prevención de complicaciones graves y al control oportuno de enfermedades cardiovasculares, por lo que su papel como herramienta diagnóstica y terapéutica permanece vigente y en continua evolución.
-
Tomografía con Contraste: Indicaciones, Beneficios y Precauciones
SRC:SelfWritten
La tomografía computarizada (TC) con contraste es una herramienta diagnóstica avanzada que proporciona imágenes detalladas del interior del cuerpo humano. A diferencia de la tomografía simple, este tipo de escáner utiliza un medio de contraste para mejorar la visibilidad de ciertos tejidos y estructuras internas, lo que permite a los médicos obtener información más precisa para el diagnóstico y tratamiento de diversas afecciones. Este artículo explora qué es el contraste en la tomografía, cómo se utiliza, en qué casos es necesario y qué precauciones deben tomar los pacientes antes de someterse a este procedimiento.¿Qué es el Contraste y Cómo se Utiliza en la Tomografía?
 El contraste utilizado en la tomografía es una sustancia que se introduce en el cuerpo para mejorar la visibilidad de ciertos órganos y tejidos durante el escaneo. En la mayoría de los casos, el contraste se administra por vía intravenosa, aunque también puede ser administrado por vía oral o en algunos casos por vía rectal, dependiendo de la parte del cuerpo que se esté evaluando.
El contraste utilizado en la tomografía es una sustancia que se introduce en el cuerpo para mejorar la visibilidad de ciertos órganos y tejidos durante el escaneo. En la mayoría de los casos, el contraste se administra por vía intravenosa, aunque también puede ser administrado por vía oral o en algunos casos por vía rectal, dependiendo de la parte del cuerpo que se esté evaluando.Los medios de contraste contienen compuestos que alteran la forma en que los rayos X interactúan con los tejidos del cuerpo. Estos compuestos, como el yodo, son absorbidos de manera diferente por distintos tipos de tejidos, lo que permite que se resalten estructuras específicas. Los órganos como los vasos sanguíneos, el cerebro, los pulmones y el tracto gastrointestinal son algunos de los que se benefician más de esta mejora en la imagen. El contraste hace que ciertas áreas del cuerpo se vean más claras y definidas en las imágenes de tomografía, lo que facilita la detección de problemas médicos.
La principal ventaja del contraste en la tomografía es que permite una visión más precisa de los vasos sanguíneos, tumores, inflamaciones y otras anomalías que pueden no ser fácilmente detectadas con una tomografía convencional sin contraste.
Casos en los que es Necesario el Contraste en la Tomografía
La tomografía con contraste se utiliza en una variedad de situaciones médicas, especialmente cuando se necesita una visualización más detallada de ciertas estructuras internas o cuando los hallazgos en un examen inicial no son concluyentes. A continuación, se describen algunos de los casos más comunes en los que el contraste es esencial para obtener un diagnóstico preciso.
Diagnóstico de Enfermedades Vasculares
El contraste intravenoso es fundamental para la evaluación de las arterias y venas dentro del cuerpo, ya que ayuda a resaltar los vasos sanguíneos. Esta aplicación es especialmente útil en la evaluación de condiciones como la enfermedad arterial coronaria, aneurismas y trombosis venosa profunda. La tomografía computarizada con contraste, específicamente la tomografía computarizada de angiografía (CTA), se utiliza para visualizar el sistema vascular y detectar obstrucciones o bloqueos que podrían poner en peligro la salud del paciente.
En los pacientes con sospecha de embolias pulmonares o arterias coronarias bloqueadas, la tomografía con contraste es crucial para confirmar el diagnóstico y permitir una intervención rápida.
Evaluación de Tumores y Cáncer
El contraste también juega un papel importante en la evaluación de tumores y otras formaciones anormales dentro del cuerpo. Los tumores y masas malignas suelen absorber el contraste de manera diferente a los tejidos normales, lo que permite a los médicos identificar su tamaño, forma y ubicación exacta. Esto es crucial para determinar el tratamiento adecuado, como cirugía, quimioterapia o radioterapia.
En el caso del cáncer de pulmón, por ejemplo, la tomografía con contraste puede proporcionar imágenes claras del tumor, su relación con los tejidos circundantes y si se ha diseminado a otras partes del cuerpo. Esta información es esencial para planificar un tratamiento efectivo.
Evaluación de Enfermedades del Sistema Nervioso
La tomografía con contraste también es útil para evaluar problemas en el cerebro, como tumores, hemorragias o inflamaciones. En situaciones donde se sospechan condiciones como un accidente cerebrovascular, infecciones del cerebro o esclerosis múltiple, el contraste mejora la visibilidad de las áreas afectadas, lo que permite a los médicos obtener una imagen más clara del estado de la condición neurológica.
En algunos casos de hemorragias cerebrales, el contraste permite diferenciar entre sangrados agudos y crónicos, lo que influye directamente en el tratamiento inmediato a seguir.
Evaluación de Enfermedades Abdominales
En el abdomen, la tomografía con contraste se utiliza para evaluar afecciones como apendicitis, diverticulitis, abscesos y enfermedades inflamatorias intestinales. El contraste mejora la visualización de los órganos y las estructuras vasculares, lo que permite detectar inflamaciones, infecciones o perforaciones que podrían no ser evidentes en un examen inicial. También se usa para evaluar el hígado y los riñones, donde el contraste resalta masas o anomalías que pueden indicar enfermedades como el cáncer o los quistes renales.
Posibles Efectos Secundarios y Precauciones para Pacientes
Aunque la tomografía con contraste es generalmente segura, existen algunos riesgos y efectos secundarios asociados con el uso de medios de contraste, especialmente en personas con ciertas condiciones de salud. Es importante que los pacientes sean evaluados antes del procedimiento y sigan las indicaciones médicas para minimizar cualquier riesgo.
Reacciones alérgicas
Una de las preocupaciones más comunes asociadas con el uso de medios de contraste es la posibilidad de una reacción alérgica. Aunque estas reacciones son poco frecuentes, pueden variar desde síntomas leves, como urticaria o picazón, hasta reacciones graves, como dificultad para respirar o shock anafiláctico. Los pacientes con antecedentes de alergias a los contrastes o a otros medicamentos deben informar a su médico antes de realizarse la tomografía. En algunos casos, se puede utilizar un tipo diferente de contraste o premedicación para reducir el riesgo de reacciones alérgicas.
Problemas Renales
El medio de contraste utilizado en la tomografía puede afectar la función renal, especialmente en pacientes con problemas renales preexistentes. La nefropatía inducida por contraste es una complicación rara pero seria que puede dañar los riñones. Los pacientes con insuficiencia renal o diabetes deben ser monitoreados cuidadosamente antes y después de la administración del contraste. En algunos casos, puede ser necesario ajustar la dosis del contraste o elegir un enfoque alternativo para evitar el riesgo de daño renal.
Otros Efectos Secundarios
Además de las reacciones alérgicas y problemas renales, algunos pacientes pueden experimentar efectos secundarios menores, como náuseas, dolor de cabeza o mareos después de la administración del contraste. Estos efectos suelen ser temporales y desaparecen en poco tiempo. Si un paciente experimenta síntomas más graves o persistentes, debe contactar a su médico de inmediato.
Análisis Final
La tomografía con contraste es una herramienta diagnóstica esencial en la medicina moderna, proporcionando una visión detallada de diversas afecciones médicas. Desde la evaluación de enfermedades vasculares hasta la detección temprana de tumores, el contraste mejora significativamente la precisión del diagnóstico y facilita la planificación del tratamiento. Sin embargo, como con cualquier procedimiento médico, es importante considerar las posibles reacciones adversas y tomar las precauciones necesarias para garantizar la seguridad del paciente. La evaluación adecuada de los riesgos y la selección del tipo de contraste más adecuado para cada paciente son fundamentales para maximizar los beneficios de este examen.
-
¿Cuándo es Necesaria una Tele de Tórax? Guía para Pacientes
SRC:SelfWritten
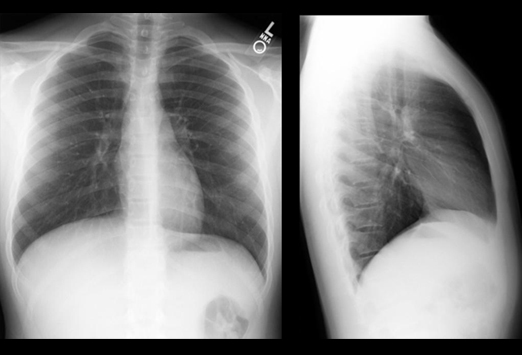 La tele de tórax es una de las pruebas de diagnóstico más comunes en medicina, utilizada para obtener imágenes detalladas del área torácica, que incluye los pulmones, el corazón, las costillas y otros órganos vitales. Esta prueba es esencial en la identificación y seguimiento de diversas afecciones que afectan al tórax, como infecciones pulmonares, enfermedades cardíacas, y lesiones óseas. En este artículo, se explicará cuándo es necesaria una tele de tórax, qué condiciones médicas suelen requerirla, los criterios que los médicos utilizan para solicitarla y cómo interpretar su importancia en diferentes contextos médicos.
La tele de tórax es una de las pruebas de diagnóstico más comunes en medicina, utilizada para obtener imágenes detalladas del área torácica, que incluye los pulmones, el corazón, las costillas y otros órganos vitales. Esta prueba es esencial en la identificación y seguimiento de diversas afecciones que afectan al tórax, como infecciones pulmonares, enfermedades cardíacas, y lesiones óseas. En este artículo, se explicará cuándo es necesaria una tele de tórax, qué condiciones médicas suelen requerirla, los criterios que los médicos utilizan para solicitarla y cómo interpretar su importancia en diferentes contextos médicos.¿Qué es una Tele de Tórax?
La tele de tórax, también conocida como radiografía de tórax, es una prueba diagnóstica no invasiva que utiliza rayos X para capturar imágenes detalladas del tórax. Esta prueba es fundamental para visualizar los pulmones, el corazón, los vasos sanguíneos y las estructuras óseas dentro del área torácica. A través de esta técnica, los médicos pueden detectar una amplia variedad de condiciones médicas, desde infecciones hasta trastornos pulmonares crónicos y problemas cardíacos.
Condiciones Médicas que Requieren una Tele de Tórax
Existen diversas condiciones médicas en las que los médicos pueden recomendar una tele de tórax. A continuación, se detallan algunas de las situaciones más comunes que justifican la realización de esta prueba.
Dolor Torácico
El dolor torácico es uno de los síntomas más comunes por los cuales los pacientes buscan atención médica. Si bien el dolor en el pecho puede ser causado por una amplia gama de condiciones, incluyendo problemas musculoesqueléticos, trastornos digestivos o infecciones respiratorias, es fundamental descartar causas más graves, como un infarto de miocardio o una embolia pulmonar. Una tele de tórax puede ser útil para evaluar posibles afecciones pulmonares o cardíacas que puedan estar originando el dolor.
En casos de dolor torácico agudo o severo, especialmente si se asocia con dificultad para respirar, sudoración excesiva o mareos, la tele de tórax puede ser necesaria para identificar condiciones como:
- Infarto de miocardio (al observar signos de insuficiencia cardíaca o alteraciones en el tamaño del corazón).
- Neumonía (que puede provocar dolor torácico debido a la inflamación de los pulmones).
- Neumotórax (presencia de aire en la cavidad pleural que puede causar dolor y dificultad respiratoria).
Tos Persistente
La tos persistente es otro motivo frecuente por el que los médicos solicitan una tele de tórax. Si la tos no mejora después de un tratamiento inicial o dura más de tres semanas, puede ser un indicio de una afección más grave que afecta los pulmones o las vías respiratorias. Algunas de las condiciones que pueden estar asociadas con una tos persistente incluyen:
- Neumonía: Infección que causa inflamación en los pulmones y puede llevar a la acumulación de líquido, lo que dificulta la respiración.
- Bronquitis crónica: Condición comúnmente relacionada con el tabaquismo que provoca tos persistente y dificultad para respirar.
- Cáncer de pulmón: En algunos casos, la tos persistente puede ser un síntoma de un tumor pulmonar, que puede ser visualizado a través de una tele de tórax.
Sospecha de Infección Pulmonar
Las infecciones pulmonares, como la neumonía, la tuberculosis o el COVID-19, son otras razones comunes para solicitar una tele de tórax. Estas infecciones pueden causar síntomas como fiebre, tos, dificultad para respirar y dolor en el pecho. La tele de tórax ayuda a visualizar la extensión de la infección y detectar posibles complicaciones, como la acumulación de líquido en los pulmones o la presencia de abscesos pulmonares.
Además, la tele de tórax puede ser útil para evaluar el estado de los pulmones en pacientes con condiciones crónicas como la enfermedad pulmonar obstructiva crónica (EPOC), que puede empeorar debido a infecciones respiratorias.
Enfermedades Cardíacas
La tele de tórax también se utiliza para evaluar el estado del corazón y los vasos sanguíneos, lo que es crucial para los pacientes que presentan síntomas como dificultad para respirar, hinchazón en las piernas o fatiga extrema. Algunas de las enfermedades cardíacas que se pueden evaluar mediante esta prueba incluyen:
- Insuficiencia cardíaca: Donde el corazón no puede bombear sangre de manera eficiente, lo que puede causar congestión en los pulmones.
- Hipertensión pulmonar: Un aumento de la presión arterial en los pulmones, que puede ser observado por cambios en el tamaño del corazón o los vasos sanguíneos pulmonares.
En estos casos, la tele de tórax no solo ayuda a identificar anomalías estructurales en el corazón, sino también a determinar la presencia de líquido en los pulmones, lo cual es un signo común de insuficiencia cardíaca.
Criterios para Solicitar una Tele de Tórax
Los médicos utilizan varios criterios para determinar cuándo es necesario solicitar una tele de tórax. En general, la decisión depende de los síntomas del paciente, su historial médico y los hallazgos en el examen físico. Entre los criterios más importantes se incluyen:
- Presencia de síntomas respiratorios: Si el paciente presenta tos persistente, dificultad para respirar, sibilancias o dolor torácico, especialmente cuando se asocia con fiebre o cambios en la coloración de la piel, la tele de tórax es crucial para identificar una causa subyacente.
- Historia de enfermedades respiratorias o cardíacas: Pacientes con antecedentes de enfermedades pulmonares crónicas, enfermedades cardíacas o cáncer son más propensos a necesitar una tele de tórax para monitorear su condición o detectar complicaciones.
- Examen físico anómalo: Si el médico detecta signos de afecciones pulmonares o cardíacas durante el examen físico, como ruidos respiratorios anormales o una frecuencia cardíaca irregular, la tele de tórax puede ser utilizada para obtener más detalles.
Cómo Interpretar la Importancia de una Tele de Tórax en Diferentes Contextos Médicos
La tele de tórax desempeña un papel fundamental en el diagnóstico y seguimiento de una amplia variedad de afecciones médicas. En función del contexto clínico, su interpretación puede variar significativamente. Por ejemplo:
- En la neumonía: La tele de tórax puede mostrar opacidades en los pulmones, que son indicativas de inflamación debido a una infección.
- En enfermedades cardíacas: Puede ayudar a observar el tamaño del corazón y la presencia de líquido en los pulmones, lo cual es un signo de insuficiencia cardíaca.
- En la detección de cáncer de pulmón: Aunque no es la prueba más precisa para diagnosticar cáncer, la tele de tórax puede identificar masas o nódulos en los pulmones que requieren una evaluación más detallada mediante técnicas adicionales como la tomografía computarizada (TC).
En resumen, la tele de tórax es una herramienta diagnóstica clave que permite a los médicos identificar una amplia gama de afecciones torácicas. Desde infecciones respiratorias hasta enfermedades cardíacas y lesiones óseas, esta prueba proporciona información invaluable para guiar el tratamiento de los pacientes. La decisión de realizar una tele de tórax se basa en los síntomas del paciente, su historial médico y los hallazgos en el examen físico, lo que garantiza que esta prueba se utilice de manera efectiva para abordar preocupaciones de salud graves.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.