-
Ventiladores mecánicos: aliados esenciales en cuidados intensivos
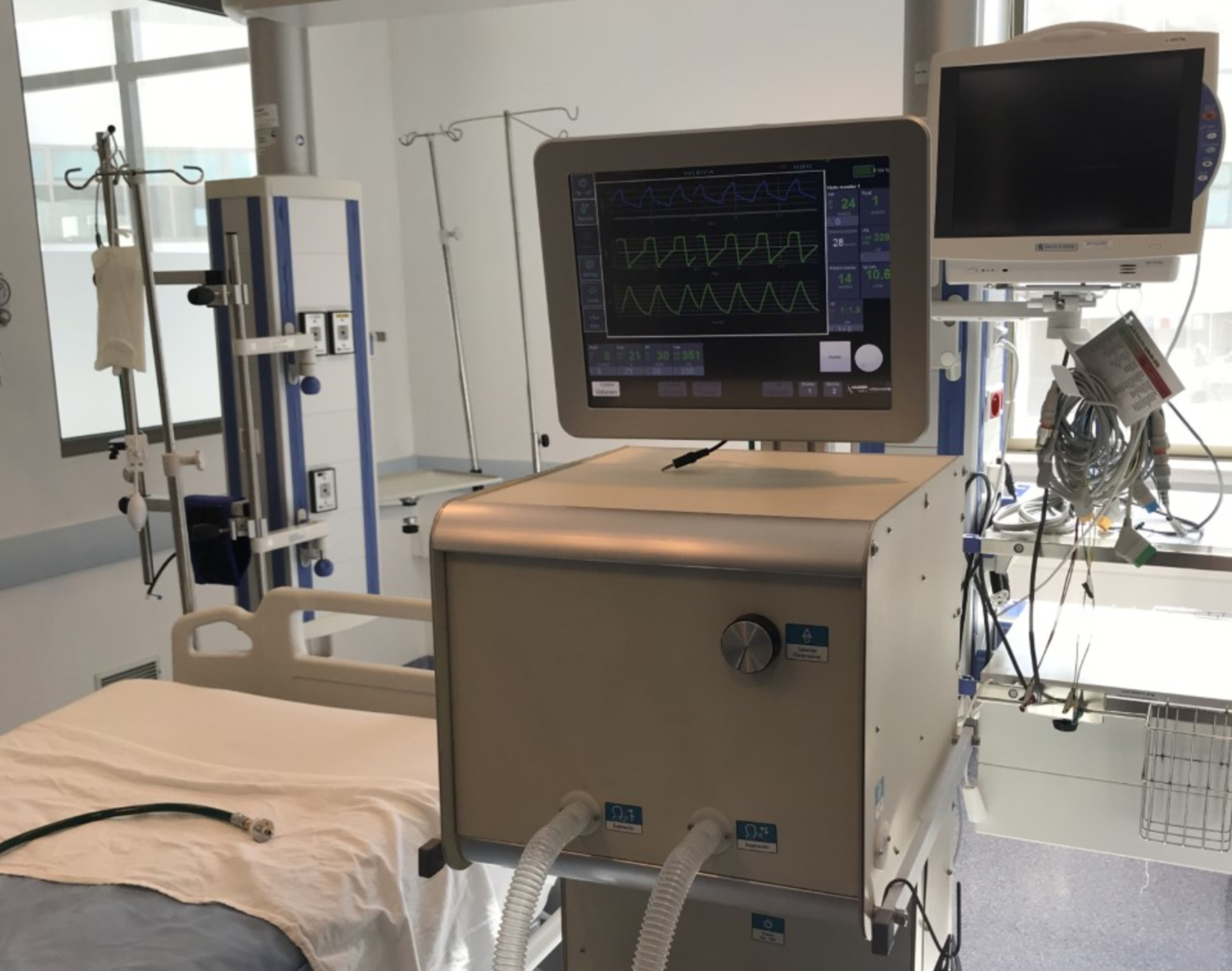 Los cuidados intensivos representan uno de los entornos más críticos dentro de la medicina moderna. En estas unidades especializadas se atiende a pacientes en estado grave o que requieren vigilancia constante, monitoreo avanzado y soporte vital. En este contexto, los ventiladores mecánicos se han convertido en herramientas indispensables para preservar la vida cuando la función respiratoria del paciente se ve comprometida. Desde su desarrollo, han evolucionado no solo en tecnología, sino también en eficacia, adaptabilidad y precisión.
Los cuidados intensivos representan uno de los entornos más críticos dentro de la medicina moderna. En estas unidades especializadas se atiende a pacientes en estado grave o que requieren vigilancia constante, monitoreo avanzado y soporte vital. En este contexto, los ventiladores mecánicos se han convertido en herramientas indispensables para preservar la vida cuando la función respiratoria del paciente se ve comprometida. Desde su desarrollo, han evolucionado no solo en tecnología, sino también en eficacia, adaptabilidad y precisión.¿Qué son los ventiladores mecánicos?
Los ventiladores mecánicos son dispositivos médicos que ayudan a los pacientes a respirar cuando su sistema respiratorio no puede hacerlo por sí mismo de manera efectiva. Estos equipos suministran aire o una mezcla de gases (normalmente oxígeno y aire comprimido) a los pulmones con presiones y volúmenes controlados, permitiendo así la oxigenación del organismo y la eliminación del dióxido de carbono.
Existen diferentes tipos de ventiladores según su uso y modo de funcionamiento, incluyendo los invasivos y los no invasivos. Los primeros se utilizan cuando el paciente necesita intubación endotraqueal, mientras que los segundos se emplean con mascarillas faciales o nasales sin necesidad de intubación.
Función vital en pacientes críticos
La principal razón por la que los ventiladores mecánicos son fundamentales en unidades de terapia intensiva es que muchos pacientes ingresan con afecciones que comprometen su capacidad de respirar. Algunas de estas condiciones incluyen neumonía grave, síndrome de distrés respiratorio agudo (SDRA), enfermedades neuromusculares, lesiones cerebrales traumáticas y situaciones postoperatorias complejas.
En estos casos, la asistencia respiratoria mecánica permite mantener la función pulmonar mientras se trata la causa subyacente. Este soporte puede ser temporal o prolongado, dependiendo de la evolución del paciente y de la capacidad de sus pulmones para retomar su función normal.
Evolución tecnológica en ventilación mecánica
Los ventiladores de cuidados intensivos han pasado de ser dispositivos voluminosos y básicos a máquinas de alta precisión con múltiples modos de operación. Hoy en día, los ventiladores pueden ajustarse a las necesidades específicas de cada paciente, controlando parámetros como frecuencia respiratoria, volumen tidal, presión inspiratoria, flujo de aire y relación inspiración/espiración.
Además, la integración de sensores inteligentes, pantallas táctiles y alarmas personalizables ha hecho que los profesionales de la salud puedan tomar decisiones más informadas en tiempo real. Muchos modelos actuales también ofrecen conectividad con sistemas de historia clínica electrónica y monitoreo remoto, lo que mejora la eficiencia clínica y la seguridad del paciente.
Ventilación invasiva y no invasiva: ¿cuál es la diferencia?
Una distinción importante entre los tipos de ventilación mecánica es si esta se realiza de manera invasiva o no invasiva. La ventilación mecánica invasiva implica la colocación de un tubo endotraqueal o una traqueotomía, lo que permite una mayor precisión en el manejo de parámetros respiratorios. Suele reservarse para pacientes con insuficiencia respiratoria severa o en coma inducido.
Por otro lado, la ventilación no invasiva (VNI) se ha posicionado como una alternativa eficaz en ciertos cuadros clínicos moderados, como exacerbaciones de enfermedad pulmonar obstructiva crónica (EPOC), edema agudo de pulmón o apnea del sueño grave. Su principal ventaja es que evita complicaciones relacionadas con la intubación, como infecciones respiratorias o lesiones traqueales.
Ambas modalidades requieren una correcta evaluación por parte del equipo médico, considerando factores como la conciencia del paciente, su capacidad para proteger la vía aérea y la gravedad del cuadro respiratorio.
Ventiladores mecánicos y su impacto durante la pandemia
Durante la pandemia de COVID-19, el papel de los ventiladores adquirió una visibilidad sin precedentes. La rápida propagación del virus y la aparición de complicaciones pulmonares severas obligaron a los hospitales a incrementar su capacidad de atención respiratoria crítica. Los ventiladores mecánicos se convirtieron en símbolo de supervivencia y su disponibilidad marcó la diferencia entre la vida y la muerte en muchos casos.
Esto también impulsó la innovación en el diseño de ventiladores portátiles, la producción a gran escala de unidades de emergencia y la capacitación masiva de personal médico en el uso de estos dispositivos.
Cuidados en el uso de ventiladores mecánicos
El uso prolongado de ventiladores artificiales requiere monitoreo constante y protocolos específicos para evitar complicaciones asociadas, como la neumonía asociada a ventilación mecánica (NAVM), lesiones pulmonares inducidas por el ventilador (VILI) y dependencia respiratoria.
Por ello, las unidades de cuidados intensivos cuentan con equipos multidisciplinarios, incluyendo intensivistas, enfermeros especializados, terapeutas respiratorios y técnicos biomédicos. Su labor es clave para garantizar una ventilación segura, ajustada a las necesidades del paciente y con una estrategia de destete adecuada una vez que el estado clínico lo permite.
Mantenimiento y calidad de los equipos
La calidad y el mantenimiento de los ventiladores para terapia intensiva también influyen directamente en los resultados clínicos. Un ventilador mal calibrado, con filtros sucios o sin las revisiones técnicas correspondientes, puede poner en riesgo la seguridad del paciente.
Por esta razón, los hospitales deben trabajar con proveedores certificados que ofrezcan dispositivos con tecnología de punta, materiales resistentes y soporte técnico postventa. Asimismo, la capacitación del personal en el manejo adecuado de cada modelo contribuye a reducir errores y mejorar el pronóstico.
Accesorios y complementos indispensables
Los ventiladores mecánicos no funcionan de manera aislada. Requieren una serie de accesorios que garantizan su funcionamiento óptimo, tales como circuitos de respiración, filtros antimicrobianos, humidificadores, sensores de flujo, alarmas de presión y baterías de respaldo.
Además, en entornos donde hay que movilizar pacientes o trasladarlos entre áreas, los ventiladores portátiles se vuelven imprescindibles. Estos modelos son más compactos y ligeros, pero igualmente confiables, permitiendo ventilación continua incluso fuera de la UCI.
El futuro de los ventiladores mecánicos
El desarrollo de nuevos ventiladores continúa avanzando, con investigaciones que apuntan a mejorar la personalización de la ventilación mediante inteligencia artificial, reducir el riesgo de complicaciones pulmonares y hacer que los dispositivos sean más accesibles y energéticamente eficientes.
La integración de algoritmos predictivos que ajustan los parámetros respiratorios según la evolución del paciente o la incorporación de sensores biométricos podrían revolucionar el modo en que se administra el soporte ventilatorio en las próximas décadas.
El desafío no solo está en perfeccionar la tecnología, sino en garantizar que estos dispositivos estén disponibles en todos los niveles del sistema de salud, especialmente en regiones con menor infraestructura médica. La democratización del acceso a los ventiladores mecánicos es una prioridad para fortalecer la respuesta global ante futuras crisis sanitarias.
-
Paro cardíaco en espacios públicos: la importancia de tener un DEA cerca
El paro cardíaco es una de las emergencias médicas más letales y repentinas. Puede suceder en cualquier momento, sin previo aviso y en cualquier lugar: una plaza, un aeropuerto, una escuela, un centro comercial o un estadio. En esos momentos críticos, cada segundo cuenta. La presencia de un desfibrilador externo automático (DEA) en el lugar puede marcar la diferencia entre perder una vida o salvarla.
El acceso inmediato a un DEA no solo aumenta las probabilidades de supervivencia, sino que también reduce el daño neurológico, al restablecer el ritmo cardíaco y mantener el flujo de sangre al cerebro. Por ello, contar con este equipo en espacios públicos no es un lujo, sino una necesidad.
¿Qué es el paro cardíaco y cómo se manifiesta?
El paro cardíaco ocurre cuando el corazón deja de latir de manera efectiva, generalmente por un fallo eléctrico que altera su ritmo natural. En lugar de bombear sangre, el corazón entra en un estado de fibrilación o se detiene por completo. Como resultado, el oxígeno deja de llegar al cerebro y a otros órganos vitales.
Los síntomas son inmediatos: la persona colapsa repentinamente, pierde la conciencia y deja de respirar con normalidad. A diferencia del infarto, que puede presentar señales previas como dolor en el pecho, el paro cardíaco se manifiesta de forma súbita y no da tiempo para prepararse.
Ante esta situación, los primeros tres minutos son cruciales. Si no se actúa de inmediato con maniobras de reanimación y desfibrilación, las probabilidades de supervivencia disminuyen drásticamente.
Por qué el DEA es vital en lugares públicos
Un desfibrilador externo automático es un dispositivo portátil diseñado para detectar y corregir ciertas arritmias mortales, como la fibrilación ventricular. Emite una descarga eléctrica que puede reiniciar el ritmo normal del corazón. Su gran ventaja es que está diseñado para ser utilizado por cualquier persona, incluso sin formación médica previa.
El tiempo de respuesta es esencial. Por cada minuto que pasa sin atención, la posibilidad de sobrevivir disminuye entre un 7% y un 10%. Después de 10 minutos sin intervención, la probabilidad de que la persona sobreviva es muy baja. Sin embargo, si un DEA se utiliza dentro de los primeros tres a cinco minutos del paro, las posibilidades de supervivencia pueden superar el 70%.
Por esta razón, la presencia de estos equipos en lugares de gran afluencia se convierte en una herramienta indispensable para salvar vidas.
Espacios clave donde debería haber un DEA
Aunque cualquier lugar puede ser escenario de un paro cardíaco, hay sitios donde el riesgo es mayor por la cantidad de personas que los frecuentan diariamente. Algunos ejemplos de lugares que deberían contar con un DEA son:
-
Aeropuertos y estaciones de transporte público
El estrés, las aglomeraciones y el movimiento constante hacen que estas áreas sean propensas a emergencias médicas. -
Centros comerciales y supermercados
Por su tamaño, número de visitantes y distancia entre las salidas y la atención médica más cercana, estos lugares necesitan equipos fácilmente accesibles. -
Escuelas y universidades
Aunque el paro cardíaco se asocia más con adultos, también puede ocurrir en jóvenes con enfermedades cardíacas no diagnosticadas. -
Instalaciones deportivas y gimnasios
El esfuerzo físico intenso puede desencadenar arritmias en personas predispuestas, incluso si aparentan estar sanas. -
Oficinas y edificios corporativos
Muchas emergencias ocurren en el lugar de trabajo, por lo que es vital contar con equipos de respuesta rápida. -
Teatros, auditorios y salas de conciertos
Cualquier evento que reúna multitudes debe estar preparado para una emergencia médica inesperada. -
Espacios públicos al aire libre, como parques o plazas centrales
La instalación de DEA en cabinas o postes visibles puede ser clave para atender a personas que se desploman en medio de la vía pública.
Cómo se usa un desfibrilador externo automático
El DEA está diseñado para ser intuitivo y seguro. Generalmente incluye instrucciones visuales y de voz que guían al usuario paso a paso. El procedimiento básico consiste en:
- Encender el DEA y seguir las indicaciones.
- Colocar los electrodos adhesivos sobre el pecho desnudo de la persona, en las ubicaciones indicadas.
- El dispositivo analizará el ritmo cardíaco.
- Si detecta una arritmia desfibrilable, recomendará aplicar una descarga.
- Presionar el botón de descarga solo si el aparato lo indica.
- Continuar con RCP inmediatamente después de la descarga o si no se indica aplicar una.
 El aparato no emitirá una descarga si no es necesario, lo que lo hace seguro para el uso por parte del público en general.
El aparato no emitirá una descarga si no es necesario, lo que lo hace seguro para el uso por parte del público en general.Capacitación comunitaria: un complemento necesario
Si bien el DEA puede ser utilizado por cualquier persona, contar con conocimientos básicos en primeros auxilios y reanimación cardiopulmonar (RCP) mejora notablemente la respuesta en una emergencia. Por ello, es fundamental promover campañas de capacitación en escuelas, empresas y comunidades.
Los cursos de RCP y uso de DEA suelen ser breves, accesibles y prácticos. Además, existen simulacros y entrenamientos con equipos de práctica que preparan a las personas para reaccionar con seguridad y confianza.
En países donde estos programas se han implementado de forma masiva, las tasas de supervivencia ante paros cardíacos extrahospitalarios han aumentado significativamente.
Legislación y responsabilidad social
En muchos países ya existen leyes que obligan a ciertos establecimientos a contar con un DEA en sus instalaciones. Sin embargo, en otras regiones, la implementación aún es voluntaria. Aun así, cada vez más empresas, instituciones educativas y organizaciones sociales optan por adquirir desfibriladores como parte de sus protocolos de seguridad.
Contar con un DEA no solo es una medida preventiva, también transmite un mensaje claro de compromiso con la vida y el bienestar de las personas. Es una inversión en responsabilidad social que puede evitar tragedias y generar confianza entre colaboradores, visitantes y clientes.
Casos reales de vidas salvadas
Existen numerosos testimonios de personas que han sobrevivido gracias a la intervención oportuna de alguien que utilizó un DEA. En muchos de estos casos, la víctima era una persona joven y aparentemente saludable, lo que demuestra que el paro cardíaco puede afectar a cualquier persona, en cualquier momento.
Estos casos también resaltan el impacto positivo de tener desfibriladores bien ubicados y visibles, así como de fomentar la capacitación en la población.
El paro cardíaco no espera. Ocurre sin aviso, en medio de la rutina o en momentos de celebración. Tener un DEA cerca y saber cómo actuar puede cambiar el destino de una persona, de una familia y de toda una comunidad. Cuando la vida depende de minutos, cada acción cuenta.
-
Aeropuertos y estaciones de transporte público
-
Dónde instalar desfibriladores y cómo señalizarlos correctamente
La instalación estratégica de desfibriladores en espacios públicos y privados es un paso fundamental para garantizar una respuesta rápida y eficaz ante emergencias cardíacas. Sin embargo, no basta con contar con estos dispositivos; es igualmente importante ubicarlos en lugares accesibles y señalizarlos de forma clara para que cualquier persona pueda encontrarlos y usarlos cuando se necesiten. La correcta ubicación y señalización de los desfibriladores incrementa las posibilidades de salvar vidas y reduce el tiempo de atención en momentos críticos.
 Este artículo detalla los aspectos clave para decidir dónde instalar desfibriladores y las mejores prácticas para señalizarlos, facilitando su localización y uso eficiente.
Este artículo detalla los aspectos clave para decidir dónde instalar desfibriladores y las mejores prácticas para señalizarlos, facilitando su localización y uso eficiente.La importancia de una ubicación estratégica para los desfibriladores
El éxito en la intervención ante un paro cardíaco depende en gran medida de la rapidez con la que se administra una descarga eléctrica. Por esta razón, los desfibriladores deben instalarse en lugares donde puedan ser alcanzados en cuestión de minutos.
Al seleccionar los puntos de instalación, se deben considerar factores como el flujo de personas, el tamaño del área, el nivel de riesgo y la accesibilidad. Idealmente, el desfibrilador debería estar disponible para cualquier persona en el menor tiempo posible, sin obstáculos que dificulten su traslado.
Espacios recomendados para la instalación de desfibriladores
Los desfibriladores deben colocarse en áreas donde exista una alta concentración de personas o en lugares con mayor probabilidad de incidentes cardíacos. Algunos de estos espacios incluyen:
- Centros comerciales y supermercados: Grandes afluencias de público y múltiples accesos requieren varios puntos estratégicos.
- Oficinas y edificios corporativos: Zonas comunes, recepciones y áreas de descanso.
- Estadios y gimnasios: Lugares de actividad física intensa donde el riesgo aumenta.
- Aeropuertos, estaciones de tren y metro: Áreas con tráfico constante de personas.
- Escuelas y universidades: Para proteger a estudiantes, docentes y personal administrativo.
- Hospitales y clínicas: Zonas públicas y áreas de espera.
- Centros recreativos y parques: Lugares al aire libre con gran concurrencia.
Además, en instalaciones industriales o fábricas, se recomienda colocar desfibriladores en puntos de fácil acceso para los trabajadores.
Criterios para determinar la cantidad y distribución
Para que la instalación sea eficaz, es necesario definir cuántos desfibriladores se requieren y cómo distribuirlos. La regla general es que ningún punto del área cubierta debería estar a más de tres minutos de distancia caminando del desfibrilador más cercano.
En lugares muy grandes o con múltiples niveles, se deben colocar varios equipos, considerando también la visibilidad y accesibilidad en caso de emergencia.
Cómo señalizar correctamente los desfibriladores
Una vez determinado el lugar de instalación, la señalización juega un papel esencial para garantizar que cualquier persona pueda localizar rápidamente el desfibrilador. La señalización debe ser clara, visible desde la distancia y comprensible para todo público, incluyendo personas con discapacidades visuales o cognitivas.
Elementos clave de la señalización:
- Iconografía universal: Utilizar el símbolo del corazón con un rayo, ampliamente reconocido para indicar desfibriladores.
- Colores llamativos: El verde y blanco suelen usarse para señalización de equipos de emergencia.
- Iluminación y reflectividad: Para que las señales sean visibles en la oscuridad o con poca luz.
- Indicadores direccionales: Flechas y carteles que guíen hacia el desfibrilador cuando no está en un lugar visible directamente.
- Altura y ubicación: Colocar las señales a una altura adecuada y en lugares despejados para evitar obstrucciones.
Integración de señalización en el entorno
Es recomendable que la señalización de desfibriladores forme parte del sistema general de seguridad y emergencia del lugar. Esto incluye mapas de evacuación, rutas de emergencia y puntos de encuentro. La coherencia en los colores, símbolos y ubicaciones ayuda a que las personas recuerden dónde buscar en caso de urgencia.
Mantenimiento y verificación de la señalización
La señalización debe revisarse periódicamente para asegurarse de que se mantiene en buen estado y visible. El desgaste por el tiempo, la suciedad o modificaciones en el entorno pueden afectar su eficacia.
El mantenimiento incluye limpiar las señales, cambiar las que estén dañadas y actualizar la ubicación si el desfibrilador es reubicado. Además, es importante informar al personal y usuarios sobre cualquier cambio.
Capacitación para reforzar la identificación y uso
La señalización es una herramienta visual que facilita la localización, pero la capacitación complementaria es indispensable. Instruir a los empleados o personas frecuentes en el lugar sobre dónde están ubicados los desfibriladores y cómo acceder a ellos mejora notablemente la respuesta ante una emergencia.
Simulacros regulares que incluyan la localización y uso del desfibrilador permiten reforzar el conocimiento y reducir el tiempo de reacción.
Accesibilidad y consideraciones especiales
Es fundamental que los desfibriladores estén instalados en lugares accesibles para todas las personas, incluidos aquellos con movilidad reducida. Evitar obstáculos, escaleras o zonas cerradas asegura que el dispositivo pueda ser alcanzado sin dificultad.
Además, considerar aspectos como el acceso en caso de emergencias fuera del horario laboral o la disponibilidad en espacios abiertos contribuye a una mejor planificación.
Normativas y recomendaciones oficiales para instalación y señalización
Las regulaciones sobre la ubicación y señalización de desfibriladores varían según el país o región. Muchas normativas establecen requisitos mínimos sobre la cantidad de equipos, su ubicación estratégica y los estándares de señalización que deben cumplirse.
Es importante que las empresas y entidades responsables consulten las disposiciones locales para garantizar el cumplimiento legal y maximizar la seguridad. En algunos casos, la autoridad sanitaria o de protección civil ofrece guías y asesoría para la correcta instalación.
Tecnología para mejorar la visibilidad y acceso
Algunos espacios han comenzado a implementar soluciones tecnológicas para facilitar la localización de desfibriladores, como aplicaciones móviles que indican la ubicación exacta, sensores que activan alertas cuando el equipo es retirado, o señalización digital con luces intermitentes.
Estas innovaciones complementan la señalización física y contribuyen a que la comunidad esté mejor informada y preparada para actuar.
La correcta instalación y señalización de desfibriladores es un componente vital para que estos dispositivos cumplan su función de salvar vidas. Al ubicar estratégicamente los desfibriladores y asegurarse de que estén bien señalizados, se facilita una respuesta inmediata, reduciendo los tiempos críticos y aumentando las probabilidades de éxito en emergencias cardíacas. Crear entornos accesibles y bien indicados no solo es un requisito técnico, sino un compromiso con la salud y la seguridad de todos.
-
¿Qué se observa en un ultrasonido obstétrico de primer trimestre?
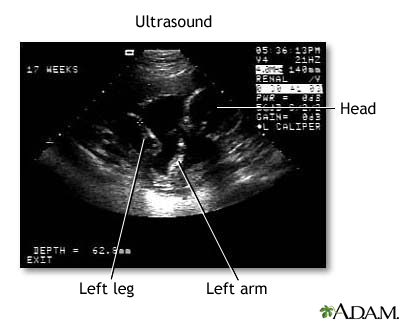 El ultrasonido obstétrico de primer trimestre es una herramienta diagnóstica esencial en el seguimiento temprano del embarazo. A través de este estudio, se obtienen imágenes detalladas del útero y del desarrollo inicial del embrión o feto, lo que permite confirmar la evolución adecuada del embarazo y detectar posibles complicaciones desde etapas muy tempranas. Su realización es segura, no invasiva y ofrece información clave para el manejo clínico.
El ultrasonido obstétrico de primer trimestre es una herramienta diagnóstica esencial en el seguimiento temprano del embarazo. A través de este estudio, se obtienen imágenes detalladas del útero y del desarrollo inicial del embrión o feto, lo que permite confirmar la evolución adecuada del embarazo y detectar posibles complicaciones desde etapas muy tempranas. Su realización es segura, no invasiva y ofrece información clave para el manejo clínico.Confirmación del embarazo intrauterino
Uno de los primeros objetivos del ultrasonido obstétrico en el primer trimestre es verificar que el embarazo esté localizado dentro del útero. Esta evaluación es particularmente importante para descartar embarazos ectópicos, que ocurren fuera del útero y representan una urgencia médica. A partir de la semana 5 o 6 de gestación, es posible visualizar el saco gestacional y el saco vitelino.
Posteriormente, se puede identificar el embrión y observar su actividad cardiaca, lo cual confirma la viabilidad del embarazo. La presencia de latido fetal suele detectarse por ultrasonido transvaginal desde la semana 6, y por vía abdominal a partir de la semana 7 o 8.
Estimación precisa de la edad gestacional
Durante las primeras semanas del embarazo, el ultrasonido obstétrico es el método más confiable para calcular la edad gestacional. Esto se realiza midiendo la longitud cráneo-caudal del embrión (LCC), un parámetro que ofrece alta precisión para determinar la fecha probable de parto, especialmente cuando la mujer no recuerda la fecha de su última menstruación o presenta ciclos menstruales irregulares.
Una correcta estimación de la edad gestacional permite programar con exactitud los estudios posteriores y evitar diagnósticos erróneos de crecimiento fetal anormal.
Detección de embarazos múltiples y malformaciones
El ultrasonido obstétrico del primer trimestre también permite identificar si se trata de un embarazo múltiple, así como el tipo de gestación gemelar (bicorial o monocorial), información crucial para definir el seguimiento clínico. Además, se puede observar la forma del saco gestacional, el número de embriones y la presencia de estructuras embrionarias normales.
Aunque el diagnóstico de malformaciones estructurales mayores se realiza en el segundo trimestre, en algunos casos pueden detectarse alteraciones tempranas que ameritan vigilancia estrecha o estudios complementarios. La medición de la translucencia nucal entre las semanas 11 y 14 ayuda a evaluar el riesgo de cromosomopatías como el síndrome de Down.
Evaluación del entorno intrauterino
Además del embrión, el ultrasonido obstétrico permite examinar el útero, los ovarios y el cuello uterino. Se pueden identificar miomas, quistes o malformaciones uterinas que podrían influir en la evolución del embarazo. También se evalúa la implantación del saco gestacional y se descartan signos de amenaza de aborto, como hematomas subcoriónicos.
El ultrasonido obstétrico temprano ofrece una visión integral del inicio de la gestación y permite actuar de manera preventiva ante cualquier alteración. Agenda tus estudios médicos y cuida tu salud desde el inicio del embarazo. Paga en línea y aprovecha beneficios exclusivos. Tu bienestar y el de tu bebé son lo más importante.
-
¿El ultrasonido mamario detecta todos los tipos de cáncer de mama?
El ultrasonido mamario es un estudio por imagen fundamental en la evaluación del tejido mamario. Utiliza ondas sonoras de alta frecuencia para generar imágenes en tiempo real que permiten identificar diversas alteraciones, incluyendo lesiones benignas y malignas. Sin embargo, una interrogante común es si este método puede detectar todos los tipos de cáncer de mama.
Alcance del ultrasonido mamario en la detección de cáncer
 El ultrasonido mamario es especialmente eficaz para identificar masas sólidas y diferenciar entre lesiones sólidas y quísticas. En cánceres que presentan como nódulos palpables o lesiones visibles, el ultrasonido puede detectar cambios en la estructura, tamaño y vascularización del tejido mamario que sugieren malignidad.
El ultrasonido mamario es especialmente eficaz para identificar masas sólidas y diferenciar entre lesiones sólidas y quísticas. En cánceres que presentan como nódulos palpables o lesiones visibles, el ultrasonido puede detectar cambios en la estructura, tamaño y vascularización del tejido mamario que sugieren malignidad.Este estudio resulta muy útil en mujeres con tejido mamario denso, donde la mastografía puede tener limitaciones, y permite guiar biopsias para obtener muestras diagnósticas con mayor precisión.
Limitaciones en la detección de ciertos tipos de cáncer
Aunque el ultrasonido mamario es una herramienta valiosa, no detecta todos los tipos de cáncer de mama. Por ejemplo, ciertos tumores muy pequeños o que se manifiestan principalmente con microcalcificaciones pueden pasar desapercibidos, ya que esta técnica no es sensible para identificar estas alteraciones microscópicas.
Además, algunos cánceres inflamatorios o aquellos que afectan principalmente la piel o los conductos mamarios pueden requerir estudios complementarios para su detección adecuada.
Complementariedad con otros métodos diagnósticos
Debido a sus limitaciones, el ultrasonido mamario se utiliza generalmente en conjunto con la mastografía y, en casos específicos, con resonancia magnética mamaria. La mastografía es más sensible para detectar microcalcificaciones y lesiones muy pequeñas, mientras que la resonancia ofrece una visión tridimensional y detallada en pacientes con alto riesgo o con estudios inconclusos.
La combinación de estas técnicas permite un diagnóstico más completo y preciso, mejorando la detección temprana de distintos tipos de cáncer de mama.
Indicaciones para el uso del ultrasonido mamario
El ultrasonido mamario es indicado en mujeres jóvenes, mujeres con tejido mamario denso, pacientes con síntomas palpables o alteraciones clínicas, y para el seguimiento de lesiones benignas. Su capacidad para diferenciar masas sólidas y líquidas lo hace indispensable para descartar o confirmar la presencia de tumores.
También es empleado para guiar procedimientos intervencionistas, como biopsias, lo que contribuye a un diagnóstico definitivo y oportuno.
Importancia de un diagnóstico integral
La detección efectiva del cáncer de mama requiere un enfoque multidisciplinario y el uso combinado de métodos diagnósticos. Ningún estudio por imagen por sí solo garantiza la identificación de todos los tipos de cáncer.
Por ello, es fundamental que las mujeres acudan a revisiones regulares y sigan las indicaciones médicas para realizar los estudios pertinentes según sus características personales y antecedentes.
La salud mamaria es vital para el bienestar general. Realizarse chequeos médicos y pruebas de laboratorio oportunas contribuye a un diagnóstico temprano y a un manejo adecuado. Cuida tu salud y agenda tus estudios para una evaluación completa y confiable.
-
¿Qué diferencia hay entre un ultrasonido mamario y una resonancia?
El ultrasonido mamario y la resonancia magnética son dos técnicas de imagen ampliamente utilizadas en el diagnóstico y seguimiento de enfermedades mamarias. Aunque ambas permiten una evaluación detallada del tejido mamario, presentan diferencias significativas en cuanto a su funcionamiento, indicaciones y capacidades diagnósticas.
Principio de funcionamiento de ultrasonido mamario y resonancia magnética
 El ultrasonido mamario utiliza ondas sonoras de alta frecuencia para crear imágenes del interior de la mama en tiempo real. Estas ondas se reflejan en los diferentes tejidos, generando un mapa visual que permite distinguir estructuras sólidas, quísticas y vascularizadas. Es un método seguro, no invasivo y libre de radiación ionizante.
El ultrasonido mamario utiliza ondas sonoras de alta frecuencia para crear imágenes del interior de la mama en tiempo real. Estas ondas se reflejan en los diferentes tejidos, generando un mapa visual que permite distinguir estructuras sólidas, quísticas y vascularizadas. Es un método seguro, no invasivo y libre de radiación ionizante.Por otro lado, la resonancia magnética mamaria (RM) emplea campos magnéticos potentes y ondas de radio para producir imágenes detalladas en tres dimensiones. La RM es capaz de mostrar el contraste entre distintos tipos de tejidos blandos con alta resolución, lo que permite detectar lesiones que otros estudios pueden pasar por alto.
Indicaciones clínicas para cada estudio
El ultrasonido mamario es preferido en mujeres jóvenes con tejido mamario denso, ya que ofrece una buena visualización en estos casos donde la mastografía puede ser limitada. Además, es útil para diferenciar entre lesiones sólidas y líquidas, evaluar quistes y guiar procedimientos intervencionistas como biopsias o drenajes.
La resonancia magnética mamaria se indica en casos de alto riesgo de cáncer de mama, como pacientes con antecedentes familiares significativos o portadoras de mutaciones genéticas BRCA. También es útil para evaluar la extensión de un tumor ya diagnosticado, monitorear respuesta a tratamientos neoadyuvantes, y en situaciones donde otros estudios no proporcionan información concluyente.
Ventajas y limitaciones diagnósticas
El ultrasonido mamario tiene la ventaja de ser accesible, rápido y económico. No requiere administración de contraste ni preparación especial. Sin embargo, su capacidad para detectar microcalcificaciones o lesiones muy pequeñas es limitada, y depende en gran medida de la habilidad del operador.
La resonancia magnética mamaria ofrece una sensibilidad superior en la detección de tumores pequeños y multifocales. Su capacidad para mostrar detalles anatómicos complejos la hace indispensable en ciertos escenarios clínicos. No obstante, es un estudio más costoso, requiere la inyección de medio de contraste y puede ser contraindicado en pacientes con dispositivos metálicos incompatibles.
Aplicación práctica en el diagnóstico mamario
Ambos estudios son complementarios y no excluyentes. El ultrasonido mamario es frecuentemente el primer recurso diagnóstico ante síntomas o hallazgos palpables, mientras que la resonancia magnética se reserva para casos seleccionados que requieren mayor detalle o para evaluación prequirúrgica.
El manejo clínico adecuado implica la elección del estudio correcto según la edad, antecedentes, densidad mamaria y sintomatología. Un diagnóstico temprano y preciso depende del uso adecuado de estas herramientas.
El cuidado integral de la salud mamaria es esencial para la prevención y detección oportuna de enfermedades. Te invitamos a mantener controles regulares y a realizarte pruebas de laboratorio especializadas que apoyen un diagnóstico preciso. Prioriza tu salud y actúa a tiempo.
-
¿Qué enfermedades detecta un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un procedimiento diagnóstico que permite evaluar con detalle las estructuras del hígado, la vesícula biliar, los conductos biliares y en ocasiones partes del páncreas. Este estudio se realiza mediante ondas sonoras que generan imágenes en tiempo real, facilitando la detección de diversas enfermedades y alteraciones en el sistema hepatobiliar sin necesidad de procedimientos invasivos ni exposición a radiación.
 Enfermedades hepáticas detectables mediante ultrasonido hepatobiliar
Enfermedades hepáticas detectables mediante ultrasonido hepatobiliarUna de las aplicaciones principales del ultrasonido hepatobiliar es la detección de patologías que afectan el hígado. Entre las más frecuentes se encuentran:
- Esteatosis hepática o hígado graso: Acumulación excesiva de lípidos en las células hepáticas que provoca un aumento del tamaño y alteración de la textura del órgano, fácilmente identificable en la ecografía por su aumento en la ecogenicidad.
- Cirrosis hepática: Enfermedad crónica caracterizada por la fibrosis y la alteración de la arquitectura hepática. En el ultrasonido se observa un hígado pequeño con superficie irregular y, en algunos casos, signos de hipertensión portal como dilatación de vasos.
- Quistes hepáticos: Cavidades llenas de líquido que pueden ser simples o complejas, detectables mediante el ultrasonido como estructuras redondeadas y bien delimitadas.
- Tumores hepáticos: Masas focales que pueden ser benignas (hemangiomas, adenomas) o malignas (carcinoma hepatocelular, metástasis). La ecografía permite identificar estas lesiones y diferenciar algunas de ellas por sus características ecográficas.
Patologías de la vesícula biliar y vías biliares
El ultrasonido hepatobiliar es también un examen clave para diagnosticar enfermedades en la vesícula biliar y conductos biliares, tales como:
- Colelitiasis (cálculos biliares): Presencia de piedras dentro de la vesícula, visualizadas como imágenes hiperecoicas con sombra acústica posterior.
- Colecistitis: Inflamación de la vesícula que puede apreciarse por el engrosamiento de sus paredes, líquido pericolecístico y vesícula distendida.
- Coledocolitiasis: Presencia de cálculos en los conductos biliares que puede ocasionar obstrucción, visualizada como dilatación de los conductos y la imagen del cálculo.
- Colangitis: Inflamación de los conductos biliares, que puede asociarse a engrosamiento o irregularidades en las paredes biliares detectables con ultrasonido.
Otras afecciones detectables con ultrasonido hepatobiliar
Además de las patologías mencionadas, el ultrasonido hepatobiliar permite observar:
- Abscesos hepáticos: Colecciones purulentas que aparecen como lesiones con contenido heterogéneo y bordes irregulares.
- Hepatomegalia: Aumento del tamaño del hígado, que puede indicar diversas enfermedades sistémicas o inflamatorias.
- Alteraciones pancreáticas: Aunque el páncreas no es el objetivo principal del ultrasonido hepatobiliar, en algunos casos se pueden detectar masas o inflamación pancreática que requieren seguimiento.
El diagnóstico oportuno de estas enfermedades mediante el ultrasonido hepatobiliar es fundamental para un tratamiento eficaz y la prevención de complicaciones graves. Si presenta síntomas como dolor abdominal, ictericia, náuseas o alteraciones en análisis hepáticos, consulte a su médico para evaluar la necesidad de realizar este estudio complementado con pruebas de laboratorio. Cuidar la salud hepática y biliar es vital para mantener un adecuado funcionamiento metabólico. ¡Programe su ultrasonido hepatobiliar y realícese estudios de laboratorio para cuidar su bienestar integral!
-
¿Qué enfermedades se pueden detectar con una tomografía?
 La tomografía es una herramienta diagnóstica de alta precisión que permite obtener imágenes detalladas del interior del cuerpo humano. Gracias a su capacidad para generar cortes transversales mediante rayos X y sistemas computarizados, este estudio ofrece una visualización clara de estructuras óseas, órganos internos, vasos sanguíneos y tejidos blandos. Su uso se ha extendido a diversas áreas de la medicina debido a su utilidad para detectar un amplio rango de enfermedades, tanto en fases agudas como en etapas crónicas o de seguimiento.
La tomografía es una herramienta diagnóstica de alta precisión que permite obtener imágenes detalladas del interior del cuerpo humano. Gracias a su capacidad para generar cortes transversales mediante rayos X y sistemas computarizados, este estudio ofrece una visualización clara de estructuras óseas, órganos internos, vasos sanguíneos y tejidos blandos. Su uso se ha extendido a diversas áreas de la medicina debido a su utilidad para detectar un amplio rango de enfermedades, tanto en fases agudas como en etapas crónicas o de seguimiento.Los hallazgos obtenidos mediante tomografía permiten al equipo médico tomar decisiones informadas en tiempo oportuno, lo cual es crucial para el manejo adecuado del paciente. A continuación, se detallan las principales enfermedades que pueden diagnosticarse con esta técnica, organizadas por sistemas corporales.
Enfermedades neurológicas detectables mediante tomografía
En neurología, la tomografía computarizada de cráneo es esencial para el diagnóstico rápido de afecciones que comprometen el sistema nervioso central. Es el estudio de elección en situaciones de urgencia como:
- Accidente cerebrovascular (ACV): permite distinguir entre un infarto cerebral (isquémico) y una hemorragia intracraneal.
- Traumatismo craneoencefálico: identifica fracturas del cráneo, hematomas epidurales o subdurales y edema cerebral.
- Hidrocefalia: visualiza la dilatación de los ventrículos cerebrales por acumulación anormal de líquido cefalorraquídeo.
- Tumores cerebrales: detecta masas ocupantes de espacio, su localización, tamaño y efecto sobre estructuras vecinas.
- Infecciones: como abscesos cerebrales o encefalitis.
En pacientes con epilepsia de reciente aparición o cambios agudos en el estado de conciencia, la tomografía puede aportar datos relevantes para el diagnóstico inicial.
Alteraciones pulmonares y enfermedades torácicas
La tomografía de tórax ofrece una evaluación detallada de los pulmones, la tráquea, el mediastino y la caja torácica. Se utiliza para detectar:
- Neumonía complicada: en casos que no responden al tratamiento o presentan evolución tórpida.
- Embolia pulmonar: visualiza coágulos en las arterias pulmonares mediante angiotomografía.
- Fibrosis pulmonar: muestra alteraciones en la arquitectura pulmonar compatibles con enfermedad intersticial.
- Nódulos o masas pulmonares: permite caracterizar su tamaño, bordes y relación con estructuras adyacentes.
- Metástasis pulmonares: identifica diseminación tumoral desde otros órganos.
- Enfisema pulmonar y bronquiectasias: evalúa la pérdida de tejido pulmonar o la dilatación anormal de bronquios.
También es útil en el seguimiento postoperatorio de resecciones pulmonares o en la vigilancia de pacientes con riesgo oncológico.
Enfermedades del sistema digestivo y abdominal
La tomografía abdominal es fundamental para diagnosticar múltiples afecciones del aparato digestivo, del sistema urinario y de los órganos sólidos abdominales. Entre las enfermedades más frecuentes que se detectan con este estudio destacan:
- Apendicitis aguda: permite confirmar inflamación del apéndice y descartar perforación o absceso.
- Diverticulitis: identifica inflamación del colon y presencia de complicaciones como fístulas o colecciones.
- Pancreatitis: evalúa inflamación del páncreas, necrosis y compromiso peripancreático.
- Tumores hepáticos, renales o pancreáticos: detecta lesiones focales, evalúa su vascularidad y extensión.
- Abscesos intraabdominales: localiza colecciones purulentas profundas no accesibles por ecografía.
- Litiasis renal o ureteral: detecta cálculos urinarios, su tamaño y localización.
- Enfermedades inflamatorias intestinales: como la enfermedad de Crohn, caracterizando engrosamiento de pared, fístulas o estenosis.
La tomografía es también valiosa para evaluar masas pélvicas, agrandamiento de ganglios linfáticos o sangrados intraabdominales.
Trastornos musculoesqueléticos visibles con tomografía
En el ámbito ortopédico y reumatológico, la tomografía proporciona imágenes precisas de los huesos, articulaciones y estructuras periarticulares. Se emplea para:
- Fracturas complejas o desplazadas: especialmente en pelvis, columna, codo, muñeca y tobillo.
- Lesiones articulares: como luxaciones, cuerpos libres intraarticulares o artrosis severa.
- Tumores óseos primarios o secundarios: permite evaluar márgenes, destrucción cortical y compromiso de tejidos adyacentes.
- Osteomielitis: visualiza inflamación ósea, necrosis o reacción perióstica.
- Malformaciones congénitas: en estudios pediátricos de cadera, columna o cráneo.
También es útil para planificar procedimientos quirúrgicos complejos y evaluar la posición de implantes o prótesis.
Evaluación de enfermedades cardiovasculares
La tomografía con contraste puede aplicarse al estudio del sistema cardiovascular mediante técnicas como la angiotomografía. Entre sus aplicaciones principales se encuentran:
- Aneurismas de aorta: visualiza la dilatación de la pared arterial y su relación con otras estructuras.
- Disección aórtica: detecta desgarros en la capa íntima de la arteria y extensión del hematoma.
- Estenosis oclusiva de arterias coronarias: mediante tomografía coronaria no invasiva.
- Trombosis venosa profunda o tromboembolismo pulmonar: permite visualizar coágulos en grandes vasos.
- Malformaciones vasculares congénitas: especialmente en pediatría y cirugía cardiovascular.
Esta técnica aporta información anatómica precisa para la planificación de cirugías o procedimientos endovasculares.
Utilidad de la tomografía en oncología
La tomografía desempeña un papel esencial en el diagnóstico, estadificación y seguimiento de diferentes tipos de cáncer. Algunas de sus funciones en este contexto incluyen:
- Detección de tumores primarios: en pulmón, hígado, páncreas, riñón, colon, ovarios y cerebro.
- Evaluación de ganglios linfáticos regionales o a distancia: para determinar extensión de la enfermedad.
- Seguimiento de la respuesta a tratamientos: como quimioterapia o radioterapia.
- Detección de recurrencias: ante síntomas nuevos o marcadores tumorales elevados.
- Planificación de intervenciones quirúrgicas: al definir relaciones anatómicas del tumor con estructuras vitales.
La tomografía puede complementarse con otros estudios como PET-CT o resonancia magnética según el tipo de neoplasia.
Infecciones profundas y enfermedades sistémicas
Además de las infecciones localizadas, la tomografía es útil en la evaluación de enfermedades infecciosas diseminadas o sistémicas. Puede identificar:
- Abscesos profundos en abdomen, tórax, pelvis o sistema nervioso central.
- Tuberculosis extrapulmonar: con compromiso óseo, ganglionar o en el sistema nervioso.
- Enfermedades parasitarias complicadas: como neurocisticercosis o hidatidosis hepática.
- Complicaciones sépticas: como empiema pleural o infecciones en prótesis articulares.
También se utiliza en inmunocomprometidos para detectar infecciones oportunistas.
Enfermedades ginecológicas y pélvicas
Aunque en ginecología se emplean más frecuentemente el ultrasonido y la resonancia magnética, la tomografía es útil en ciertas circunstancias, como:
- Diagnóstico de masas anexiales complejas.
- Evaluación de tumores ginecológicos avanzados.
- Estudios postquirúrgicos: para descartar complicaciones abdominales.
- Traumatismos obstétricos o pélvicos.
La tomografía en esta región puede integrarse con estudios contrastados si se requiere análisis más profundo del intestino o sistema urinario.
-
¿Qué enfermedades detecta el tamiz neonatal?
 El tamiz neonatal es una herramienta esencial en la medicina preventiva pediátrica, ya que permite la identificación temprana de diversas enfermedades congénitas y metabólicas que, si no se detectan a tiempo, pueden provocar daño neurológico, retraso en el desarrollo, discapacidad o incluso la muerte. Esta prueba, aplicada durante los primeros días de vida del recién nacido, facilita el inicio oportuno de tratamientos específicos que mejoran de forma significativa la calidad de vida del paciente.
El tamiz neonatal es una herramienta esencial en la medicina preventiva pediátrica, ya que permite la identificación temprana de diversas enfermedades congénitas y metabólicas que, si no se detectan a tiempo, pueden provocar daño neurológico, retraso en el desarrollo, discapacidad o incluso la muerte. Esta prueba, aplicada durante los primeros días de vida del recién nacido, facilita el inicio oportuno de tratamientos específicos que mejoran de forma significativa la calidad de vida del paciente.Trastornos endocrinos detectables por el tamiz neonatal
Una de las afecciones más frecuentes que se puede diagnosticar mediante el tamiz neonatal es el hipotiroidismo congénito. Esta enfermedad se caracteriza por una producción deficiente de hormonas tiroideas, fundamentales para el desarrollo cerebral y el crecimiento. Si no se trata en las primeras semanas de vida, puede generar retraso mental irreversible. Otro trastorno endocrino incluido es la hiperplasia suprarrenal congénita, un defecto enzimático que afecta la producción de hormonas suprarrenales, lo que puede ocasionar desequilibrios hormonales graves y crisis adrenales.
Errores innatos del metabolismo identificados en la prueba
El tamiz neonatal también permite la detección de errores congénitos del metabolismo, como la fenilcetonuria, enfermedad en la que el organismo no puede descomponer el aminoácido fenilalanina. Su acumulación puede resultar tóxica para el sistema nervioso central. Otra enfermedad metabólica comúnmente identificada es la galactosemia, que impide el procesamiento adecuado de la galactosa, un azúcar presente en la leche, y puede causar daño hepático, cataratas o septicemia si no se trata con una dieta especial.
También se puede diagnosticar la deficiencia de biotinidasa, una alteración en el metabolismo de la biotina, indispensable para diversas funciones celulares. Su deficiencia puede producir convulsiones, alopecia, retraso en el desarrollo y pérdida de la audición.
Trastornos hematológicos y genéticos en el tamiz neonatal
En algunos paneles ampliados del tamiz neonatal se incluye la detección de enfermedades hematológicas como la anemia falciforme, un trastorno hereditario de los glóbulos rojos que puede causar dolor intenso, infecciones recurrentes y daño en órganos vitales. Además, se pueden identificar algunas enfermedades genéticas como la fibrosis quística, una patología multisistémica que afecta principalmente a los pulmones y al sistema digestivo, produciendo infecciones respiratorias frecuentes y malabsorción intestinal.
Alcance del tamiz neonatal ampliado
El número de enfermedades detectadas varía según el tipo de tamiz aplicado. Mientras que el tamiz neonatal básico identifica entre 5 y 6 patologías, el tamiz ampliado puede incluir hasta 60 enfermedades, dependiendo del laboratorio. Existen también versiones con análisis genéticos que permiten una detección más específica en pacientes con antecedentes familiares o factores de riesgo.
Detectar estas enfermedades antes de que presenten síntomas es una oportunidad invaluable para ofrecer tratamiento inmediato, evitar complicaciones graves y asegurar un desarrollo saludable en los primeros años de vida.
Proteger la salud desde el nacimiento es una decisión que cambia vidas. Asegúrate de realizar el tamiz neonatal en el tiempo recomendado y complementarlo con estudios de laboratorio que fortalezcan el bienestar de tu hijo. ¡Infórmate y cuida su futuro desde hoy!
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
