-
Signos comunes y raros en una Tele de Tórax
La radiografía de tórax, también conocida como “tele de tórax,” es una herramienta diagnóstica fundamental en la medicina que se utiliza para evaluar diversas condiciones pulmonares y torácicas. Este procedimiento de diagnóstico por imágenes proporciona información vital para los profesionales de la salud al examinar la cavidad torácica. En este artículo, exploraremos los signos comunes y raros que pueden observarse en una tele de tórax y su importancia en el diagnóstico médico.
Signos Comunes en una Tele de Tórax:
Opacidades Pulmonares: Uno de los hallazgos más frecuentes en una tele de tórax son las opacidades pulmonares. Estas áreas densas pueden indicar la presencia de afecciones como neumonía, atelectasia (colapso pulmonar), o tumores pulmonares.
Fracturas de Costillas: Las fracturas de costillas son evidentes en una radiografía de tórax y son comunes después de traumatismos, como accidentes automovilísticos o caídas. Estas fracturas pueden causar dolor y dificultad para respirar.
Cardiomegalia: La cardiomegalia, o agrandamiento del corazón, puede verse en una tele de tórax. Este hallazgo puede ser indicativo de insuficiencia cardíaca congestiva u otras enfermedades cardíacas.
 Derrame Pleural: El derrame pleural, la acumulación anormal de líquido en la cavidad pleural, se observa como una sombra en una radiografía de tórax. Puede ser causado por diversas afecciones, como infecciones, cáncer o insuficiencia cardíaca.
Derrame Pleural: El derrame pleural, la acumulación anormal de líquido en la cavidad pleural, se observa como una sombra en una radiografía de tórax. Puede ser causado por diversas afecciones, como infecciones, cáncer o insuficiencia cardíaca.Neumotórax: La presencia de aire en el espacio pleural, conocido como neumotórax, se visualiza claramente en una tele de tórax. Puede ser el resultado de una lesión traumática o una afección médica subyacente.
Signos Raros en una Tele de Tórax:
Calcificaciones Pulmonares: Aunque poco comunes, las calcificaciones en los pulmones pueden ser detectadas en una radiografía de tórax. Estas calcificaciones pueden estar relacionadas con afecciones como la silicosis o la tuberculosis.
Cuerpos Extraños: En casos inusuales, una tele de tórax puede revelar la presencia de cuerpos extraños en las vías respiratorias o el esófago. Esto puede ser de particular preocupación en niños pequeños o personas con trastornos de deglución.
Masas Mediastínicas: Las masas en el mediastino, la región entre los pulmones, son poco frecuentes pero pueden ser visibles en una radiografía de tórax. Estas masas pueden ser benignas o malignas y requieren una evaluación adicional.
Hernia Diafragmática Congénita: En los recién nacidos, una hernia diafragmática congénita puede ser una sorprendente revelación en una tele de tórax. Esta afección requiere una atención médica inmediata.
Anomalías Vasculares: En casos raros, se pueden observar anomalías vasculares, como fístulas arteriovenosas, en una radiografía de tórax. Estas anomalías pueden requerir una intervención quirúrgica.
Es importante destacar que una tele de tórax es solo una parte de la evaluación clínica y el diagnóstico. Los resultados deben interpretarse junto con la historia clínica del paciente y otras pruebas si es necesario. La capacidad de identificar signos comunes y raros en una tele de tórax es esencial para brindar atención médica de calidad y tomar decisiones clínicas informadas.
-
¿Qué Nivel de Hemoglobina es Peligroso? Biometría Hemática
La hemoglobina es una proteína presente en los glóbulos rojos que desempeña un papel fundamental en el transporte de oxígeno desde los pulmones hacia los tejidos y la eliminación de dióxido de carbono. Mantener niveles adecuados de hemoglobina en la sangre es crucial para garantizar un funcionamiento óptimo del organismo. Sin embargo, es importante comprender cuándo los niveles de hemoglobina pueden ser considerados peligrosos y cómo se evalúan a través de la biometría hemática.
¿Qué es la Hemoglobina?
La hemoglobina es una molécula que se encuentra dentro de los glóbulos rojos y que tiene la capacidad de unirse al oxígeno en los pulmones y liberarlo en los tejidos que lo necesitan. Esto asegura que todas las células del cuerpo reciban el oxígeno necesario para su funcionamiento adecuado. Además, la hemoglobina transporta dióxido de carbono de regreso a los pulmones para su eliminación.
Niveles Normales de Hemoglobina
Los niveles normales de hemoglobina pueden variar ligeramente según la edad y el sexo de la persona. En general, para los adultos, se considera que los valores normales de hemoglobina se encuentran en el rango de:
Hombres: 13.8 a 17.2 gramos por decilitro (g/dL) de sangre.
Mujeres: 12.1 a 15.1 g/dL de sangre.
¿Cuándo los Niveles de Hemoglobina son Peligrosos?Los niveles de hemoglobina se consideran peligrosos cuando están significativamente por debajo de los valores normales. Esto puede indicar una condición médica subyacente que afecta la producción de glóbulos rojos o una pérdida excesiva de sangre.
Causas de Niveles Bajos de Hemoglobina:
Anemia: La anemia es una afección en la cual el cuerpo no produce suficientes glóbulos rojos o los destruye en exceso. Las causas pueden variar desde deficiencias nutricionales, como la falta de hierro o de ciertas vitaminas, hasta enfermedades crónicas graves.
Pérdida de Sangre: Hemorragias internas o externas pueden resultar en una disminución de los niveles de hemoglobina. Esto puede deberse a lesiones, cirugías o trastornos hemorrágicos.
Enfermedades Crónicas: Algunas enfermedades crónicas, como la insuficiencia renal o el cáncer, pueden disminuir los niveles de hemoglobina debido a efectos secundarios del tratamiento o a la propia enfermedad.
Defectos Genéticos: Algunas personas pueden tener condiciones genéticas que afectan la producción o la estructura de la hemoglobina, como la talasemia o la drepanocitosis.
Evaluación a través de la Biometría Hemática
La biometría hemática es una prueba de laboratorio que permite evaluar los niveles de hemoglobina, entre otros parámetros sanguíneos. Esta prueba es fundamental para determinar si los niveles de hemoglobina se encuentran dentro del rango normal o si existe una anemia u otro trastorno hematológico.
¿Cuándo Buscar Ayuda Médica?
Si los resultados de una biometría hemática indican niveles bajos de hemoglobina, es importante buscar atención médica. El médico llevará a cabo una evaluación completa para determinar la causa subyacente y establecer un plan de tratamiento adecuado.
En casos de hemoglobina extremadamente baja, especialmente si se acompaña de síntomas como fatiga extrema, palidez, dificultad para respirar o mareos, se puede requerir una atención médica urgente y, posiblemente, una transfusión de sangre para restablecer los niveles de hemoglobina a un rango seguro.
 En resumen, los niveles de hemoglobina son un indicador importante de la salud sanguínea y general de una persona. Cuando los niveles de hemoglobina caen significativamente por debajo de los valores normales, puede indicar la presencia de una enfermedad subyacente que requiere atención médica. La biometría hemática es una herramienta esencial para evaluar estos niveles y determinar la necesidad de tratamiento. Ante cualquier preocupación sobre los niveles de hemoglobina, es aconsejable consultar a un profesional de la salud para un diagnóstico preciso y un plan de tratamiento adecuado.
En resumen, los niveles de hemoglobina son un indicador importante de la salud sanguínea y general de una persona. Cuando los niveles de hemoglobina caen significativamente por debajo de los valores normales, puede indicar la presencia de una enfermedad subyacente que requiere atención médica. La biometría hemática es una herramienta esencial para evaluar estos niveles y determinar la necesidad de tratamiento. Ante cualquier preocupación sobre los niveles de hemoglobina, es aconsejable consultar a un profesional de la salud para un diagnóstico preciso y un plan de tratamiento adecuado. -
¿Son confiables las pruebas rápidas de COVID-19?
En medio de la pandemia de COVID-19, realizar pruebas para detectar la presencia del virus se ha vuelto fundamental. Estas pruebas permiten identificar a las personas infectadas y tomar las medidas necesarias para prevenir la propagación del virus. Pero, ¿qué tipos de pruebas existen y cómo funcionan?
Hay diferentes tipos de pruebas utilizadas para detectar el COVID-19, pruebas Covid y cada una tiene sus propias características y objetivos. Las pruebas más comunes incluyen la prueba de antígenos y la prueba de reacción en cadena de la polimerasa (PCR). A continuación, explicaremos en qué consisten cada una de ellas.
La prueba de antígenos es una prueba rápida que detecta la presencia de proteínas del virus en el cuerpo. Se realiza mediante la recolección de una muestra de la nasofaringe o la garganta, y los resultados pueden obtenerse en unos minutos. Esta prueba es menos sensible que la prueba PCR, pero es muy útil para una detección rápida y masiva en poblaciones donde se requiere un diagnóstico inmediato.
Por otro lado, la prueba PCR es considerada la más confiable para detectar el virus. Se basa en la detección del material genético del virus mediante la amplificación de su ARN. Esta prueba se realiza en un laboratorio utilizando equipos especializados y puede tardar varias horas en tener los resultados. A pesar de ser más lenta, es la prueba más precisa y sensible disponible en la actualidad.
Si te estás preguntando dónde puedes hacerte una prueba COVID-19 cerca de ti, existen diferentes opciones disponibles. Puedes acudir a centros de salud, hospitales, laboratorios o incluso realizar pruebas en línea. Muchos países han implementado centros de pruebas masivas en los que se puede realizar la prueba de forma gratuita o a un costo bajo.
Los precios y costos de las pruebas COVID-19 pueden variar según el lugar y el tipo de prueba que elijas. Algunos países ofrecen pruebas gratuitas para sus ciudadanos, mientras que en otros lugares es necesario pagar por ellas. Además, es importante tener en cuenta que algunos lugares ofrecen pruebas de antígenos más económicas que las pruebas PCR, pero con una menor sensibilidad.
La pregunta que todos nos hacemos es cuándo deberíamos hacernos una prueba COVID-19. Es recomendable realizarse una prueba si presentas síntomas asociados con el virus, como fiebre, tos, dificultad para respirar, pérdida del gusto o del olfato. También es importante hacerse una prueba si has estado en contacto cercano con una persona infectada o si has estado en una zona de alto riesgo.
Ahora bien, una vez que te has realizado la prueba, es importante saber cómo interpretar los resultados. Si el resultado es positivo, significa que estás infectado y debes seguir las indicaciones de las autoridades sanitarias para el aislamiento y tratamiento. Si el resultado es negativo, no significa que estés completamente libre de COVID-19, especialmente si has estado en contacto con una persona infectada. En estos casos, es recomendable repetir la prueba después de unos días para descartar una posible infección.
Es posible que hayas escuchado hablar de las pruebas rápidas de COVID-19 y te preguntes si son confiables. Estas pruebas de antígenos tienen una sensibilidad más baja que las pruebas PCR, pero pueden ser útiles en ciertas situaciones, como la detección rápida de brotes en comunidades o la realización de pruebas masivas.
En el caso de los niños, las pruebas COVID-19 funcionan de manera similar a las pruebas en adultos. Sin embargo, se recomienda que los niños sean evaluados por un profesional de la salud para determinar qué tipo de prueba es más adecuada para ellos.
Si estás planeando viajar, es posible que necesites una prueba COVID-19 para cumplir con los requisitos de ingreso de algunos países. Es importante verificar los requisitos y recomendaciones específicas de cada destino, ya que pueden variar.
En el ámbito empresarial, las pruebas COVID-19 se han vuelto fundamentales para garantizar la seguridad de los empleados. Muchas empresas han implementado protocolos de pruebas periódicas y medidas de prevención para evitar la propagación del virus en los lugares de trabajo.
Es posible que te hayas realizado una prueba COVID-19 y el resultado haya sido negativo, pero sigas presentando síntomas. En estos casos, es importante buscar atención médica adicional, ya que los resultados de las pruebas pueden no ser perfectos y existen casos de falsos negativos.
Otro tipo de prueba que se ha utilizado ampliamente es la prueba de anticuerpos COVID-19, que busca detectar los anticuerpos producidos por el sistema inmunitario en respuesta a la infección. Estas pruebas pueden ayudar a determinar si alguien ha sido previamente infectado y ha desarrollado cierto grado de inmunidad, pero no son una garantía total de protección.
Algunas personas pueden preguntarse si es posible hacerse una prueba de COVID-19 en casa. Actualmente, existen kits de prueba de autodiagnóstico que se pueden adquirir en farmacias o sitios web autorizados. Sin embargo, es importante seguir las instrucciones cuidadosamente y enviar las muestras a un laboratorio acreditado para su análisis.
Por último, en relación a las variantes del virus, las pruebas COVID-19 pueden detectar la mayoría de las variantes conocidas hasta el momento. Sin embargo, es importante tener en cuenta que la evolución del virus puede llevar a la aparición de nuevas variantes que podrían no ser detectables por las pruebas actuales.
En conclusión, las pruebas COVID-19 desempeñan un papel fundamental en la lucha contra la pandemia. Conocer los diferentes tipos de pruebas, cuándo realizarlas y cómo interpretar los resultados es crucial para tomar decisiones informadas y contribuir a detener la propagación del virus. Recuerda siempre seguir las recomendaciones de las autoridades sanitarias y cuidar de tu salud y la de los demás.
-
¿Puedo hacerme una prueba de glucosa en casa?
La prueba de glucosa es un procedimiento médico utilizado para medir los niveles de glucosa en sangre. La glucosa es el principal tipo de azúcar que se encuentra en el torrente sanguíneo y es una fuente de energía vital para el cuerpo. Esta prueba es fundamental para el diagnóstico y control de enfermedades como la diabetes y otras afecciones relacionadas con el metabolismo de la glucosa.
 Una prueba de glucosa se realiza mediante la extracción de una muestra de sangre y su posterior análisis en un laboratorio. Este análisis determinará los niveles de glucosa en la sangre y brindará información clave sobre el funcionamiento del metabolismo de la persona. Es importante conocer los valores de glucosa ya que niveles anormales pueden indicar problemas de salud y requerir tratamiento médico.
Una prueba de glucosa se realiza mediante la extracción de una muestra de sangre y su posterior análisis en un laboratorio. Este análisis determinará los niveles de glucosa en la sangre y brindará información clave sobre el funcionamiento del metabolismo de la persona. Es importante conocer los valores de glucosa ya que niveles anormales pueden indicar problemas de salud y requerir tratamiento médico. Pasos y preparación para una prueba de glucosa en sangre
Pasos y preparación para una prueba de glucosa en sangreLa preparación para una prueba de glucosa en sangre puede variar según el tipo de prueba que se vaya a realizar. En general, se recomienda no comer ni beber nada excepto agua durante al menos 8 horas antes de la prueba de glucosa en ayunas. Esto se debe a que la ingesta de alimentos o bebidas puede afectar los resultados y dar falsos positivos o negativos.
Es importante también informar al médico sobre cualquier medicamento que se esté tomando, ya que algunos medicamentos pueden interferir con los resultados de la prueba de glucosa. El médico puede recomendar suspender temporalmente algunos medicamentos antes de realizar la prueba.
Durante la prueba, se extraerá una muestra de sangre de una vena del brazo mediante una aguja. La muestra se colocará en un tubo de ensayo y se enviará al laboratorio para su análisis. Es posible que se realicen varias extracciones de sangre en diferentes momentos para obtener una lectura más precisa de los niveles de glucosa.
Interpretación de los resultados de una prueba de glucosa
Una vez que los resultados de la prueba de glucosa estén disponibles, es importante interpretarlos correctamente. Los resultados de la prueba se informan en miligramos por decilitro (mg/dL) o en milimoles por litro (mmol/L), dependiendo del país.
Los resultados normales de la prueba de glucosa en ayunas generalmente se encuentran entre 70-99 mg/dL (3.9-5.5 mmol/L). Niveles superiores a 126 mg/dL (7.0 mmol/L) en dos pruebas consecutivas pueden indicar diabetes. Niveles entre 100-125 mg/dL (5.6-6.9 mmol/L) se consideran prediabetes y pueden requerir cambios en el estilo de vida para prevenir el desarrollo de la enfermedad.
Es importante tener en cuenta que los resultados pueden variar según el laboratorio y las condiciones individuales de cada persona. Siempre es recomendable consultar con un médico para ayudar a interpretar los resultados y determinar el curso de acción adecuado.
Prueba de glucosa en ayunas: ¿cómo se realiza y para qué sirve?
La prueba de glucosa en ayunas es una de las pruebas más comunes para evaluar los niveles de glucosa en sangre. Como su nombre lo indica, se realiza después de un ayuno de al menos 8 horas. Esta prueba es especialmente útil para diagnosticar diabetes y controlar el control glucémico en personas que ya han sido diagnosticadas.
Durante la prueba de glucosa en ayunas, se extrae una muestra de sangre en el hospital o laboratorio y se analiza en busca de niveles elevados de glucosa. Este tipo de prueba es importante porque permite evaluar cómo el cuerpo maneja la glucosa durante un período prolongado de tiempo sin ingesta de alimentos.
La prueba de glucosa en ayunas también puede ser utilizada para evaluar el riesgo de desarrollar diabetes en personas con factores de riesgo, como antecedentes familiares o sobrepeso. Además, el médico puede solicitar esta prueba como parte de un chequeo regular de salud o para monitorear el efecto del tratamiento en personas con diabetes ya diagnosticada.
En conclusión, la prueba de glucosa es una herramienta esencial en el diagnóstico, tratamiento y seguimiento de enfermedades relacionadas con el metabolismo de la glucosa. La preparación adecuada y la interpretación correcta de los resultados son fundamentales para obtener información precisa y tomar decisiones médicas adecuadas. Siempre es recomendable consultar con un médico para obtener orientación especializada sobre las pruebas de glucosa y su importancia en el control de la salud.
-
Costo y cobertura del Papanicolau en seguros médicos
 El cáncer cervical es una enfermedad que afecta a muchas mujeres en todo el mundo, pero gracias a los avances en la medicina, se ha vuelto cada vez más fácil de detectar a tiempo. Una de las herramientas más efectivas para esta detección es el examen de Papanicolau, también conocido como citología cervical. En este artículo, te explicaremos qué es el Papanicolau, cómo se realiza, cuándo es recomendable hacerlo y por qué es tan importante para la salud de las mujeres.
El cáncer cervical es una enfermedad que afecta a muchas mujeres en todo el mundo, pero gracias a los avances en la medicina, se ha vuelto cada vez más fácil de detectar a tiempo. Una de las herramientas más efectivas para esta detección es el examen de Papanicolau, también conocido como citología cervical. En este artículo, te explicaremos qué es el Papanicolau, cómo se realiza, cuándo es recomendable hacerlo y por qué es tan importante para la salud de las mujeres. ¿Qué es el Papanicolau y para qué sirve?
¿Qué es el Papanicolau y para qué sirve?El Papanicolau es un examen ginecológico que consiste en tomar una muestra de células del cuello uterino para analizarlas en el laboratorio. Este examen se realiza de forma rápida y sencilla en el consultorio del médico, y su principal objetivo es detectar las células anormales que podrían indicar la presencia de cáncer cervical o lesiones precancerosas.
Pasos y procedimiento del examen de Papanicolau
El procedimiento del Papanicolau es bastante simple y no causa dolor. El médico utilizará un especulo para abrir suavemente la vagina y visualizar el cuello uterino. Luego, tomará una muestra de células utilizando una espátula y un cepillo especial. Estas muestras se enviarán al laboratorio para su análisis.
Importancia de hacerse un Papanicolau regularmente
Hacerse un Papanicolau regularmente es crucial para detectar cualquier cambio anormal en las células del cuello uterino lo antes posible. El cáncer cervical es una enfermedad que puede desarrollarse lentamente y sin síntomas visibles en sus etapas iniciales, por lo que el Papanicolau es esencial para detectarla a tiempo y poder tratarla de manera efectiva. Además, este examen también puede ayudar a detectar el virus del papiloma humano (VPH), una de las principales causas del cáncer cervical.
Síntomas del cáncer cervical que el Papanicolau puede prevenir
El Papanicolau no solo ayuda a detectar el cáncer cervical y el VPH, sino que también puede prevenir algunos de los síntomas asociados con esta enfermedad. Al detectar las células anormales en etapas tempranas, el médico puede realizar tratamientos o intervenciones antes de que aparezcan síntomas como sangrado vaginal anormal, dolor pélvico o flujo vaginal con mal olor.
Papanicolau en la prevención del virus del papiloma humano (VPH)
El virus del papiloma humano (VPH) es una infección muy común que se transmite principalmente a través de las relaciones sexuales. El VPH puede causar verrugas genitales y aumentar el riesgo de desarrollar cáncer cervical. Sin embargo, gracias al Papanicolau, es posible detectar las infecciones por VPH antes de que se desarrollen lesiones precancerosas o cáncer cervical.
¿Cuándo es recomendable realizar el primer Papanicolau?
Las recomendaciones varían según las pautas médicas y la edad de la mujer, pero en general, se recomienda que las mujeres comiencen a hacerse un Papanicolau a partir de los 21 años. Si la primera prueba es normal, se sugiere repetirla cada tres años hasta los 29 años. A partir de los 30 años, se puede combinar el Papanicolau con una prueba de VPH, y si ambos resultados son normales, se puede realizar el examen cada cinco años.
Papanicolau: Mitos y realidades sobre el examen ginecológico
Existen muchos mitos y malentendidos sobre el Papanicolau. Algunas mujeres pueden tener miedo o vergüenza de hacerse el examen, pero es importante recordar que es una rutina médica necesaria para la salud de las mujeres. El Papanicolau no es doloroso y no hay razón para sentirse avergonzada o incómoda durante el procedimiento. Además, no es cierto que solo las mujeres sexualmente activas deban hacerse el examen, ya que cualquier mujer con un aparato reproductor puede desarrollar cáncer cervical.
Papanicolau vs. Colposcopia: Diferencias y similitudes
Mientras que el Papanicolau es un examen de detección inicial, la colposcopia es una prueba más avanzada que se realiza en casos en los que el Papanicolau muestra células anormales o cuando hay sospecha de cáncer cervical. La colposcopia implica examinar el cuello uterino con un colposcopio, un dispositivo similar a un microscopio. A través de este examen, el médico puede visualizar con mayor detalle las áreas anormales y, si es necesario, tomar biopsias para un análisis más exhaustivo.
¿Qué hacer si los resultados del Papanicolau son anormales?
Si los resultados del Papanicolau son anormales, no hay razón para entrar en pánico de inmediato. Muchas veces, las células anormales pueden ser causadas por infecciones leves o cambios benignos. Sin embargo, es importante seguir las recomendaciones de su médico y realizar pruebas adicionales si es necesario. En algunos casos, se puede repetir el Papanicolau en un intervalo más corto, realizar una colposcopia o, en casos más graves, realizar tratamientos como la conización para eliminar las células anormales.
Cómo se interpreta un informe de Papanicolau
Los resultados del Papanicolau se informan utilizando una clasificación llamada Sistema Bethesda. En este sistema, se clasifican las células en normal, células anormales de origen indeterminado, lesiones de bajo grado, lesiones de alto grado o carcinoma de células escamosas. Dependiendo del resultado, su médico le dará las recomendaciones apropiadas para el seguimiento.
Papanicolau durante el embarazo: ¿Es seguro hacerlo?
Muchas mujeres se preguntan si es seguro hacerse un Papanicolau durante el embarazo. La respuesta es sí, es seguro realizar el examen durante el embarazo. Sin embargo, debido a los cambios hormonales y vasculares que ocurren durante este período, los resultados pueden ser diferentes a los de una mujer no embarazada. Por lo tanto, es importante informar a su médico de su estado de embarazo antes de realizar el Papanicolau.
Costo y cobertura del Papanicolau en seguros médicos
La cobertura y el costo del Papanicolau varían según el país y el sistema de seguro médico. En algunos casos, el examen puede estar cubierto por el seguro de salud básico o por programas de detección de cáncer cervical. Sin embargo, siempre es recomendable verificar con su proveedor de seguros médicos si el examen está cubierto y qué porcentaje del costo debe pagar.
¿Puedo hacerme un Papanicolau en casa?
Aunque existen pruebas caseras de Papanicolau en el mercado, es importante tener en cuenta que estos kits no son tan confiables como los realizados por un profesional de la salud. El examen de Papanicolau requiere una capacitación adecuada y el uso de equipos especializados para obtener resultados precisos. Por lo tanto, es recomendable hacerse el Papanicolau en el consultorio de un médico o en una clínica.
Papanicolau en hombres: ¿Es necesario?
El Papanicolau se realiza exclusivamente en mujeres para detectar el cáncer cervical y las infecciones por VPH. Sin embargo, los hombres también pueden estar infectados con el VPH y pueden transmitirlo a sus parejas sexuales. Por lo tanto, es importante que las mujeres se hagan el Papanicolau regularmente y que los hombres reciban la vacuna contra el VPH para prevenir la transmisión de la infección.
En resumen, el Papanicolau es una herramienta vital para detectar tempranamente el cáncer cervical y las lesiones precancerosas. Hacerse este examen regularmente puede salvar vidas y brindar tranquilidad a las mujeres. No dudes en hablar con tu médico sobre la necesidad y frecuencia de hacerte el Papanicolau, y recuerda que la prevención es la clave para una vida saludable.
-
Tamiz neonatal en casa vs. en el hospital: Ventajas y consideraciones.
Importancia del tamiz neonatal: Detectando a tiempo condiciones médicas en recién nacidos
 El tamiz neonatal es una prueba médica de vital importancia que se realiza en los primeros días de vida de un recién nacido. Su objetivo principal es detectar de manera temprana condiciones médicas que podrían no ser evidentes al nacer, pero que podrían generar complicaciones si no son tratadas a tiempo.
El tamiz neonatal es una prueba médica de vital importancia que se realiza en los primeros días de vida de un recién nacido. Su objetivo principal es detectar de manera temprana condiciones médicas que podrían no ser evidentes al nacer, pero que podrían generar complicaciones si no son tratadas a tiempo.Esta prueba, también conocida como prueba del talón, consiste en una extracción de sangre del talón del bebé para analizarla en busca de posibles enfermedades y trastornos genéticos. Es rápida, sencilla y no causa dolor significativo para el bebé.
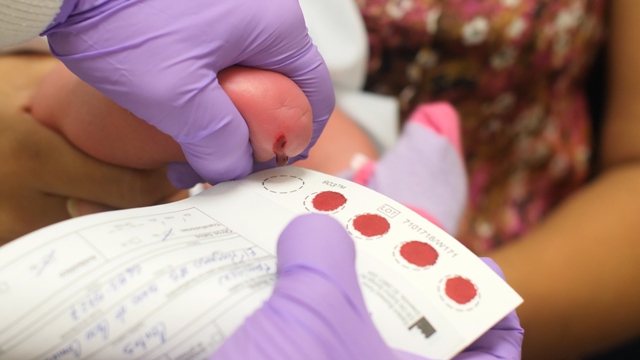 Tipos de pruebas en el tamiz neonatal y qué enfermedades pueden identificar
Tipos de pruebas en el tamiz neonatal y qué enfermedades pueden identificar
Existen diferentes tipos de pruebas que se realizan en el tamiz neonatal, y cada una tiene como objetivo detectar una serie de enfermedades específicas. Algunas de las enfermedades que se pueden identificar a través del tamiz neonatal son:1. Hipotiroidismo congénito: Esta condición ocurre cuando la glándula tiroides del bebé no produce suficientes hormonas tiroideas, lo cual puede afectar su desarrollo físico y mental.
2. Fibrosis quística: Es una enfermedad genética que afecta principalmente los pulmones y el sistema digestivo.
3. Fenilcetonuria: Es un trastorno metabólico hereditario en el cual el bebé no puede descomponer correctamente un aminoácido llamado fenilalanina, lo cual puede llevar a daño cerebral si no es tratado adecuadamente.
4. Anemia de células falciformes: Es una enfermedad genética de los glóbulos rojos que puede causar dolor, infecciones y complicaciones en varios órganos.
Estas son solo algunas de las enfermedades que se pueden detectar a través del tamiz neonatal. Es importante destacar que el tamiz neonatal puede variar según el país y las regulaciones médicas locales.
Preguntas frecuentes sobre el tamiz neonatal: ¿Qué debes saber como padre?
Como padre, es natural tener preguntas y preocupaciones sobre el tamiz neonatal y su importancia para la salud de tu hijo. A continuación, responderemos algunas de las preguntas más frecuentes:1. ¿Cuándo se realiza el tamiz neonatal? El tamiz neonatal se realiza generalmente entre el segundo y el quinto día de vida del bebé.
2. ¿Es obligatorio realizar el tamiz neonatal? En muchos países, el tamiz neonatal es obligatorio por ley, ya que se considera una medida de prevención de enfermedades en los recién nacidos.
3. ¿Es doloroso para el bebé? El tamiz neonatal involucra una pequeña punción en el talón del bebé para recoger la muestra de sangre. Aunque puede haber algo de incomodidad, el proceso en sí es rápido y no causa un dolor significativo.
4. ¿Qué sucede si se detecta una enfermedad en el tamiz neonatal? Si se detecta una enfermedad o trastorno en el tamiz neonatal, el médico tomará medidas para confirmar el diagnóstico y comenzar el tratamiento lo antes posible. El diagnóstico temprano puede marcar una gran diferencia en el pronóstico y calidad de vida del bebé.
Tamiz neonatal ampliado: Explorando su papel en la detección temprana de enfermedades hereditarias
El tamiz neonatal ampliado es una versión más completa y detallada del tamiz neonatal convencional. Mientras que el tamiz neonatal convencional se enfoca en algunas enfermedades comunes, el tamiz neonatal ampliado abarca un rango más amplio de condiciones, incluyendo enfermedades genéticas hereditarias menos comunes.
El proceso detrás del tamiz neonatal: Desde la recolección de muestras hasta los resultados
El proceso del tamiz neonatal involucra diferentes etapas, desde la recolección de la muestra hasta la obtención de los resultados. A continuación, describiremos brevemente cada una de estas etapas:
1. Recolección de muestras: Se realiza una pequeña punción en el talón del bebé para obtener una muestra de sangre, la cual se coloca en un papel especial.
2. Procesamiento de muestras: Las muestras recolectadas se envían a un laboratorio especializado, donde se procesan y analizan.
3. Análisis de laboratorio: En el laboratorio, la muestra de sangre se somete a diversos análisis para detectar la presencia de enfermedades específicas.
4. Informe de resultados: Una vez completado el análisis, los resultados se envían al médico o centro de atención médica del bebé. Si se detecta alguna enfermedad o trastorno, se informará a los padres y se tomarán las medidas necesarias para confirmar y tratar el diagnóstico.
Perspectiva médica: Cómo los resultados del tamiz neonatal guían la atención médica infantil
Los resultados del tamiz neonatal desempeñan un papel crucial en la atención médica infantil. Estos resultados permiten una detección temprana de condiciones médicas, lo cual ayuda a los médicos a proporcionar un tratamiento oportuno y adecuado. Además, los resultados del tamiz neonatal también pueden influir en las decisiones de seguimiento médico y orientar el cuidado del niño a lo largo de su desarrollo.
Tamiz neonatal en casa vs. en el hospital: Ventajas y consideraciones
En algunos casos, los padres pueden optar por realizar el tamiz neonatal en casa en lugar de hacerlo en el hospital. Ambas opciones tienen sus ventajas y consideraciones que vale la pena tener en cuenta:
En el hospital:
– Personal médico capacitado realiza la toma de muestras y asegura la calidad y exactitud del proceso.
– Los resultados se reciben directamente del personal médico, mastografía lo que permite una atención y seguimiento inmediato si se detecta alguna condición.En casa:
– Mayor comodidad para los padres y el bebé al realizar la prueba desde su hogar.
– Menor probabilidad de exposición a infecciones u otras enfermedades presentes en un entorno hospitalario.Historias de éxito: Cómo el tamiz neonatal ha impactado vidas al detectar condiciones médicas
El tamiz neonatal ha demostrado ser una herramienta vital para la detección temprana de condiciones médicas en los recién nacidos. Gracias a esta prueba, se han salvado vidas y se ha logrado mejorar la calidad de vida de muchos niños. A continuación, compartiremos algunas historias de éxito donde el tamiz neonatal ha tenido un impacto significativo:
[Historia 1]: {Breve descripción de la historia y cómo el tamiz neonatal ayudó a detectar y tratar una enfermedad]
[Historia 2]: {Breve descripción de la historia y cómo el tamiz neonatal ayudó a detectar y tratar una enfermedad]
Actualizaciones recientes en el tamiz neonatal: Nuevas enfermedades añadidas y avances tecnológicos
A medida que avanza la investigación médica, se van añadiendo nuevas enfermedades al tamiz neonatal para una detección más precisa y completa. Además, los avances tecnológicos también han permitido mejorar la eficacia y el alcance de esta importante prueba. Algunas de las actualizaciones recientes en el tamiz neonatal incluyen:
1. Incorporación de nuevas enfermedades: Se han añadido enfermedades genéticas adicionales al tamiz neonatal para una detección temprana y un tratamiento adecuado.
2. Avances en tecnología de análisis: La tecnología utilizada en los laboratorios ha mejorado, lo que permite una detección más precisa y confiable de las enfermedades en las muestras de sangre.
Comprendiendo los resultados del tamiz neonatal: ¿Qué hacer si se detecta una condición médica?
Si se detecta una condición médica en el tamiz neonatal, es importante que los padres actúen de manera rápida y adecuada. Algunos pasos a seguir en caso de recibir resultados positivos en el tamiz neonatal son:
1. Confirmar el diagnóstico: Es posible que se requieran pruebas adicionales para confirmar el diagnóstico inicial. Estas pruebas pueden incluir análisis de sangre más detallados o pruebas genéticas.
2. Consultar con especialistas: Es recomendable buscar la opinión de especialistas en el campo de la enfermedad detectada para obtener una orientación precisa sobre el tratamiento y los cuidados necesarios.
3. Comenzar el tratamiento: Una vez confirmado el diagnóstico y bajo la orientación de los especialistas, se debe comenzar el tratamiento lo antes posible. El tratamiento puede incluir medicación, terapias especializadas o cambios en la dieta del bebé.
En resumen, el tamiz neonatal es una prueba fundamental que permite la detección temprana de condiciones médicas en los recién nacidos. Su importancia radica en la posibilidad de iniciar tratamientos oportunamente, lo que puede marcar la diferencia en el pronóstico y calidad de vida de los bebés. Como padres, es esencial estar informados sobre el tamiz neonatal y seguir las recomendaciones médicas en caso de recibir resultados positivos.}}
-
Ultrasonido Mamario: Una Técnica de Imagen Segura
 Como mujeres, dar prioridad a nuestra salud y bienestar es primordial, y tomar medidas proactivas para la salud de las mamas es crucial. Una técnica de diagnóstico por imagen muy recomendable para la salud mamaria es el ultrasonido mamario, comúnmente conocido como el ultrasonido mamario.
Como mujeres, dar prioridad a nuestra salud y bienestar es primordial, y tomar medidas proactivas para la salud de las mamas es crucial. Una técnica de diagnóstico por imagen muy recomendable para la salud mamaria es el ultrasonido mamario, comúnmente conocido como el ultrasonido mamario.Esta herramienta de diagnóstico segura y eficaz ofrece información valiosa sobre la salud de las mamas, ayudando a la detección de posibles problemas.
En este artículo, profundizamos en los beneficios y la importancia del ultrasonido mamario, instando a las mujeres a dar prioridad a su salud mamaria y considerar este procedimiento de imagen esencial.
Comprensión del ultrasonido mamario
El ultrasonido mamario es una técnica de imagen no invasiva e indolora que utiliza ondas sonoras de alta frecuencia para crear imágenes detalladas del tejido mamario. A diferencia de otros métodos de obtención de imágenes, como la mamografía, la ecografía mamaria no implica exposición a la radiación, lo que la convierte en una opción segura, especialmente para las mujeres jóvenes y las embarazadas.
Es una herramienta valiosa para evaluar las anomalías mamarias y complementar otros métodos de diagnóstico por imagen para una evaluación completa de la salud de las mamas.
El papel del ultrasonido mamario en la detección temprana
Una de las principales ventajas del ultrasonido mamario es su capacidad para detectar anomalías mamarias que pueden no ser visibles en una mamografía, especialmente en mujeres con tejido mamario denso. En ocasiones, el tejido mamario denso puede ocultar la visibilidad de pequeñas masas o calcificaciones en una mamografía.
En tales casos, una ecografía mamaria puede proporcionar una visión más clara y ayudar a la detección oportuna de posibles problemas de salud mamaria, incluidos tumores benignos o malignos.
Seguro para todas las edades y etapas
El ultrasonido mamario es una técnica de imagen versátil que puede utilizarse con seguridad en mujeres de todas las edades y etapas de la vida. Desde las mujeres jóvenes con tejido mamario denso hasta las embarazadas, la ecografía mamaria ofrece una opción fiable para evaluar la salud de las mamas.
Además, a menudo se utiliza como herramienta de imagen complementaria en mujeres con implantes mamarios o sometidas a tratamiento contra el cáncer de mama, lo que garantiza un seguimiento y una evaluación continuos.
Guía para biopsias y procedimientos
Además de la detección, el ultrasonido mamario sirve de valiosa guía para las biopsias mamarias y otros procedimientos. Cuando se detecta una zona sospechosa en una mamografía o un examen clínico, y el ultrasonido puede orientar con precisión la zona específica para la biopsia, lo que ayuda a planificar el diagnóstico y el tratamiento con precisión.
Este enfoque específico reduce la necesidad de procedimientos más invasivos y minimiza las molestias de la paciente.
Comodidad y conveniencia para la paciente
El ultrasonido mamario es una técnica de obtención de imágenes fácil de usar para la paciente que no implica la compresión de la mama, a diferencia de las mamografías. Esta característica la convierte en una opción cómoda para las mujeres a las que la mamografía puede resultar incómoda o dolorosa.
Además, la ecografía mamaria se realiza rápidamente y no requiere ninguna preparación especial, lo que la convierte en una opción cómoda y accesible para las revisiones periódicas de la salud mamaria.
El ultrasonido mamario o ecografía mamaria, es una técnica de imagen mamaria segura y eficaz que desempeña un papel vital en la detección y la salud de las mamas. Su naturaleza no invasiva, la ausencia de radiación y su versatilidad la convierten en una herramienta inestimable para mujeres de todas las edades y estadios de salud mamaria.
Al ofrecer una visión más clara de las anomalías mamarias, complementa otros métodos de diagnóstico por imagen y ayuda a guiar con precisión las biopsias y los procedimientos.
La comodidad y conveniencia de la ecografía mamaria contribuyen a una experiencia positiva del paciente, animando a las mujeres a dar prioridad a su salud mamaria y a someterse a revisiones periódicas.
De esta manera nuestra salud, es esencial aprovechar las ventajas del ultrasonido mamario. La detección temprana es clave para garantizar intervenciones médicas oportunas y mejores resultados de salud mamaria.
Al incorporar el ultrasonido mamario a la atención sanitaria habitual, las mujeres pueden hacerse cargo de su bienestar y dar prioridad a las medidas preventivas.
En el camino hacia una mejor salud mamaria, el ultrasonido mamario es un aliado fiable, que ofrece la garantía de un diagnóstico mamario por imagen seguro y eficaz para todas las mujeres.
Si usted acarició este artículo y usted quisiera obtener muchos más datos sobre ultrasonido mamario amablemente echa un vistazo a nuestro propio sitio web.
-
Preparación y cuidados antes de una resonancia magnetica costo: Lo que debe saber
La resonancia magnetica costo (RM) es una técnica médica de diagnóstico por imagen segura y no invasiva que proporciona imágenes detalladas de las estructuras internas del cuerpo. Si va a someterse a una resonancia magnetica costo, debe tener en cuenta una serie de preparativos y cuidados esenciales para garantizar una experiencia cómoda y satisfactoria. Este artículo trata sobre lo que necesita saber para prepararse para una RMN, incluyendo consideraciones importantes y pasos a seguir antes del procedimiento.
 Comprensión de la IRM y sus ventajas
Comprensión de la IRM y sus ventajasLa RMN utiliza una combinación de potentes imanes, ondas de radio y tecnología informática para producir imágenes detalladas de órganos, tejidos y estructuras del cuerpo. Es una herramienta valiosa para el diagnóstico y seguimiento de diversas afecciones médicas, ya que ofrece una calidad de imagen excepcional sin el uso de radiaciones ionizantes. La IRM se utiliza habitualmente en neurología, ortopedia, cardiología, oncología y otras especialidades médicas.
1. Comuníquese con su proveedor de atención médica
Antes de su cita para la RM, es esencial que se comunique abiertamente con su proveedor de atención sanitaria. Infórmele de cualquier condición médica, alergias o reacciones previas a agentes de contraste o medicamentos. Si tiene algún implante o dispositivo metálico en el cuerpo, como marcapasos, implantes cocleares o fragmentos metálicos, notifíqueselo a su proveedor de asistencia sanitaria, ya que algunos implantes pueden no ser compatibles con la RM.
2. Informar sobre el embarazo o posible embarazo.
Si está embarazada o sospecha que puede estarlo, informe inmediatamente a su profesional sanitario. Aunque en general la RM se considera segura durante el embarazo, es esencial que comente los posibles riesgos y beneficios con su equipo sanitario para determinar el mejor curso de acción.
3. Retire los objetos metálicos
Antes de la RM, se le pedirá que se quite todos los objetos metálicos del cuerpo. Estos pueden incluir joyas, relojes, gafas, audífonos y horquillas para el pelo. El metal puede interferir con el campo magnético de la RM y puede causar artefactos en las imágenes.
4. Lleve ropa cómoda
Es posible que le proporcionen una bata de hospital para que se la ponga durante la RM. No obstante, si es posible, lleve ropa holgada y cómoda sin cremalleras ni botones metálicos.
5. Requisitos de ayuno
En algunos casos, es posible que deba ayunar antes de la RM, especialmente si se va a administrar material de contraste. Siga las instrucciones de su médico con respecto al ayuno y cualquier restricción dietética específica.
6. Medicación y agentes de contraste
Informe a su profesional sanitario sobre cualquier medicación que esté tomando actualmente, incluidos los suplementos de venta libre. Puede ser necesario ajustar o suspender temporalmente algunos medicamentos antes de la RM. Si se va a utilizar material de contraste durante la exploración, comente cualquier alergia o reacción previa con su profesional sanitario.
7. Preocupaciones relacionadas con la claustrofobia:
Si tiene antecedentes de claustrofobia o ansiedad relacionada con los espacios cerrados, informe a su profesional sanitario antes de la RM. Pueden proporcionarle estrategias u opciones para ayudarle a sentirse más cómodo durante el procedimiento.
8. Llegue pronto y esté preparado
Llegue con antelación al centro de diagnóstico por imagen o al hospital para disponer de tiempo para el registro y el papeleo. Siga las instrucciones específicas del centro, ya que cada centro de IRM puede tener sus propios protocolos y procedimientos.
Durante el procedimiento de RMN
Durante la RMN, se tumbará en una mesa de exploración móvil que se deslizará dentro del escáner de RMN. Es esencial que permanezca lo más quieto posible durante el procedimiento para garantizar imágenes claras y precisas. La máquina de IRM puede producir ruidos fuertes durante la exploración, pero se le proporcionarán tapones para los oídos o auriculares para minimizar el ruido.
Después del procedimiento de RMN
Una vez finalizada la RMN, podrá reanudar sus actividades habituales, a menos que su médico le indique lo contrario. Si se utilizó un agente de contraste, se le puede pedir que beba líquidos para ayudar a eliminar el material de contraste de su cuerpo.
Posibles riesgos y complicaciones
En general, la RM se considera segura para la mayoría de las personas. Sin embargo, algunos individuos pueden experimentar efectos secundarios leves o complicaciones, incluyendo:
1. Reacciones alérgicas: Algunas personas pueden tener una reacción alérgica al material de contraste, que puede causar urticaria, picor o dificultad para respirar. Informe inmediatamente a su profesional sanitario si experimenta algún síntoma inusual durante o después de la RM.
2. Para las personas con claustrofobia o ansiedad, el espacio reducido del escáner de RMN puede causar incomodidad. Comunique sus preocupaciones a su proveedor de atención médica para explorar posibles soluciones.
3. Si tiene ciertos implantes o dispositivos metálicos, puede haber riesgo de movimiento o calentamiento durante la RM. Su médico evaluará la seguridad de la RM en función del tipo y la ubicación del implante.
La preparación para una resonancia magnetica costo implica pasos esenciales para garantizar una experiencia de obtención de imágenes fluida y satisfactoria. Si se comunica abiertamente con su proveedor de atención sanitaria, se quita los objetos metálicos y sigue las instrucciones de ayuno (si procede), puede ayudar a garantizar la precisión y la calidad de las imágenes de RM. Si tiene alguna inquietud o afección médica específica, coméntela con su proveedor de atención médica para abordar cualquier posible riesgo o complicación. La RM es una valiosa herramienta de diagnóstico que puede proporcionar información crucial para que su equipo sanitario tome decisiones informadas sobre su salud. Si está bien preparado e informado, podrá acudir a su cita para la RM con confianza y tranquilidad, sabiendo que está asumiendo un papel activo en su atención médica.
-
Rayos X en odontología y funciones en la salud bucal
Mantener una buena salud bucal es esencial para lucir una sonrisa rayos x brillante y segura. En lo que respecta al cuidado dental, las radiografías desempeñan un papel crucial en el diagnóstico de problemas dentales y para garantizar que los dientes y las encías estén en perfectas condiciones.
Es por ello que hoy hablaremos del uso de los rayos X en odontología y cómo contribuyen a mantener su sonrisa sana y radiante.
Rayos X convencionales frente a la tomosíntesis de rayos X
Las técnicas tradicionales de rayos X en odontología producen una única imagen bidimensional mediante la captura de imágenes de un único plano en un momento específico. Sin embargo, la tomosíntesis de rayos X, también conocida como imagen dental 3D, utiliza múltiples imágenes que se reconstruyen para generar una información más completa, parecida a una imagen tridimensional.
A diferencia de la tomografía computarizada (TC), en la que la fuente/detector se desplaza físicamente al menos 180 grados alrededor del paciente, la tomosíntesis utiliza un ángulo de rotación limitado y captura menos imágenes (lo que requiere una menor exposición a la radiación y un menor coste).
No obstante, los métodos de tomosíntesis actuales generan una imagen estática del tejido objetivo y no permiten obtener imágenes en tiempo real.
Ventajas de la tomosíntesis de rayos X en odontología
1. Visualización mejorada: La tomosíntesis de rayos X proporciona una visión más detallada y completa de las estructuras dentales, lo que permite a los dentistas identificar problemas que pueden no ser visibles a través de las radiografías convencionales.
2. Diagnóstico preciso: La capacidad de imagen 3D de la tomosíntesis permite el diagnóstico preciso de afecciones dentales como dientes impactados, quistes y anatomía compleja del conducto radicular.
3. Reducción de la exposición a la radiación: La tomosíntesis requiere menos imágenes de rayos X en comparación con las técnicas tradicionales, lo que se traduce en una menor exposición a la radiación para los pacientes.
4. Mejor planificación del tratamiento: Con una comprensión más clara de las estructuras dentales, los dentistas pueden desarrollar planes de tratamiento más eficaces adaptados a las necesidades específicas de cada paciente.
Radiografías y revisiones dentales rutinarias
Las revisiones dentales periódicas son esenciales para mantener una salud bucodental óptima. Durante estas visitas, su dentista puede recomendar radiografías como parte de un examen exhaustivo.
Las radiografías ayudan a los dentistas a identificar problemas que podrían no ser visibles a simple vista, lo que permite la detección y la prevención de posibles problemas dentales.
Usos comunes de las radiografías en odontología:
1. Detección de caries: Los rayos X ayudan a detectar caries y deterioro dental en áreas no visibles durante un examen visual, lo que permite intervenciones oportunas para evitar daños mayores.
2. Evaluación de las raíces dentales: Las radiografías permiten a los dentistas evaluar la salud de las raíces de los dientes e identificar posibles problemas como infecciones o abscesos.
3. Planificación ortodóncica: Las radiografías ayudan a los ortodoncistas a evaluar la alineación de los dientes y a planificar los aparatos u otros tratamientos de ortodoncia.
4. Evaluación de las muelas del juicio: Las radiografías son cruciales para evaluar la posición y el desarrollo de las muelas del juicio y determinar si es necesario extraerlas.
Consideraciones de seguridad en las radiografías dentales
Las radiografías dentales son seguras y ofrecen bajos niveles de exposición a la radiación. Los equipos y protocolos de rayos X dentales modernos están diseñados para minimizar la exposición a la radiación sin dejar de proporcionar imágenes diagnósticas de alta calidad.
Los dentistas también utilizan medidas de protección como delantales de plomo y collares tiroideos para reducir aún más la exposición a la radiación de otras partes del cuerpo durante los procedimientos radiográficos.
Las radiografías desempeñan un papel fundamental en el mantenimiento de su salud bucodental y en la conservación de una sonrisa radiante. La tomosíntesis de rayos X, con sus capacidades de imagen en 3D, ha revolucionado el diagnóstico dental, proporcionando a los dentistas una visualización mejorada y un diagnóstico preciso.
Las revisiones dentales periódicas pueden ayudar a los dentistas a detectar problemas dentales de forma precoz, lo que conduce a tratamientos oportunos y eficaces.
Si su dentista le recomienda radiografías como parte de su revisión dental, tenga la seguridad de que la tecnología moderna de rayos X prioriza su seguridad minimizando la exposición a la radiación.
Aproveche las ventajas de las radiografías dentales para conservar su bonita sonrisa y garantizar su salud bucal en los años venideros. Su sonrisa merece el mejor cuidado, y las radiografías son una valiosa herramienta para conseguirlo.
-
El impacto de las pruebas del VPH en la salud de la mujer
El virus del papiloma humano (VPH) es un virus prevalente que puede afectar tanto a hombres como a mujeres. Sin embargo, en el contexto de la salud de la mujer, las pruebas del VPH desempeñan un papel crucial en la detección precoz y la prevención de posibles problemas de salud. En este artículo, exploraremos los beneficios y las limitaciones de las pruebas del VPH, destacando la importancia de someterse regularmente a la “prueba del VPH.”
Beneficios de las pruebas del VPH para la salud de la mujer
Detección precoz de las infecciones por VPH
Uno de los beneficios significativos de las pruebas del VPH es su capacidad para detectar la presencia del virus, incluso antes de que surjan síntomas visibles o problemas de salud. La detección precoz de las infecciones por VPH permite a los profesionales sanitarios intervenir a tiempo y evitar que el virus evolucione hacia enfermedades más graves.Detección del cáncer de cuello uterino
El cáncer de cuello uterino está estrechamente relacionado con determinadas cepas del VPH. Las pruebas periódicas del VPH permiten a las mujeres someterse al cribado del cáncer de cuello uterino, que puede detectar cualquier anomalía en el cuello uterino. La detección precoz de células precancerosas permite un tratamiento rápido, reduciendo significativamente el riesgo de desarrollar cáncer de cuello uterino.Tranquilidad y empoderamiento
Conocer el estado serológico respecto al VPH puede proporcionar a las mujeres tranquilidad y una sensación de empoderamiento. Al tomar el control de su salud y someterse a las pruebas, las mujeres pueden tomar decisiones informadas sobre su salud sexual y tomar las precauciones necesarias para protegerse a sí mismas y a sus parejas.
Prevención mediante la vacunación
 Las pruebas del VPH también desempeñan un papel en los esfuerzos de prevención. Ayudan a identificar a las mujeres que no han estado expuestas a determinadas cepas del VPH, lo que las convierte en candidatas aptas para la vacunación. Vacunarse contra el VPH puede ofrecer una protección adicional contra el virus y los problemas de salud asociados.
Las pruebas del VPH también desempeñan un papel en los esfuerzos de prevención. Ayudan a identificar a las mujeres que no han estado expuestas a determinadas cepas del VPH, lo que las convierte en candidatas aptas para la vacunación. Vacunarse contra el VPH puede ofrecer una protección adicional contra el virus y los problemas de salud asociados.Limitaciones de las pruebas del VPH
Resultados falsos positivos:
Como cualquier prueba médica, la prueba del VPH no es infalible. Es posible recibir un resultado falso positivo, que indique la presencia del VPH cuando podría no haber ninguno. Los falsos positivos pueden provocar ansiedad innecesaria y pruebas o procedimientos de seguimiento adicionales que podrían no ser necesarios.
Resultados falsos negativos:
Del mismo modo, existe la posibilidad de obtener resultados falsos negativos, en los que la prueba no detecta el VPH aunque el virus esté presente. El cribado regular es esencial para minimizar el riesgo de resultados falsos negativos y garantizar la detección precoz de cualquier posible infección por VPH.
No existe un tratamiento específico para el VPH
Es importante señalar que las pruebas del VPH no proporcionan un tratamiento directo para el virus en sí. Si se detecta el VPH, los profesionales sanitarios se centrarán en tratar los problemas de salud relacionados, como las verrugas genitales o las células precancerosas. En la mayoría de los casos, el virus desaparece por sí solo, pero sus efectos en el organismo pueden requerir atención.
En conclusión, las pruebas de VPH ofrecen importantes beneficios para la salud de la mujer. La detección precoz de las infecciones por VPH y el cribado del cáncer de cuello de útero pueden conducir a intervenciones oportunas y a una mejora de los resultados sanitarios. Al conocer las limitaciones de las pruebas del VPH, las mujeres pueden tomar decisiones con conocimiento de causa y colaborar estrechamente con los profesionales sanitarios para proteger su bienestar.
Si aún no lo has hecho, considera la posibilidad de programar su “prueba del VPH” hoy mismo. Las pruebas periódicas y las prácticas sexuales responsables son componentes esenciales para mantener una salud óptima. Recuerde que cuidarse es una valiosa inversión en su bienestar futuro. Consulta a tu médico
Aquí hay más información sobre prueba VPH eche un vistazo a nuestra página web.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.