-
Importancia de la Prueba de VIH para la Detección Temprana
SRC:SelfWritten
El Virus de Inmunodeficiencia Humana (VIH) sigue siendo una preocupación significativa para la salud pública a nivel mundial. Detectar este virus de manera temprana a través de una prueba específica es crucial para garantizar un tratamiento oportuno, mejorar la calidad de vida y reducir la transmisión. En este artículo, exploraremos los beneficios de conocer el estado serológico, el impacto de una detección temprana en la calidad de vida y las recomendaciones de organismos internacionales como la Organización Mundial de la Salud (OMS).Beneficios de Conocer el Estado Serológico
 Someterse a una prueba de VIH permite identificar de manera temprana la presencia del virus en el organismo, lo que resulta esencial para activar medidas clínicas y preventivas. Uno de los beneficios más importantes es la posibilidad de acceder rápidamente a tratamientos antirretrovirales (TAR), los cuales ayudan a controlar la replicación del virus y mantener el sistema inmunológico funcional.
Someterse a una prueba de VIH permite identificar de manera temprana la presencia del virus en el organismo, lo que resulta esencial para activar medidas clínicas y preventivas. Uno de los beneficios más importantes es la posibilidad de acceder rápidamente a tratamientos antirretrovirales (TAR), los cuales ayudan a controlar la replicación del virus y mantener el sistema inmunológico funcional.Conocer el estado serológico no solo beneficia al individuo, sino también a la comunidad. Las personas diagnosticadas pueden implementar medidas preventivas para evitar la transmisión a otras personas, como el uso de preservativos o la reducción de conductas de riesgo. Además, las mujeres embarazadas que conocen su estado pueden recibir tratamientos específicos para prevenir la transmisión vertical del virus a sus hijos durante el embarazo, parto o lactancia.
Por otro lado, un diagnóstico temprano reduce el estigma asociado al VIH, ya que permite a las personas enfrentar la enfermedad con mayor información y recursos, eliminando mitos y falsas creencias que aún prevalecen en muchas sociedades.
Impacto en la Calidad de Vida
La calidad de vida de las personas que viven con VIH ha mejorado significativamente gracias a los avances médicos y la disponibilidad de terapias antirretrovirales. Sin embargo, estos beneficios dependen en gran medida de una detección temprana. Cuando el VIH se identifica en fases iniciales, es posible prevenir el desarrollo del Síndrome de Inmunodeficiencia Adquirida (SIDA), la etapa más avanzada de la infección, caracterizada por un debilitamiento extremo del sistema inmunológico.
El tratamiento oportuno no solo prolonga la vida de las personas, sino que también les permite llevar una vida activa y productiva. Los antirretrovirales modernos son altamente efectivos para reducir la carga viral a niveles indetectables, lo que significa que el virus no se puede transmitir a otras personas mediante relaciones sexuales (principio conocido como “indetectable = intransmisible”).
Además, el impacto emocional de saber que el virus está controlado puede ser transformador. Las personas con VIH que reciben tratamiento temprano tienden a experimentar menos episodios de ansiedad y depresión, mejorando su bienestar mental y emocional. Esto subraya la importancia de crear conciencia sobre la realización de pruebas regulares como una herramienta para mantener una vida saludable.
Recomendaciones de Organismos Internacionales
La Organización Mundial de la Salud (OMS) y otras instituciones internacionales destacan la importancia de integrar la prueba del VIH en los sistemas de salud como parte de una estrategia integral para combatir la epidemia global. Según la OMS, realizarse la prueba del VIH al menos una vez en la vida es fundamental para todas las personas, especialmente para aquellas en situación de mayor riesgo, como trabajadores sexuales, usuarios de drogas inyectables y hombres que tienen relaciones sexuales con hombres.
La OMS recomienda que las pruebas del VIH sean accesibles, confidenciales y asequibles para todas las poblaciones. También se promueve el uso de pruebas rápidas y autopruebas, que permiten obtener resultados en minutos y ofrecen mayor privacidad. Estas herramientas han demostrado ser eficaces para aumentar la tasa de detección, especialmente en contextos donde el acceso a los servicios de salud es limitado.
A nivel comunitario, las campañas de sensibilización sobre la importancia de las pruebas de VIH desempeñan un papel crucial. Estas iniciativas buscan normalizar la realización de pruebas regulares, reducir el estigma asociado al virus y fomentar una cultura de prevención. Además, organismos internacionales trabajan en conjunto con gobiernos para garantizar la disponibilidad de medicamentos antirretrovirales, permitiendo que las personas diagnosticadas reciban tratamiento sin importar su situación económica.
La Prueba del VIH como un Paso hacia el Bienestar Integral
Hacerse una prueba de VIH es más que un acto médico; es un paso hacia el empoderamiento personal y la responsabilidad colectiva. Saber el estado serológico permite a las personas tomar decisiones informadas sobre su salud y bienestar, mientras contribuyen a frenar la propagación del virus.
En un mundo donde los avances médicos han hecho que vivir con VIH sea manejable, la clave radica en la detección oportuna. Por ello, la prueba del VIH no debe percibirse como una medida extraordinaria, sino como una herramienta rutinaria y esencial en el cuidado de la salud. Las recomendaciones internacionales, junto con el acceso creciente a tecnologías médicas, refuerzan la posibilidad de un futuro en el que el VIH deje de ser una amenaza para las próximas generaciones.
-
Perfil Tiroideo en Niños: ¿Cuándo es Necesario?
SRC:SelfWritten
El perfil tiroideo es una prueba de laboratorio fundamental para evaluar la función de la glándula tiroides. Aunque comúnmente se asocia con adultos, esta prueba también puede ser esencial en la infancia. Los trastornos tiroideos en niños pueden tener consecuencias graves en su crecimiento y desarrollo, lo que hace crucial el diagnóstico temprano. En este artículo, exploraremos las indicaciones para realizar un perfil tiroideo en niños, los trastornos tiroideos más comunes en la infancia y la importancia de un diagnóstico temprano para asegurar un desarrollo saludable.Indicaciones para Realizar un Perfil Tiroideo en Niños
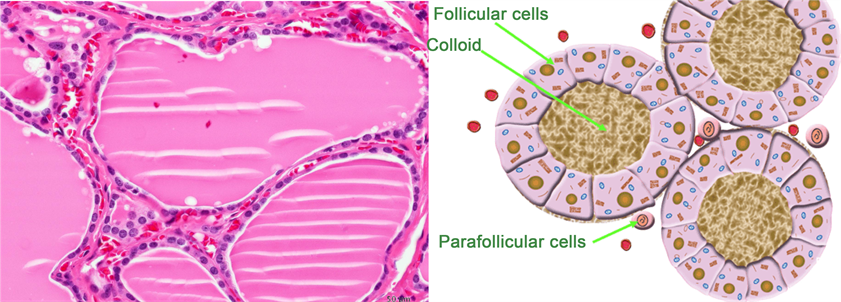 La tiroides desempeña un papel crucial en el metabolismo, el crecimiento y el desarrollo del sistema nervioso, por lo que cualquier alteración en su función puede afectar significativamente la salud de un niño. La decisión de realizar un perfil tiroideo en niños se basa en varios factores clínicos y síntomas. Es importante que los médicos identifiquen correctamente cuándo un perfil tiroideo es necesario para evitar diagnósticos tardíos y complicaciones.
La tiroides desempeña un papel crucial en el metabolismo, el crecimiento y el desarrollo del sistema nervioso, por lo que cualquier alteración en su función puede afectar significativamente la salud de un niño. La decisión de realizar un perfil tiroideo en niños se basa en varios factores clínicos y síntomas. Es importante que los médicos identifiquen correctamente cuándo un perfil tiroideo es necesario para evitar diagnósticos tardíos y complicaciones.Retraso en el Crecimiento o Desarrollo
Uno de los motivos más comunes para realizar un perfil tiroideo en niños es el retraso en el crecimiento o desarrollo. Si un niño muestra signos de retraso en el desarrollo físico o mental, el médico puede recomendar pruebas para evaluar la función tiroidea. La falta de hormonas tiroideas adecuadas puede ralentizar el crecimiento físico y cognitivo, lo que puede afectar el rendimiento escolar y la socialización.
Síntomas de Hipotiroidismo o Hipertiroidismo
Los síntomas de los trastornos tiroideos, como el hipotiroidismo o el hipertiroidismo, pueden ser sutiles y fáciles de pasar por alto. Sin embargo, algunos signos específicos pueden indicar la necesidad de un perfil tiroideo. Los niños con hipotiroidismo pueden experimentar fatiga excesiva, aumento de peso sin razón aparente, piel seca, cabello quebradizo y constipación. En cambio, aquellos con hipertiroidismo pueden mostrar signos de irritabilidad, pérdida de peso inexplicada, palpitaciones y sudoración excesiva.
Historia Familiar de Trastornos Tiroideos
Si un niño tiene antecedentes familiares de trastornos tiroideos, el médico puede recomendar un perfil tiroideo como medida preventiva. La predisposición genética juega un papel clave en el desarrollo de enfermedades tiroideas, y la detección temprana puede ayudar a gestionar los trastornos antes de que se conviertan en problemas graves.
Trastornos del Desarrollo o Síndromes Genéticos
Algunos trastornos del desarrollo o síndromes genéticos pueden estar relacionados con disfunciones tiroideas. Síndromes como el síndrome de Down, el síndrome de Turner o el síndrome de Klinefelter tienen una mayor prevalencia de trastornos tiroideos, lo que justifica la realización de pruebas de función tiroidea para detectar posibles alteraciones.
Trastornos Tiroideos Comunes en la Infancia
La glándula tiroides, aunque pequeña, tiene un impacto significativo en la salud y el bienestar de los niños. Existen varios trastornos tiroideos que pueden afectar a los niños, y es fundamental comprenderlos para reconocer las señales y actuar rápidamente.
Hipotiroidismo
El hipotiroidismo en niños ocurre cuando la tiroides no produce suficientes hormonas. Esta condición puede ser congénita, es decir, presente al nacer, o adquirida con el tiempo. El hipotiroidismo congénito es una de las causas más comunes de retraso en el desarrollo físico y mental en niños. Los síntomas pueden ser leves al principio, lo que hace que sea difícil de detectar sin pruebas específicas. Si no se trata, el hipotiroidismo puede llevar a un desarrollo lento, problemas de aprendizaje y deficiencias cognitivas.
El hipotiroidismo adquirido, por otro lado, puede ocurrir más tarde en la infancia y a menudo es causado por una enfermedad autoinmune, como la tiroiditis de Hashimoto. En este caso, el sistema inmunológico ataca la tiroides, lo que impide que produzca suficiente hormona tiroidea.
Hipertiroidismo
El hipertiroidismo es el resultado de una producción excesiva de hormonas tiroideas. Aunque es menos común en niños que el hipotiroidismo, también es una condición que requiere atención médica. La causa más frecuente de hipertiroidismo en la infancia es la enfermedad de Graves, una enfermedad autoinmune que hace que la tiroides produzca más hormonas de las necesarias.
Los síntomas del hipertiroidismo en niños pueden incluir nerviosismo, pérdida de peso, palpitaciones y mayor sudoración. En casos graves, los niños pueden experimentar dificultades para dormir o problemas cardíacos. El diagnóstico y tratamiento tempranos son fundamentales para prevenir complicaciones a largo plazo.
Nódulos Tiroideos
Los nódulos tiroideos son crecimientos anormales que se forman en la glándula tiroides. Aunque muchos nódulos son benignos, algunos pueden ser indicativos de cáncer tiroideo, aunque este último es poco frecuente en niños. Los nódulos tiroideos pueden causar problemas si interfieren con la producción de hormonas tiroideas o afectan las estructuras cercanas, como la tráquea o el esófago. Los exámenes de ultrasonido y la biopsia con aguja fina son esenciales para evaluar la naturaleza de los nódulos.
Tiroiditis Subaguda
La tiroiditis subaguda es una inflamación temporal de la tiroides, generalmente causada por una infección viral. Este trastorno suele ser más común en adolescentes y puede causar dolor en el cuello, fiebre y síntomas de hipertiroidismo seguidos de hipotiroidismo. Aunque la tiroiditis subaguda a menudo se resuelve por sí sola, es fundamental un seguimiento adecuado para garantizar que no haya complicaciones a largo plazo.
Importancia del Diagnóstico Temprano en el Desarrollo Infantil
El diagnóstico temprano de los trastornos tiroideos es esencial para prevenir problemas a largo plazo en el desarrollo infantil. Las hormonas tiroideas son fundamentales para el desarrollo cerebral y físico, y cualquier desequilibrio puede afectar estos procesos de manera significativa. El diagnóstico precoz y el tratamiento adecuado pueden prevenir complicaciones graves, como problemas de crecimiento, deficiencias cognitivas o incluso discapacidad.
Además, el tratamiento temprano de los trastornos tiroideos en niños puede ayudar a evitar complicaciones adicionales, como problemas cardiovasculares, hipertensión o afecciones metabólicas. El seguimiento regular y la monitorización de los niveles hormonales son cruciales para ajustar el tratamiento y garantizar que el niño se desarrolle de manera saludable.
Es importante que los padres y cuidadores estén alerta a los signos de trastornos tiroideos y consulten a un médico si sospechan que algo no está bien. Con la detección adecuada, es posible asegurar que los niños crezcan y se desarrollen de manera normal, sin las complicaciones que podrían derivarse de un trastorno tiroideo no tratado.
Análisis Final
La función tiroidea es crucial para el desarrollo físico y cognitivo de los niños. Los trastornos tiroideos, aunque no son tan comunes, pueden tener un impacto profundo en la salud de los más pequeños si no se diagnostican a tiempo. El perfil tiroideo en niños se convierte en una herramienta fundamental para detectar de manera temprana alteraciones hormonales que puedan afectar su desarrollo. Las indicaciones para realizar este examen incluyen síntomas de retraso en el crecimiento, antecedentes familiares de trastornos tiroideos y la presencia de trastornos genéticos o síndromes. Diagnosticar y tratar los trastornos tiroideos a tiempo es esencial para asegurar un desarrollo óptimo, evitando posibles complicaciones a largo plazo que afecten la calidad de vida de los niños.
-
Hipotiroidismo e Hipertiroidismo: Cómo Detectarlos con un Perfil Tiroideo
SRC:SelfWritten
El equilibrio hormonal es esencial para el correcto funcionamiento del organismo. En este contexto, la tiroides, una glándula ubicada en la base del cuello, desempeña un papel crucial al regular el metabolismo, el crecimiento y otros procesos vitales. Sin embargo, cuando su actividad es disfuncional, pueden surgir trastornos como el hipotiroidismo y el hipertiroidismo, que impactan de manera significativa en la salud. En este artículo se abordarán las diferencias entre estas dos afecciones, cómo el perfil tiroideo ayuda a diagnosticarlas y cuáles son los principales síntomas y valores asociados a cada una.
Diferencias entre Hipotiroidismo e Hipertiroidismo
El hipotiroidismo y el hipertiroidismo son dos extremos de un espectro relacionado con la función tiroidea. Mientras que el primero se caracteriza por una actividad insuficiente de la glándula, el segundo implica una hiperactividad. A continuación, se destacan las principales diferencias entre ambos:
- Hipotiroidismo:
Este trastorno ocurre cuando la tiroides no produce suficientes hormonas tiroideas, como la triyodotironina (T3) y la tiroxina (T4). Las causas pueden incluir enfermedades autoinmunes como la tiroiditis de Hashimoto, deficiencia de yodo o daños en la glándula tiroidea.
Los efectos más comunes incluyen un metabolismo lento, aumento de peso, fatiga, piel seca y sensación de frío constante. - Hipertiroidismo:
En contraste, el hipertiroidismo ocurre cuando la tiroides produce hormonas en exceso. Las causas habituales incluyen la enfermedad de Graves, nódulos tiroideos hiperactivos y consumo excesivo de yodo.
Este trastorno acelera el metabolismo, causando pérdida de peso, nerviosismo, insomnio, sudoración excesiva y taquicardia.
Si bien ambas condiciones afectan la misma glándula, los síntomas y las repercusiones en el cuerpo son opuestos, lo que subraya la importancia de un diagnóstico preciso.
El Perfil Tiroideo: Una Herramienta Diagnóstica Esencial
El perfil tiroideo es un conjunto de pruebas de laboratorio que permite evaluar el estado funcional de la glándula tiroidea. Este análisis mide los niveles de varias hormonas clave, incluyendo:
- TSH (Hormona Estimulante de la Tiroides):
Secretada por la hipófisis, la TSH regula la producción de T3 y T4 en la tiroides. Niveles elevados de TSH suelen indicar hipotiroidismo, mientras que niveles bajos sugieren hipertiroidismo. - T3 (Triyodotironina) y T4 (Tiroxina):
Estas son las principales hormonas producidas por la glándula tiroidea. En el hipotiroidismo, sus niveles tienden a ser bajos, mientras que en el hipertiroidismo se encuentran elevados. - T4 Libre:
Representa la fracción activa de la tiroxina que circula en el cuerpo. Es especialmente útil para diagnosticar desequilibrios hormonales. - Anticuerpos Antitiroideos:
Estos incluyen los anticuerpos antiperoxidasa tiroidea (anti-TPO) y los anticuerpos antitiroglobulina, que son indicadores de enfermedades autoinmunes como la tiroiditis de Hashimoto o la enfermedad de Graves.
 El perfil tiroideo es una herramienta clave para diferenciar entre hipotiroidismo e hipertiroidismo, ya que identifica alteraciones específicas en los niveles hormonales que guían al médico hacia un diagnóstico certero.
El perfil tiroideo es una herramienta clave para diferenciar entre hipotiroidismo e hipertiroidismo, ya que identifica alteraciones específicas en los niveles hormonales que guían al médico hacia un diagnóstico certero.
Principales Síntomas y Valores Asociados
Hipotiroidismo
- Síntomas:
Fatiga, aumento de peso, intolerancia al frío, estreñimiento, cabello quebradizo, depresión, voz ronca y ritmo cardíaco lento. - Valores típicos:
- TSH: Elevada (mayor a 4.0 mUI/L, aunque los valores exactos pueden variar según el laboratorio).
- T4 Libre: Disminuido.
- T3: En etapas iniciales puede ser normal, pero disminuye con el tiempo.
- Anticuerpos anti-TPO: Elevados en casos de tiroiditis de Hashimoto.
Hipertiroidismo
- Síntomas:
Pérdida de peso inexplicada, palpitaciones, temblores, nerviosismo, diarrea, intolerancia al calor, piel húmeda, ojos prominentes (exoftalmos) y debilidad muscular. - Valores típicos:
- TSH: Disminuida (inferior a 0.4 mUI/L).
- T4 Libre: Elevada.
- T3: Elevada.
- Anticuerpos anti-receptor de TSH: Presentes en casos de enfermedad de Graves.
La interpretación de estos valores en conjunto con los síntomas permite al médico determinar la naturaleza del trastorno tiroideo y establecer un plan de tratamiento adecuado.
Importancia de un Diagnóstico Temprano
Detectar y tratar el hipotiroidismo y el hipertiroidismo de manera temprana es esencial para prevenir complicaciones graves. En el caso del hipotiroidismo, la falta de tratamiento puede derivar en mixedema, una afección que pone en riesgo la vida. Por otro lado, el hipertiroidismo sin control puede llevar a crisis tiroideas, osteoporosis o arritmias cardíacas.
El perfil tiroideo no solo facilita un diagnóstico oportuno, sino que también permite monitorear la eficacia del tratamiento. Por ejemplo, en pacientes con hipotiroidismo, el ajuste de la dosis de levotiroxina se realiza con base en los niveles de TSH y T4 libre. De manera similar, en el hipertiroidismo, la evaluación periódica de estos valores ayuda a determinar la respuesta a medicamentos antitiroideos o a tratamientos definitivos como la cirugía o la terapia con yodo radioactivo.
Análisis Final
El hipotiroidismo y el hipertiroidismo son trastornos opuestos de la función tiroidea que pueden afectar significativamente la calidad de vida de quienes los padecen. El perfil tiroideo es una herramienta indispensable para su diagnóstico, permitiendo una evaluación precisa de los niveles hormonales y la identificación de las causas subyacentes. Reconocer los síntomas asociados y realizar un análisis temprano son pasos fundamentales para iniciar un tratamiento adecuado, prevenir complicaciones y mejorar el bienestar general del paciente.
- Hipotiroidismo:
-
Frecuencia del Papanicolaou: ¿Cuándo y Cada Cuánto Tiempo Realizarlo?
SRC:SelfWritten
El examen de Papanicolaou (Pap) es una prueba fundamental en la prevención del cáncer cervicouterino. La detección temprana de células anormales en el cuello uterino mediante este examen puede prevenir el desarrollo de cáncer, permitiendo la intervención antes de que las células anormales se conviertan en malignas. Sin embargo, una pregunta común entre las mujeres es con qué frecuencia deben realizarse este examen, ya que la frecuencia del Papanicolaou puede variar según la edad, los antecedentes médicos y los factores de riesgo individuales. Este artículo proporciona una guía sobre las recomendaciones actuales para la frecuencia del examen, destacando la importancia de ajustarse a las pautas médicas para optimizar la prevención.Recomendaciones para mujeres jóvenes
 Las mujeres jóvenes, específicamente aquellas menores de 21 años, generalmente no necesitan someterse a un examen de Papanicolaou, independientemente de su actividad sexual. Según las pautas del American College of Obstetricians and Gynecologists (ACOG) y otras organizaciones internacionales de salud, no se recomienda iniciar los exámenes de Papanicolaou antes de los 21 años, incluso si la mujer es sexualmente activa. En este grupo de edad, el sistema inmunológico de las mujeres es generalmente capaz de eliminar las infecciones causadas por el virus del papiloma humano (VPH) de manera más eficiente, lo que hace innecesario el cribado temprano.
Las mujeres jóvenes, específicamente aquellas menores de 21 años, generalmente no necesitan someterse a un examen de Papanicolaou, independientemente de su actividad sexual. Según las pautas del American College of Obstetricians and Gynecologists (ACOG) y otras organizaciones internacionales de salud, no se recomienda iniciar los exámenes de Papanicolaou antes de los 21 años, incluso si la mujer es sexualmente activa. En este grupo de edad, el sistema inmunológico de las mujeres es generalmente capaz de eliminar las infecciones causadas por el virus del papiloma humano (VPH) de manera más eficiente, lo que hace innecesario el cribado temprano.Sin embargo, a partir de los 21 años, las mujeres deben comenzar a someterse a este examen. En el caso de las mujeres jóvenes, el Pap debe realizarse cada tres años, como mínimo, si los resultados son normales. Esta pauta tiene como objetivo detectar células anormales o signos de infección por VPH, que pueden ser precursores de cáncer cervicouterino. En aquellos casos donde se encuentre algún tipo de anomalía, los médicos pueden recomendar pruebas adicionales o un seguimiento más cercano.
Frecuencia del Papanicolaou en mujeres adultas
A medida que las mujeres alcanzan la madurez, la frecuencia de los exámenes de Papanicolaou cambia. Para mujeres entre 21 y 29 años, la recomendación general es realizarse el examen cada tres años si los resultados son normales. No obstante, en mujeres de 30 a 65 años, la pauta de cribado se puede modificar. En esta franja de edad, se recomienda realizar el Papanicolaou cada tres años, o bien, una combinación de Papanicolaou y la prueba de VPH cada cinco años. Esta estrategia de combinación es más efectiva para detectar el cáncer cervicouterino y sus precursores, y se ha demostrado que reduce la mortalidad relacionada con esta enfermedad.
La combinación de ambas pruebas (Papanicolaou y prueba de VPH) se utiliza como un enfoque más preciso para la detección del cáncer cervicouterino, ya que el VPH es el principal factor de riesgo en el desarrollo de este tipo de cáncer. La detección del VPH de alto riesgo permite identificar de manera temprana a las mujeres que podrían estar en riesgo, incluso si los resultados del Papanicolaou no muestran anormalidades.
Mujeres mayores de 65 años
En mujeres mayores de 65 años que han tenido resultados normales en los exámenes previos y no presentan factores de riesgo adicionales, las pautas médicas sugieren que pueden suspender los exámenes de Papanicolaou. Esto solo se aplica a aquellas que han tenido una serie de exámenes negativos en los últimos años y que no tienen antecedentes de cáncer cervicouterino o lesiones precancerosas. Sin embargo, si las mujeres tienen antecedentes de anormalidades en el Papanicolaou o factores de riesgo adicionales, el médico podría recomendar continuar con el cribado durante más tiempo.
Factores que requieren pruebas más frecuentes
Existen situaciones específicas que pueden requerir que una mujer se someta al examen de Papanicolaou con mayor frecuencia que la recomendada para su grupo de edad. A continuación, se detallan algunos de estos factores de riesgo:
- Infección persistente por VPH: Si una mujer ha sido diagnosticada con una infección persistente por el virus del papiloma humano, especialmente por tipos de VPH de alto riesgo, es posible que se necesite un seguimiento más frecuente. La infección persistente por ciertos tipos de VPH puede llevar al desarrollo de células precancerosas en el cuello uterino.
- Historial de displasia cervical: Las mujeres que han tenido antecedentes de displasia cervical (células anormales en el cuello uterino) o que han sido tratadas por lesiones precancerosas deben continuar con el cribado con mayor frecuencia. Generalmente, el seguimiento se realiza cada 6 meses o anualmente, dependiendo de la gravedad de las alteraciones celulares.
- Sistema inmunológico debilitado: Las mujeres con un sistema inmunológico comprometido, como aquellas que viven con VIH o que están recibiendo tratamientos inmunosupresores, tienen un mayor riesgo de desarrollar infecciones persistentes por VPH, lo que puede aumentar su riesgo de cáncer cervicouterino. Por lo tanto, se recomienda un examen más frecuente en este grupo de mujeres.
- Exposición a diethylstilbestrol (DES): Las mujeres que fueron expuestas al medicamento sintético DES durante el embarazo de su madre (un fármaco utilizado en el pasado para prevenir abortos espontáneos) también pueden tener un mayor riesgo de desarrollar cáncer cervicouterino. Estas mujeres deben someterse a exámenes más frecuentes, incluso después de los 65 años.
- Mujeres con antecedentes familiares de cáncer cervicouterino: Si una mujer tiene antecedentes familiares de cáncer cervicouterino, especialmente en una madre o hermana, se considera un factor de riesgo importante. En tales casos, el médico puede recomendar exámenes más frecuentes para detectar cualquier posible desarrollo de la enfermedad en etapas tempranas.
Factores que no modifican la frecuencia del examen
Es importante señalar que ciertos factores, como el uso de anticonceptivos orales o la actividad sexual, no alteran la frecuencia recomendada para la realización del examen de Papanicolaou. El uso de anticonceptivos no incrementa el riesgo de cáncer cervicouterino, y el Papanicolaou no se realiza exclusivamente en función de la actividad sexual, sino por la edad y otros factores mencionados previamente.
Recomendaciones generales
En resumen, la frecuencia con la que una mujer debe someterse al examen de Papanicolaou depende de varios factores, incluyendo su edad, antecedentes médicos y factores de riesgo individuales. Es crucial seguir las pautas de cribado recomendadas para optimizar la detección temprana del cáncer cervicouterino, un tipo de cáncer prevenible cuando se detecta en fases iniciales. Las mujeres deben consultar regularmente a su ginecólogo para recibir orientación personalizada y tomar decisiones informadas sobre la frecuencia de sus exámenes de Papanicolaou.
El examen de Papanicolaou sigue siendo una herramienta esencial en la prevención del cáncer cervicouterino, permitiendo una detección temprana que salva vidas. Sin embargo, la adherencia a las recomendaciones de frecuencia, junto con la integración de otras pruebas como la detección de VPH, puede mejorar aún más los resultados en la prevención y tratamiento de esta enfermedad. Las mujeres deben estar informadas sobre la importancia de este examen y consultar con sus profesionales de salud para determinar el calendario adecuado según sus circunstancias personales.
-
Mastografía de detección vs. diagnóstica: Diferencias clave
SRC:SelfWritten
 La mastografía es una herramienta esencial en el cuidado de la salud mamaria, utilizada para identificar anomalías en el tejido de las mamas. Existen dos tipos principales: la mastografía de detección y la mastografía diagnóstica. Aunque ambas comparten el objetivo de evaluar la salud mamaria, su propósito, momento de realización y metodología presentan diferencias significativas. En este artículo, exploraremos estas diferencias y cuándo se indica cada tipo de estudio para garantizar una evaluación precisa y adecuada.
La mastografía es una herramienta esencial en el cuidado de la salud mamaria, utilizada para identificar anomalías en el tejido de las mamas. Existen dos tipos principales: la mastografía de detección y la mastografía diagnóstica. Aunque ambas comparten el objetivo de evaluar la salud mamaria, su propósito, momento de realización y metodología presentan diferencias significativas. En este artículo, exploraremos estas diferencias y cuándo se indica cada tipo de estudio para garantizar una evaluación precisa y adecuada.
¿Qué es una mastografía de detección?
La mastografía de detección es un procedimiento preventivo utilizado en mujeres asintomáticas, es decir, aquellas que no presentan signos o síntomas de alteraciones en las mamas. Su objetivo principal es identificar anomalías en etapas iniciales, antes de que sean palpables o evidentes clínicamente.
Características clave de la mastografía de detección:
- Frecuencia: Se recomienda de manera rutinaria, generalmente una vez al año o cada dos años, dependiendo de la edad y el riesgo individual.
- Población objetivo: Mujeres mayores de 40 años o aquellas más jóvenes con antecedentes familiares de cáncer de mama.
- Enfoque: Detecta cambios sutiles, como microcalcificaciones o masas pequeñas, que podrían indicar la presencia temprana de cáncer.
Este tipo de estudio es una de las herramientas más efectivas en la lucha contra el cáncer de mama, ya que permite una intervención temprana, lo que aumenta significativamente las probabilidades de tratamiento exitoso.
¿En qué consiste la mastografía diagnóstica?
La mastografía diagnóstica, por otro lado, está destinada a investigar signos o síntomas específicos en las mamas. Este estudio se realiza cuando una paciente o su médico detectan cambios preocupantes, como un bulto, secreción anormal o dolor persistente. También se utiliza como seguimiento si la mastografía de detección revela hallazgos sospechosos.
Características clave de la mastografía diagnóstica:
- Propósito: Evaluar detalladamente anomalías identificadas en exámenes previos o síntomas clínicos.
- Técnica: Incluye imágenes adicionales y proyecciones específicas para examinar áreas particulares del tejido mamario.
- Población objetivo: Mujeres con síntomas en las mamas o resultados anormales en estudios preventivos.
A diferencia de la mastografía de detección, este tipo de estudio tiene un enfoque más profundo y personalizado, adaptado a las necesidades específicas de cada paciente.
Diferencias clave entre mastografía de detección y diagnóstica
Aunque ambos tipos de estudios comparten la tecnología de rayos X y el objetivo de evaluar la salud mamaria, sus diferencias son marcadas en términos de propósito, metodología y aplicación.
Aspecto Mastografía de detección Mastografía diagnóstica Propósito Identificación temprana de anomalías Evaluación detallada de síntomas o hallazgos previos Población objetivo Mujeres asintomáticas Mujeres con síntomas o hallazgos sospechosos Frecuencia De manera rutinaria, según edad y riesgo Según indicación médica, cuando es necesario Imágenes realizadas Generalmente dos proyecciones por mama Imágenes adicionales y proyecciones específicas Estas diferencias destacan la importancia de contar con un enfoque individualizado en el cuidado de la salud mamaria, adaptando el tipo de estudio a las necesidades clínicas de cada mujer.
¿Cuándo se realiza una mastografía de detección?
La mastografía de detección es ideal para mujeres que no presentan síntomas, pero desean mantenerse al día con sus chequeos preventivos. Según las guías internacionales, se recomienda que las mujeres comiencen a realizarse este estudio a partir de los 40 años, aunque en algunos casos puede iniciarse antes si existen factores de riesgo, como antecedentes familiares de cáncer de mama.
Este estudio es especialmente relevante en mujeres postmenopáusicas, ya que el tejido mamario suele volverse menos denso, lo que facilita la identificación de posibles anomalías.
¿En qué casos se solicita una mastografía diagnóstica?
La mastografía diagnóstica se solicita cuando existen síntomas específicos que requieren evaluación. Algunos de los signos más comunes que justifican este estudio incluyen:
- Presencia de un bulto en la mama o axila.
- Dolor persistente en una zona específica de la mama.
- Secreción anormal por el pezón, especialmente si es sanguinolenta.
- Cambios en la piel de la mama, como enrojecimiento, engrosamiento o retracción.
También se utiliza para aclarar hallazgos sospechosos detectados en una mastografía de detección, proporcionando imágenes más detalladas y precisas que orienten al diagnóstico.
Ventajas de cada tipo de mastografía
Ambos tipos de mastografías tienen beneficios específicos que las hacen indispensables en el cuidado de la salud mamaria.
Ventajas de la mastografía de detección:
- Detecta anomalías en etapas tempranas, incluso antes de que sean palpables.
- Reduce la mortalidad asociada al cáncer de mama al permitir una intervención temprana.
- Es una herramienta accesible y estandarizada para el tamizaje en grandes poblaciones.
Ventajas de la mastografía diagnóstica:
- Proporciona una evaluación detallada de áreas específicas del tejido mamario.
- Permite identificar con mayor precisión la naturaleza de los hallazgos sospechosos.
- Es útil como guía para biopsias u otros procedimientos complementarios.
Aunque las finalidades son distintas, ambas técnicas trabajan en conjunto para garantizar una evaluación integral de la salud mamaria.
La importancia de elegir el estudio adecuado
La elección entre una mastografía de detección y una diagnóstica depende de múltiples factores, como la presencia de síntomas, la edad de la paciente y su historial médico. Es fundamental que las mujeres consulten con un especialista para determinar el tipo de estudio más adecuado a sus necesidades.
En algunos casos, ambos estudios pueden complementarse, como cuando una mastografía de detección revela hallazgos que requieren una evaluación más profunda mediante una mastografía diagnóstica. Este enfoque integral asegura que cualquier anomalía sea identificada y abordada oportunamente.
Tanto la mastografía de detección como la diagnóstica son herramientas esenciales en la prevención y diagnóstico de enfermedades mamarias. Mientras que la mastografía de detección se centra en identificar anomalías en mujeres asintomáticas, la diagnóstica se enfoca en evaluar signos específicos o resultados sospechosos. Comprender las diferencias entre ambas permite tomar decisiones informadas y asegurar un cuidado óptimo de la salud mamaria, favoreciendo la detección temprana y el tratamiento oportuno.
-
¿Cuándo debo realizarme mi primera mastografía?
SRC:SelfWritten
La mastografía es una herramienta fundamental para la detección temprana del cáncer de mama. Este examen de imagen permite identificar alteraciones en el tejido mamario incluso antes de que sean detectables mediante la autoexploración o un examen clínico. La pregunta sobre cuándo realizar la primera mastografía es común entre mujeres preocupadas por su salud mamaria. A continuación, se detallan las recomendaciones médicas actuales y los factores que influyen en el momento adecuado para someterse a este estudio.
Importancia de la mastografía en la detección temprana
El cáncer de mama es una de las principales causas de muerte en mujeres a nivel mundial, pero su detección temprana aumenta significativamente las probabilidades de un tratamiento exitoso. La mastografía es el método más efectivo para identificar anomalías en etapas iniciales, cuando las opciones de tratamiento son menos invasivas y los resultados más favorables.
Este examen utiliza rayos X para obtener imágenes detalladas de los senos, lo que permite a los especialistas identificar calcificaciones, masas o cambios estructurales en el tejido mamario. Es un procedimiento rápido, generalmente no invasivo, y ampliamente recomendado como parte de los chequeos de mama regulares.
¿Cuál es la edad recomendada para la primera mastografía?
Según las guías médicas internacionales, la edad recomendada para realizar la primera mastografía varía dependiendo del historial clínico y los factores de riesgo individuales. De manera general:
- Mujeres con riesgo promedio: La primera mastografía debe realizarse entre los 40 y 45 años. En este rango de edad, las mujeres deberían iniciar chequeos anuales o bienales, dependiendo de las recomendaciones de su médico.
- Mujeres con alto riesgo: Aquellas con antecedentes familiares de cáncer de mama (madre, hermana o hija) o portadoras de mutaciones genéticas como BRCA1 o BRCA2, podrían requerir su primera mastografía antes de los 40 años, incluso desde los 30 años. En estos casos, es común complementar con estudios como resonancias magnéticas.
Es esencial que las mujeres consulten a su médico para determinar el momento adecuado de iniciar este examen, tomando en cuenta su historia clínica y posibles predisposiciones genéticas.
Factores que influyen en la decisión
La decisión sobre cuándo realizar la primera mastografía no debe tomarse a la ligera. Existen diversos factores que los especialistas consideran al establecer una recomendación personalizada:
- Historial familiar: Si existen antecedentes directos de cáncer de mama, es probable que se sugiera iniciar los chequeos a una edad más temprana.
- Factores genéticos: Las mutaciones en los genes BRCA1 y BRCA2 aumentan el riesgo significativamente, lo que justifica una vigilancia más temprana y frecuente.
- Cambios hormonales: El inicio temprano de la menstruación (antes de los 12 años), la menopausia tardía o la exposición prolongada a terapias hormonales pueden incrementar el riesgo de cáncer de mama.
- Estilo de vida: Factores como obesidad, consumo excesivo de alcohol y sedentarismo también pueden influir en la salud mamaria y, en consecuencia, en la necesidad de un monitoreo temprano.
- Resultados de exploraciones previas: Anomalías detectadas en autoexploraciones o estudios clínicos pueden adelantar la recomendación para realizar una mastografía.
Recomendaciones para los chequeos de mama
Además de la mastografía, existen otras prácticas clave para el cuidado de la salud mamaria que deberían incorporarse en la rutina de toda mujer:
- Autoexploración mamaria: Iniciar la autoexploración desde los 20 años permite a las mujeres familiarizarse con sus senos y detectar cualquier cambio inusual, como bultos, retracciones en la piel o secreciones anormales.
 Examen clínico: Es recomendable que un médico realice un chequeo de mama al menos una vez al año a partir de los 25 años, o antes si existen factores de riesgo.
Examen clínico: Es recomendable que un médico realice un chequeo de mama al menos una vez al año a partir de los 25 años, o antes si existen factores de riesgo.
-
Consulta médica personalizada: Los profesionales de la salud pueden guiar sobre la frecuencia y los estudios complementarios necesarios según las necesidades individuales.
- Adopción de un estilo de vida saludable: Mantener un peso adecuado, hacer ejercicio regularmente y evitar el tabaco y el alcohol en exceso son medidas que contribuyen al bienestar general y disminuyen el riesgo de desarrollar cáncer de mama.
¿Cómo prepararse para la primera mastografía?
La preparación para este estudio es sencilla pero importante para obtener imágenes claras y minimizar molestias. Algunas recomendaciones incluyen:
- Programar la mastografía una semana después del periodo menstrual, ya que los senos tienden a estar menos sensibles.
- Evitar el uso de desodorantes, lociones o perfumes el día del examen, ya que estos productos pueden interferir con la calidad de las imágenes.
- Informar al personal médico sobre cirugías previas, implantes mamarios o cualquier síntoma reciente en los senos.
Es natural sentir cierta ansiedad ante la primera mastografía, pero el personal médico está capacitado para garantizar una experiencia cómoda y segura.
¿Qué esperar después de la mastografía?
Tras el estudio, las imágenes son revisadas por un radiólogo especializado. Los resultados pueden indicar:
- Tejido normal: Sin alteraciones ni signos de preocupación.
- Anomalías benignas: Cambios como quistes o fibroadenomas, que no suelen representar riesgos graves pero pueden requerir monitoreo.
- Alteraciones sospechosas: En estos casos, podrían recomendarse estudios adicionales, como una biopsia, para determinar la naturaleza del hallazgo.
Independientemente de los resultados, es crucial mantener una comunicación abierta con el médico tratante y seguir las recomendaciones para futuros chequeos.
Reflexión final
El momento adecuado para realizarse la primera mastografía depende de diversos factores individuales, como la edad, el historial familiar y los riesgos personales. Incorporar este estudio como parte de los chequeos de mama no solo ayuda a detectar el cáncer en etapas tempranas, sino que también brinda tranquilidad y control sobre la propia salud.
El cuidado de la salud mamaria es un compromiso a largo plazo que requiere educación, prevención y la colaboración entre pacientes y médicos. Iniciar conversaciones abiertas sobre este tema, junto con la adopción de hábitos saludables y chequeos regulares, puede marcar la diferencia en la vida de cada mujer.
-
¿La mastografía duele? Respuestas honestas y consejos para minimizar molestias
SRC:SelfWritten
La mastografía, o mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Sin embargo, muchas mujeres se preocupan por el nivel de dolor o incomodidad que pueden experimentar durante el procedimiento. Esta preocupación puede generar ansiedad y, en algunos casos, retrasar la realización de la prueba. A continuación, exploramos de manera honesta si la mastografía duele, qué factores influyen en la percepción del dolor y ofrecemos consejos prácticos para aliviar el malestar durante el examen.¿Duele realmente una mastografía?
 La experiencia de una mastografía varía de una persona a otra. Para algunas mujeres, el examen es solo ligeramente incómodo, mientras que otras pueden sentir un dolor más intenso. La incomodidad durante la mastografía proviene principalmente de la compresión que se ejerce sobre los senos para obtener imágenes claras. Esta presión es necesaria para extender el tejido mamario y permitir una mejor visualización, lo que es fundamental para detectar pequeñas anomalías que podrían no ser visibles de otra manera.
La experiencia de una mastografía varía de una persona a otra. Para algunas mujeres, el examen es solo ligeramente incómodo, mientras que otras pueden sentir un dolor más intenso. La incomodidad durante la mastografía proviene principalmente de la compresión que se ejerce sobre los senos para obtener imágenes claras. Esta presión es necesaria para extender el tejido mamario y permitir una mejor visualización, lo que es fundamental para detectar pequeñas anomalías que podrían no ser visibles de otra manera.Aunque el nivel de dolor es subjetivo, la mayoría de las mujeres describen la sensación como una presión fuerte o molestia temporal. En algunos casos, especialmente en mujeres con senos más sensibles, el dolor puede ser más pronunciado. Sin embargo, es importante tener en cuenta que la compresión solo dura unos segundos en cada toma, por lo que cualquier incomodidad es breve.
Factores que influyen en el dolor durante una mastografía
El nivel de dolor durante una mamografía puede verse afectado por varios factores, incluyendo:
- Momento del ciclo menstrual: Los senos tienden a estar más sensibles justo antes o durante el ciclo menstrual debido a las fluctuaciones hormonales. Realizar una mastografía durante esta fase puede aumentar la incomodidad. Se recomienda programar la prueba durante la primera semana posterior al ciclo menstrual, cuando los senos están menos sensibles.
- Tamaño y densidad mamaria: Las mujeres con senos más pequeños o con tejido mamario denso pueden experimentar mayor incomodidad durante el examen, ya que se requiere más compresión para obtener imágenes claras. Las mujeres con implantes también pueden sentir más presión, aunque el personal médico ajusta el procedimiento para minimizar el malestar en estos casos.
- Experiencia previa con el examen: Las mujeres que han tenido experiencias previas desagradables con la mastografía pueden sentir más ansiedad antes del examen, lo que puede amplificar la percepción del dolor. En cambio, aquellas que han tenido experiencias positivas o neutras tienden a estar más relajadas, lo que puede reducir la incomodidad.
- Postura durante el examen: La posición de la paciente también juega un papel en la experiencia del examen. Si la postura no es la adecuada o si la paciente está tensa, puede aumentar la incomodidad. Es fundamental seguir las indicaciones del técnico para lograr una postura cómoda y correcta durante el procedimiento.
Consejos prácticos para reducir el malestar durante una mastografía
Si bien es normal sentir cierta incomodidad durante una mastografía, existen formas de minimizar el malestar y hacer que la experiencia sea más tolerable. A continuación, presentamos algunos consejos prácticos para aliviar la incomodidad:
1. Programa el examen en el momento adecuado
Como se mencionó anteriormente, el momento del ciclo menstrual puede influir en el nivel de sensibilidad de los senos. Programar la mastografía durante los primeros días después de la menstruación, cuando los senos están menos sensibles, puede ayudar a reducir la incomodidad. Si no es posible, es importante que la paciente informe al técnico si sus senos están particularmente sensibles ese día.
2. Relájate y respira profundamente
La ansiedad y la tensión muscular pueden aumentar la percepción del dolor durante una mastografía. Antes y durante el procedimiento, es útil practicar técnicas de respiración profunda para relajarse. Mantener una respiración pausada y profunda puede ayudar a reducir la tensión y aliviar la incomodidad. Además, seguir las indicaciones del técnico y confiar en su experiencia contribuirá a una experiencia más llevadera.
3. Usa ropa cómoda
Optar por prendas que sean fáciles de quitar, como un conjunto de dos piezas, y evitar el uso de desodorantes, cremas o perfumes en el área de los senos y axilas el día del examen, puede facilitar el proceso. Además, el uso de ropa cómoda puede ayudar a reducir el estrés asociado al procedimiento, mejorando la experiencia general.
4. Habla con el personal médico
Si te preocupa el dolor durante la mastografía o si has tenido experiencias previas desagradables, no dudes en comunicarlo al técnico o radiólogo. El personal médico está capacitado para ayudarte a sentirte lo más cómoda posible durante el procedimiento. Además, pueden ajustar la cantidad de compresión o darte tiempo para relajarte entre las tomas.
5. Considera analgésicos suaves
Si eres particularmente sensible al dolor o te preocupa la incomodidad, puedes consultar a tu médico sobre la posibilidad de tomar un analgésico de venta libre, como ibuprofeno o paracetamol, antes del examen. Estos medicamentos pueden ayudar a reducir el malestar asociado a la compresión mamaria.
¿Qué hacer si el dolor persiste después del examen?
En la mayoría de los casos, cualquier molestia o dolor asociado a la mastografía desaparece poco después de que finaliza el procedimiento. Sin embargo, algunas mujeres pueden experimentar una leve sensibilidad en los senos durante algunas horas después del examen. Esta sensación suele ser leve y desaparece por sí sola.
Si el dolor persiste o empeora, es importante ponerse en contacto con el médico para asegurarse de que no haya complicaciones. Aunque es raro, algunas mujeres pueden desarrollar pequeños hematomas debido a la compresión, especialmente si tienen tejido mamario muy sensible o fragilidad capilar. En estos casos, el dolor generalmente se alivia con compresas frías o analgésicos suaves.
¿Vale la pena realizar una mastografía a pesar de la incomodidad?
A pesar de la incomodidad temporal que puede causar la mastografía, este examen sigue siendo una herramienta fundamental en la detección precoz del cáncer de mama. Detectar anomalías en las etapas iniciales aumenta significativamente las posibilidades de un tratamiento exitoso y de una recuperación completa. Por ello, es recomendable que las mujeres sigan las pautas de su médico sobre la periodicidad con la que deben realizarse este examen, según su edad y factores de riesgo.
Análisis final
La mastografía puede causar cierta incomodidad o dolor en algunas mujeres, pero es un examen breve y esencial para la salud mamaria. La compresión mamaria es necesaria para obtener imágenes detalladas que permitan detectar de manera temprana cualquier anomalía en el tejido mamario. Si bien el nivel de dolor varía según cada persona, existen varias estrategias para reducir el malestar durante el examen, como programar el examen en el momento adecuado del ciclo menstrual, practicar técnicas de relajación y comunicar cualquier preocupación al personal médico.
A pesar de que la incomodidad puede ser temporal, los beneficios a largo plazo de realizarse una mastografía de manera regular superan cualquier molestia. La detección temprana del cáncer de mama es crucial para aumentar las probabilidades de éxito en el tratamiento y mejorar la calidad de vida de las pacientes.
-
Electrocardiograma para deportistas: Evaluación de la salud cardíaca
SRC:SelfWritten
-
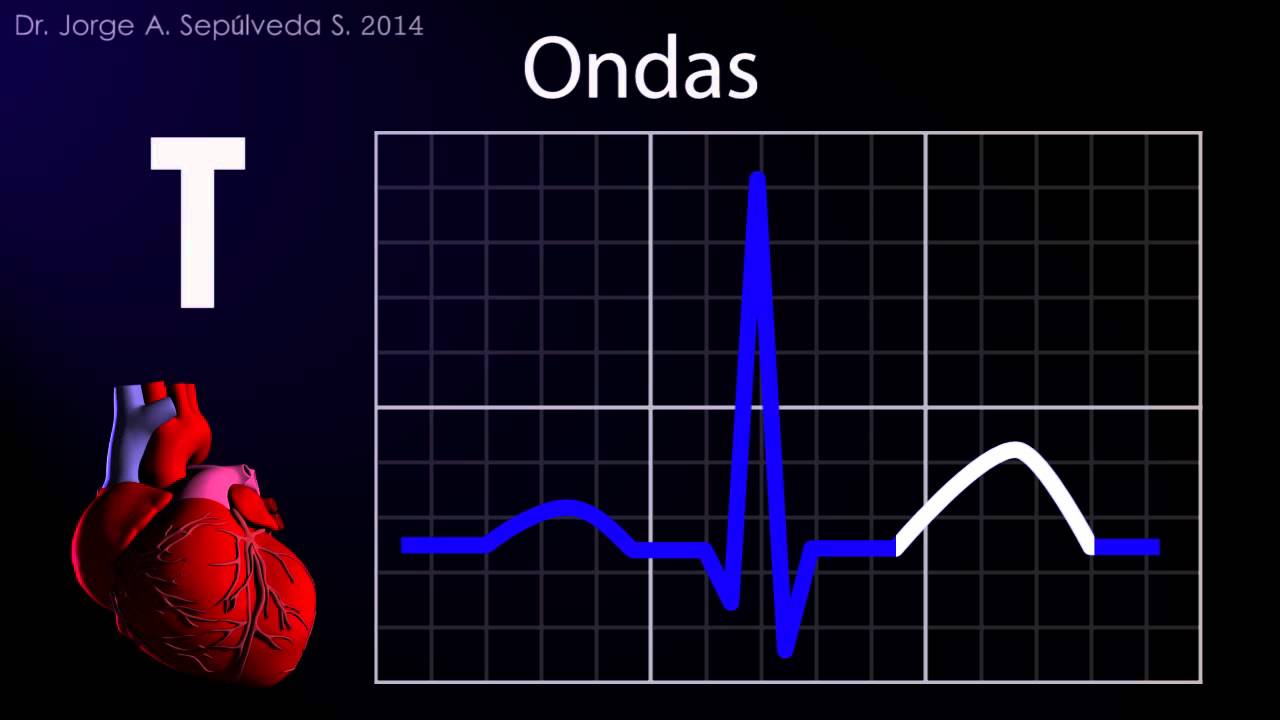
¿Qué significan las ondas del electrocardiograma?
El electrocardiograma (EKG) es un estudio médico que permite analizar la actividad eléctrica del corazón a través de un registro gráfico. Este examen muestra una serie de ondas, cada una representativa de un aspecto del ciclo cardíaco. Comprender el significado de las ondas del electrocardiograma, como las ondas P, QRS y T, es esencial para interpretar adecuadamente la función cardíaca. A continuación, exploramos cada una de estas ondas, su relación con el ciclo cardíaco y su importancia clínica.
La onda P: el inicio de la actividad cardíaca
La onda P es la primera deflexión visible en el electrocardiograma y representa la despolarización de las aurículas. Este evento ocurre cuando las aurículas se contraen para enviar sangre hacia los ventrículos, lo que marca el inicio del ciclo cardíaco.
Características de la onda P:
- Forma: Habitualmente redondeada y simétrica.
- Duración: De 0.08 a 0.10 segundos.
- Amplitud: Generalmente menor de 2.5 milímetros.
La onda P es crucial para evaluar el ritmo sinusal del corazón. Si su forma, duración o amplitud se encuentra alterada, puede ser indicativo de anomalías como hipertrofia auricular, bloqueos auriculoventriculares o ritmos auriculares anómalos. Por ejemplo, una onda P ancha puede sugerir una dilatación auricular izquierda, mientras que una onda P picuda puede estar asociada con una hipertrofia auricular derecha.
Complejo QRS: la contracción ventricular
El complejo QRS es la representación gráfica de la despolarización de los ventrículos, un proceso que desencadena su contracción para bombear sangre hacia el cuerpo y los pulmones. Es una de las partes más importantes del electrocardiograma, ya que refleja la actividad de los ventrículos, las principales cámaras del corazón.
Componentes del complejo QRS:
- Onda Q: Una deflexión negativa inicial que puede no estar presente en todas las derivaciones. Indica la activación del septo interventricular.
- Onda R: La deflexión positiva más prominente que representa la activación de las paredes ventriculares.
- Onda S: Una deflexión negativa que sigue a la onda R, mostrando la activación final de los ventrículos.
Parámetros normales del complejo QRS:
- Duración: De 0.06 a 0.10 segundos.
- Amplitud: Varía según la derivación, pero debe mantenerse dentro de un rango específico.
Alteraciones en el complejo QRS, como un ensanchamiento o cambios en la amplitud, pueden indicar problemas cardíacos significativos. Por ejemplo, un QRS ancho podría ser signo de bloqueos de rama, mientras que una disminución de la amplitud podría relacionarse con pericarditis o derrames pericárdicos.
Onda T: la fase de recuperación del corazón
La onda T corresponde a la repolarización ventricular, es decir, el proceso de recuperación eléctrica de los ventrículos después de su contracción. Es una fase crucial que permite que el corazón se prepare para el próximo latido.
Características de la onda T:
- Forma: Asimétrica, con una pendiente ascendente más lenta y una descendente más rápida.
- Amplitud: Varía entre 0.5 y 2 milímetros.
- Polaridad: Generalmente positiva, aunque puede ser negativa en ciertas derivaciones precordiales.
Cambios en la onda T, como inversión o elevación, pueden estar asociados con patologías cardíacas graves, incluyendo isquemia miocárdica, hiperpotasemia o pericarditis. Por ejemplo, una inversión de la onda T en derivaciones específicas podría indicar isquemia subendocárdica.
Relación entre las ondas y el ciclo cardíaco
El significado de las ondas del electrocardiograma se encuentra estrechamente relacionado con las fases del ciclo cardíaco. A través del EKG, es posible observar cómo se suceden los eventos eléctricos que controlan la contracción y relajación del corazón.
- Despolarización auricular (onda P): Marca el inicio del ciclo con la contracción auricular.
- Despolarización ventricular (complejo QRS): Representa la contracción de los ventrículos para bombear la sangre.
- Repolarización ventricular (onda T): Indica la recuperación eléctrica de los ventrículos.
Estas fases son fundamentales para garantizar un flujo sanguíneo continuo y eficiente en todo el organismo.
Importancia clínica del análisis de ondas
El análisis de las ondas del electrocardiograma es una herramienta invaluable en la práctica médica. Permite a los profesionales de la salud identificar irregularidades en el ritmo, la conducción y la estructura cardíaca. Por ejemplo:
- Arritmias: Las anomalías en la onda P o el complejo QRS pueden indicar ritmos cardíacos irregulares como fibrilación auricular o taquicardia ventricular.
- Isquemia e infarto: Cambios en el complejo QRS o la onda T pueden ser indicadores tempranos de daño al miocardio.
- Bloqueos de conducción: Alteraciones en la duración de las ondas sugieren problemas en la transmisión eléctrica entre las aurículas y los ventrículos.
El electrocardiograma, cuando se interpreta correctamente, proporciona información esencial para un diagnóstico temprano y un tratamiento oportuno de diversas enfermedades cardíacas.
Reflexión sobre el significado de las ondas del electrocardiograma
El electrocardiograma es una herramienta fundamental en la evaluación de la salud cardíaca. Las ondas P, QRS y T no solo reflejan la actividad eléctrica del corazón, sino que también ofrecen pistas clave sobre su funcionamiento mecánico y su estado general. La correcta interpretación de estas ondas permite identificar problemas en etapas tempranas y prevenir complicaciones graves.
En este contexto, entender el significado de las ondas del electrocardiograma es crucial tanto para médicos como para pacientes interesados en su salud cardíaca. Su análisis detallado permite abordar de manera eficaz las enfermedades cardiovasculares, mejorando así la calidad de vida de quienes se benefician de este examen. El conocimiento sobre estas ondas trasciende el ámbito clínico, destacando la importancia de un monitoreo regular como parte de un enfoque preventivo en la salud del corazón.

-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Las pruebas de embarazo son herramientas confiables para determinar si una mujer está embarazada. Sin embargo, existen circunstancias en las que estas pruebas pueden arrojar resultados incorrectos, conocidos como falso positivo y falso negativo. Estas situaciones pueden generar confusión y ansiedad, especialmente si los resultados no coinciden con las expectativas. Este artículo analiza qué son estos errores, sus causas comunes y cómo prevenirlos, con el objetivo de proporcionar información clara y precisa sobre este tema.
Las pruebas de embarazo son herramientas confiables para determinar si una mujer está embarazada. Sin embargo, existen circunstancias en las que estas pruebas pueden arrojar resultados incorrectos, conocidos como falso positivo y falso negativo. Estas situaciones pueden generar confusión y ansiedad, especialmente si los resultados no coinciden con las expectativas. Este artículo analiza qué son estos errores, sus causas comunes y cómo prevenirlos, con el objetivo de proporcionar información clara y precisa sobre este tema.