-
¿Cuánto cuesta un examen general de orina? Factores a considerar
SRC:SelfWritten
El examen general de orina es una de las pruebas diagnósticas más comunes y accesibles en el ámbito de la salud. Esta prueba se realiza para evaluar el funcionamiento de los riñones, detectar infecciones urinarias y otras condiciones médicas que puedan afectar el tracto urinario. Sin embargo, el costo de examen general de orina puede variar dependiendo de varios factores, que incluyen el lugar donde se realice, el tipo de laboratorio y la ubicación geográfica. En este artículo, exploraremos el costo promedio de esta prueba, así como los factores que influyen en su precio.¿Qué es un examen general de orina?
 Un examen general de orina es una prueba que permite analizar diversas características de la orina, como su color, composición, densidad, pH y la presencia de elementos anormales, tales como bacterias, glóbulos rojos o proteínas. Este análisis puede ayudar a detectar una serie de problemas de salud, incluyendo infecciones del tracto urinario, diabetes, enfermedades renales y trastornos metabólicos.
Un examen general de orina es una prueba que permite analizar diversas características de la orina, como su color, composición, densidad, pH y la presencia de elementos anormales, tales como bacterias, glóbulos rojos o proteínas. Este análisis puede ayudar a detectar una serie de problemas de salud, incluyendo infecciones del tracto urinario, diabetes, enfermedades renales y trastornos metabólicos.La prueba generalmente incluye dos componentes principales: el análisis físico-químico y el examen microscópico. El análisis físico-químico mide aspectos como el color, la turbidez, la densidad y la presencia de sustancias, mientras que el examen microscópico examina la muestra para detectar elementos como glóbulos rojos, glóbulos blancos y cristales, que pueden indicar infecciones o enfermedades.
¿Cuánto cuesta un examen general de orina?
El costo de examen general de orina puede variar significativamente dependiendo de diversos factores. En general, el precio de esta prueba en un laboratorio privado puede oscilar entre los 10 y 30 dólares, aunque este costo puede ser mayor en algunas áreas o cuando se realiza en clínicas especializadas. En algunos casos, los análisis de orina pueden ser parte de un paquete de estudios médicos que incluya otras pruebas, lo que podría influir en el precio final.
En los hospitales públicos o centros de salud gubernamentales, el costo de un examen general de orina puede ser considerablemente más bajo, e incluso puede ser gratuito para pacientes que cumplen con ciertos requisitos de elegibilidad, como en el caso de personas de bajos ingresos o beneficiarios de programas de salud pública.
Factores que influyen en el costo de un examen general de orina
Existen varios factores que pueden influir en el precio de un examen general de orina. A continuación, exploramos los más relevantes:
1. Tipo de laboratorio
El tipo de laboratorio en el que se realice el examen tiene un impacto directo en el costo. Los laboratorios privados suelen cobrar más que los públicos, ya que ofrecen un servicio más personalizado y, en ocasiones, un tiempo de respuesta más rápido. Además, algunos laboratorios privados tienen equipamiento especializado que permite realizar pruebas adicionales o análisis más detallados, lo que también puede aumentar el costo.
Por otro lado, los laboratorios públicos, que dependen de fondos gubernamentales, suelen ofrecer precios más bajos. En algunos casos, estos laboratorios pueden estar subvencionados, lo que hace que el precio sea accesible para una mayor cantidad de personas.
2. Ubicación geográfica
El lugar donde se realice el examen también influye en el costo. En áreas urbanas, especialmente en grandes ciudades, los precios tienden a ser más altos debido al costo de vida más elevado y la competencia entre los centros de salud. En contraste, en áreas rurales o en pequeñas localidades, los precios suelen ser más bajos debido a la menor demanda de servicios y a la presencia de laboratorios públicos o centros de salud con tarifas subsidiadas.
3. Servicios adicionales
En algunos casos, el costo de un examen general de orina puede incluir servicios adicionales, como la entrega de resultados urgentes o un informe detallado que sea interpretado por un médico. Estos servicios adicionales pueden aumentar el precio de la prueba. Además, si el examen forma parte de un paquete de análisis clínicos que incluye otras pruebas, como análisis de sangre o ecografías, el costo total también será mayor.
4. Cobertura de seguro médico
El tipo de seguro médico que una persona tenga también puede influir en el costo del examen de orina. Si el paciente tiene un seguro de salud, el costo del examen puede estar cubierto en su totalidad o en parte, dependiendo de las condiciones del seguro. En algunos casos, los seguros pueden cubrir el costo de estudios médicos accesibles, como un análisis de orina, si este se considera necesario para el diagnóstico de una condición médica específica.
5. Método de pago
El método de pago también puede afectar el costo de la prueba. Algunos laboratorios ofrecen descuentos si se paga al contado, mientras que otros pueden tener precios más altos si el pago se realiza a través de planes de financiamiento o pagos a plazos. Además, los pacientes que no cuentan con seguro médico pueden enfrentar precios más altos si no pueden acceder a programas de descuentos o tarifas reducidas.
Beneficios de realizarse un examen general de orina
A pesar de las variaciones en el costo de examen general de orina, esta prueba sigue siendo una de las más accesibles y valiosas para el diagnóstico temprano de diversas condiciones de salud. Algunos de los beneficios de realizarse un análisis de orina incluyen:
1. Detección temprana de infecciones urinarias
Las infecciones del tracto urinario (ITU) son una de las principales razones por las que se realiza un examen general de orina. Estas infecciones pueden causar dolor, ardor y malestar, y si no se tratan a tiempo, pueden provocar complicaciones graves, como infecciones renales. El análisis de orina permite detectar bacterias y glóbulos blancos en la orina, lo que ayuda a diagnosticar la infección de manera rápida y eficaz.
2. Diagnóstico de enfermedades metabólicas
El examen de orina también puede ayudar a detectar enfermedades metabólicas, como la diabetes, ya que permite identificar la presencia de glucosa o proteínas en la orina. La detección temprana de estas condiciones puede ser fundamental para implementar un tratamiento adecuado y prevenir complicaciones a largo plazo.
3. Monitoreo de la función renal
Los análisis de orina son esenciales para monitorear la función renal, especialmente en personas con antecedentes de enfermedades renales. La presencia de proteínas o sangre en la orina puede ser un indicador de daño renal, lo que requiere una evaluación más detallada y un seguimiento médico.
Cómo reducir el costo de un examen general de orina
Para aquellos que desean reducir el costo de examen general de orina, existen algunas estrategias que pueden ser útiles:
- Buscar opciones en laboratorios públicos: En muchos países, los laboratorios públicos ofrecen precios más bajos, e incluso gratuitos en ciertos casos.
- Consultar con el seguro médico: Verificar si el seguro de salud cubre el costo del análisis de orina puede ayudar a reducir los gastos.
- Pedir un paquete de pruebas: A menudo, los laboratorios ofrecen descuentos si se realizan varios estudios a la vez.
Análisis final
El costo de examen general de orina puede variar dependiendo de varios factores, como el tipo de laboratorio, la ubicación geográfica, los servicios adicionales incluidos y la cobertura del seguro médico. Sin embargo, esta prueba sigue siendo una herramienta accesible y esencial para la detección temprana de infecciones urinarias, enfermedades metabólicas y problemas renales. A pesar de las variaciones de precio, los beneficios que ofrece un análisis de orina en términos de diagnóstico precoz y tratamiento oportuno son invaluables.
-
Importancia de la Colposcopia en la Prevención del Cáncer Cervicouterino
SRC:SelfWritten
 El cáncer cervicouterino es una de las principales causas de mortalidad en mujeres a nivel mundial. Aunque su incidencia ha disminuido en países con acceso a programas de detección temprana, sigue siendo una preocupación de salud pública en muchas regiones. La colposcopia desempeña un papel crucial en la identificación de lesiones precancerosas, funcionando como una herramienta diagnóstica complementaria al Papanicolaou. Este artículo aborda cómo la colposcopia complementa otros estudios, sus beneficios para la salud femenina y los casos en los que se recomienda su uso.
El cáncer cervicouterino es una de las principales causas de mortalidad en mujeres a nivel mundial. Aunque su incidencia ha disminuido en países con acceso a programas de detección temprana, sigue siendo una preocupación de salud pública en muchas regiones. La colposcopia desempeña un papel crucial en la identificación de lesiones precancerosas, funcionando como una herramienta diagnóstica complementaria al Papanicolaou. Este artículo aborda cómo la colposcopia complementa otros estudios, sus beneficios para la salud femenina y los casos en los que se recomienda su uso.
¿Qué es la colposcopia?
La colposcopia es un procedimiento médico que permite examinar con detalle el cuello uterino, la vagina y la vulva mediante un colposcopio, un instrumento que amplifica y ilumina los tejidos de estas áreas. Esta técnica facilita la identificación de anomalías que podrían no ser visibles a simple vista, como lesiones precancerosas o cambios celulares causados por el virus del papiloma humano (VPH).
Es un procedimiento indoloro que suele realizarse en consulta médica y no requiere hospitalización. Su precisión en la detección de lesiones premalignas convierte a la colposcopia en una herramienta fundamental para la prevención del cáncer cervicouterino.
Colposcopia y Papanicolaou: una alianza efectiva
El Papanicolaou es una prueba de cribado ampliamente utilizada para detectar células anormales en el cuello uterino. Sin embargo, no siempre proporciona resultados concluyentes. Aquí es donde la colposcopia entra en juego como un método complementario. Si el Papanicolaou arroja resultados anormales, la colposcopia permite al médico visualizar directamente las áreas sospechosas y, si es necesario, realizar una biopsia para un análisis más detallado.
La combinación de ambas pruebas mejora significativamente la capacidad de detectar lesiones precancerosas en etapas tempranas, aumentando las posibilidades de tratamiento oportuno y efectivo. Mientras el Papanicolaou actúa como una herramienta de cribado inicial, la colposcopia se convierte en el paso siguiente para confirmar o descartar anomalías.
Beneficios de la colposcopia para la salud femenina
La colposcopia ofrece una serie de beneficios que la posicionan como una herramienta invaluable en la atención ginecológica. Entre sus principales ventajas destacan:
1. Detección temprana de lesiones precancerosas
La capacidad de la colposcopia para identificar cambios celulares sospechosos en etapas tempranas permite iniciar tratamientos antes de que las lesiones evolucionen a cáncer invasivo. Esto es especialmente relevante en casos de mujeres con factores de riesgo, como infección persistente por VPH.
2. Procedimiento no invasivo
Aunque puede resultar incómodo para algunas pacientes, la colposcopia no implica cirugía ni anestesia, lo que minimiza los riesgos asociados al procedimiento. Además, su duración es breve, lo que facilita su realización en el entorno ambulatorio.
3. Guía para biopsias dirigidas
En lugar de realizar biopsias al azar, la colposcopia permite localizar con precisión las áreas sospechosas, optimizando los resultados diagnósticos y reduciendo el impacto en los tejidos circundantes.
4. Seguimiento personalizado
Para mujeres con antecedentes de displasia cervical o infecciones recurrentes por VPH, la colposcopia es una herramienta ideal para monitorear la evolución de las lesiones y evaluar la respuesta al tratamiento.
Casos en los que se recomienda una colposcopia
La colposcopia no es una prueba de rutina; su realización depende de indicaciones médicas específicas. Algunos de los casos más comunes en los que se recomienda incluyen:
1. Resultados anormales en el Papanicolaou
Cuando esta prueba inicial detecta células atípicas o anomalías que sugieren la presencia de displasia cervical, se indica una colposcopia para evaluar más a fondo el estado del tejido.
2. Infección persistente por VPH
Las mujeres con infecciones recurrentes o persistentes por VPH de alto riesgo pueden beneficiarse de una colposcopia, ya que este virus es el principal factor asociado al desarrollo de cáncer cervicouterino.
3. Sangrado vaginal anormal
En casos de sangrado vaginal inexplicado, especialmente después de las relaciones sexuales, la colposcopia puede ayudar a identificar posibles lesiones en el cuello uterino o la vagina.
4. Antecedentes de displasia cervical
Las pacientes que han sido tratadas previamente por displasia cervical deben someterse a colposcopias regulares para monitorear su estado y prevenir recurrencias.
5. Exposición prenatal a dietilestilbestrol (DES)
Aunque poco frecuente, las mujeres expuestas a esta sustancia durante el embarazo de sus madres tienen un mayor riesgo de desarrollar adenocarcinoma de células claras, un tipo raro de cáncer vaginal y cervical. En estos casos, la colposcopia es fundamental para el seguimiento preventivo.
¿Cómo se realiza una colposcopia?
El procedimiento de colposcopia es sencillo y generalmente toma entre 10 y 15 minutos. La paciente se recuesta en una camilla ginecológica, similar a la posición utilizada para un examen Papanicolaou. El médico utiliza un espéculo para abrir las paredes vaginales y colocar el colposcopio a una distancia adecuada para observar el cuello uterino.
Se aplica una solución especial, como ácido acético o lugol, que resalta las áreas con posibles alteraciones celulares. Si se identifican zonas sospechosas, el médico puede tomar una muestra para biopsia. Aunque el procedimiento no es doloroso, algunas mujeres pueden experimentar una ligera molestia o sensación de escozor.
Perspectiva clínica y preventiva
El impacto de la colposcopia en la salud femenina es incuestionable. Su capacidad para identificar lesiones precancerosas antes de que progresen a cáncer invasivo ha salvado innumerables vidas. La detección temprana no solo reduce las tasas de mortalidad, sino que también mejora la calidad de vida de las pacientes, al permitir tratamientos menos invasivos y con menores complicaciones.
En el ámbito preventivo, la colposcopia es una herramienta esencial en programas de salud pública enfocados en reducir la incidencia del cáncer cervicouterino. Su integración con otras estrategias, como la vacunación contra el VPH y el acceso al Papanicolaou, refuerza los esfuerzos globales para erradicar esta enfermedad.
Reflexión final
La colposcopia se posiciona como una pieza clave en la prevención del cáncer cervicouterino, especialmente cuando se combina con otras pruebas de detección. Su capacidad para proporcionar un diagnóstico preciso y oportuno destaca su relevancia en la salud femenina. En un contexto donde la prevención es la mejor herramienta contra el cáncer, la colposcopia sigue siendo un aliado insustituible para salvaguardar la vida y bienestar de las mujeres en todo el mundo.
-
Colposcopia: Qué Es, Para Qué Sirve y Cómo Se Realiza
SRC:SelfWritten
 La colposcopia es un procedimiento médico especializado que se utiliza para examinar detalladamente el cuello uterino, la vagina y la vulva mediante un dispositivo conocido como colposcopio. Este instrumento permite una visualización ampliada y clara de las estructuras, lo que facilita la identificación de lesiones precancerosas, cambios celulares anormales y otras patologías. Es un método clave en la prevención y diagnóstico temprano de enfermedades cervicales, especialmente en mujeres que han presentado resultados anormales en estudios previos como el Papanicolaou o la prueba de detección del virus del papiloma humano (VPH).
La colposcopia es un procedimiento médico especializado que se utiliza para examinar detalladamente el cuello uterino, la vagina y la vulva mediante un dispositivo conocido como colposcopio. Este instrumento permite una visualización ampliada y clara de las estructuras, lo que facilita la identificación de lesiones precancerosas, cambios celulares anormales y otras patologías. Es un método clave en la prevención y diagnóstico temprano de enfermedades cervicales, especialmente en mujeres que han presentado resultados anormales en estudios previos como el Papanicolaou o la prueba de detección del virus del papiloma humano (VPH).¿Qué es una colposcopia y cuál es su propósito?
La colposcopia es un procedimiento no invasivo que se realiza en el consultorio médico. Su principal objetivo es detectar de manera temprana lesiones que podrían evolucionar hacia un cáncer cervical. También es útil para evaluar anomalías detectadas previamente en otras pruebas ginecológicas, como el Papanicolaou, o en mujeres con antecedentes de infecciones por VPH, que es uno de los principales factores de riesgo para el desarrollo de cáncer cervicouterino.
Este procedimiento permite identificar de forma precisa áreas anormales que pueden requerir una biopsia para confirmar la presencia de lesiones malignas o precancerosas. Además, también es utilizado para el seguimiento de mujeres que han sido tratadas por lesiones previas, asegurando que no existan recurrencias.
Relación entre la colposcopia, el Papanicolaou y la prueba del VPH
El Papanicolaou y la prueba de detección del VPH son herramientas esenciales en el tamizaje de la salud cervical. El Papanicolaou detecta células anormales en el cuello uterino, mientras que la prueba del VPH identifica la presencia de tipos de alto riesgo del virus del papiloma humano. Cuando alguna de estas pruebas muestra resultados anormales, el siguiente paso suele ser realizar una colposcopia para obtener un análisis más detallado.
La colposcopia complementa estas pruebas al proporcionar una visualización directa y minuciosa del cuello uterino. Si el médico identifica áreas sospechosas durante la colposcopia, puede tomar biopsias dirigidas para determinar la naturaleza de las alteraciones celulares. Este enfoque combinado aumenta significativamente la precisión en la detección de lesiones cervicales.
¿Cómo se realiza la colposcopia?
La colposcopia es un procedimiento sencillo y generalmente indoloro que no requiere hospitalización. El proceso incluye los siguientes pasos:
- Preparación previa: La paciente debe evitar el uso de tampones, duchas vaginales y relaciones sexuales al menos 48 horas antes del procedimiento para garantizar resultados más precisos.
- Posicionamiento: Durante la consulta, la paciente se recuesta en una camilla ginecológica, con las piernas colocadas en estribos.
- Inserción del espéculo: El médico introduce suavemente un espéculo en la vagina para mantenerla abierta y exponer el cuello uterino.
- Aplicación de soluciones: Se aplica una solución de ácido acético o yodo en el cuello uterino. Estas sustancias ayudan a resaltar áreas anormales al cambiar su coloración.
- Examen visual: Con el colposcopio, que se posiciona fuera de la vagina, el médico examina detenidamente las estructuras cervicales.
- Toma de biopsias: Si se identifican zonas sospechosas, se toman pequeñas muestras de tejido para un análisis histológico.
El procedimiento suele durar entre 10 y 20 minutos y, aunque puede causar una ligera molestia, no es doloroso para la mayoría de las pacientes.
¿Qué esperar durante y después del procedimiento?
Durante la colposcopia, algunas mujeres pueden experimentar sensaciones de incomodidad similares a las de un Papanicolaou, especialmente cuando se aplica la solución de ácido acético. Si se realiza una biopsia, es posible sentir un breve pinchazo o calambre.
Tras el procedimiento, la mayoría de las pacientes pueden retomar sus actividades diarias de inmediato. En caso de biopsia, es común que haya un ligero sangrado o secreción vaginal en los días posteriores. Es fundamental seguir las indicaciones del médico, como evitar relaciones sexuales y el uso de tampones por un tiempo determinado, para prevenir infecciones y facilitar la cicatrización.
Beneficios de la detección temprana de lesiones cervicales
La colposcopia desempeña un papel crucial en la prevención del cáncer cervical al permitir una detección temprana y precisa de alteraciones celulares. Entre los principales beneficios se encuentran:
- Reducción de la mortalidad por cáncer cervical: La identificación y tratamiento oportuno de lesiones precancerosas puede prevenir el desarrollo de cáncer invasivo.
- Monitoreo efectivo: Permite un seguimiento personalizado de mujeres con antecedentes de alteraciones cervicales o infecciones por VPH.
- Diagnóstico preciso: Al dirigir las biopsias a áreas específicas, se mejora la precisión del diagnóstico y se evita la realización de procedimientos innecesarios.
- Prevención de complicaciones: El tratamiento temprano de lesiones evita la progresión a etapas avanzadas, que pueden requerir intervenciones más invasivas.
Colposcopia como herramienta complementaria
Aunque la colposcopia es altamente efectiva, no reemplaza al Papanicolaou ni a la prueba del VPH como métodos de tamizaje. En cambio, se utiliza como una herramienta complementaria para evaluar más a fondo los resultados anormales. Este enfoque integral garantiza una atención más completa y personalizada para cada paciente.
Análisis final
La colposcopia es una técnica fundamental en la detección temprana de lesiones cervicales y en la prevención del cáncer cervicouterino. Su capacidad para identificar alteraciones celulares con alta precisión la convierte en una herramienta indispensable para complementar estudios como el Papanicolaou y la prueba del VPH. Este procedimiento, además de ser sencillo y de bajo riesgo, ofrece la posibilidad de actuar de manera oportuna, mejorando así la calidad de vida de las mujeres.
La educación y la concienciación sobre la importancia de la colposcopia y los exámenes ginecológicos regulares son esenciales para reducir la incidencia de enfermedades cervicales. Al integrar estas herramientas en los cuidados preventivos, se fomenta una salud reproductiva óptima y se contribuye significativamente a la disminución de la mortalidad asociada al cáncer cervicouterino.
-
Avances Tecnológicos en Ultrasonido Mamario: Más Precisión en Diagnósticos
SRC:SelfWritten
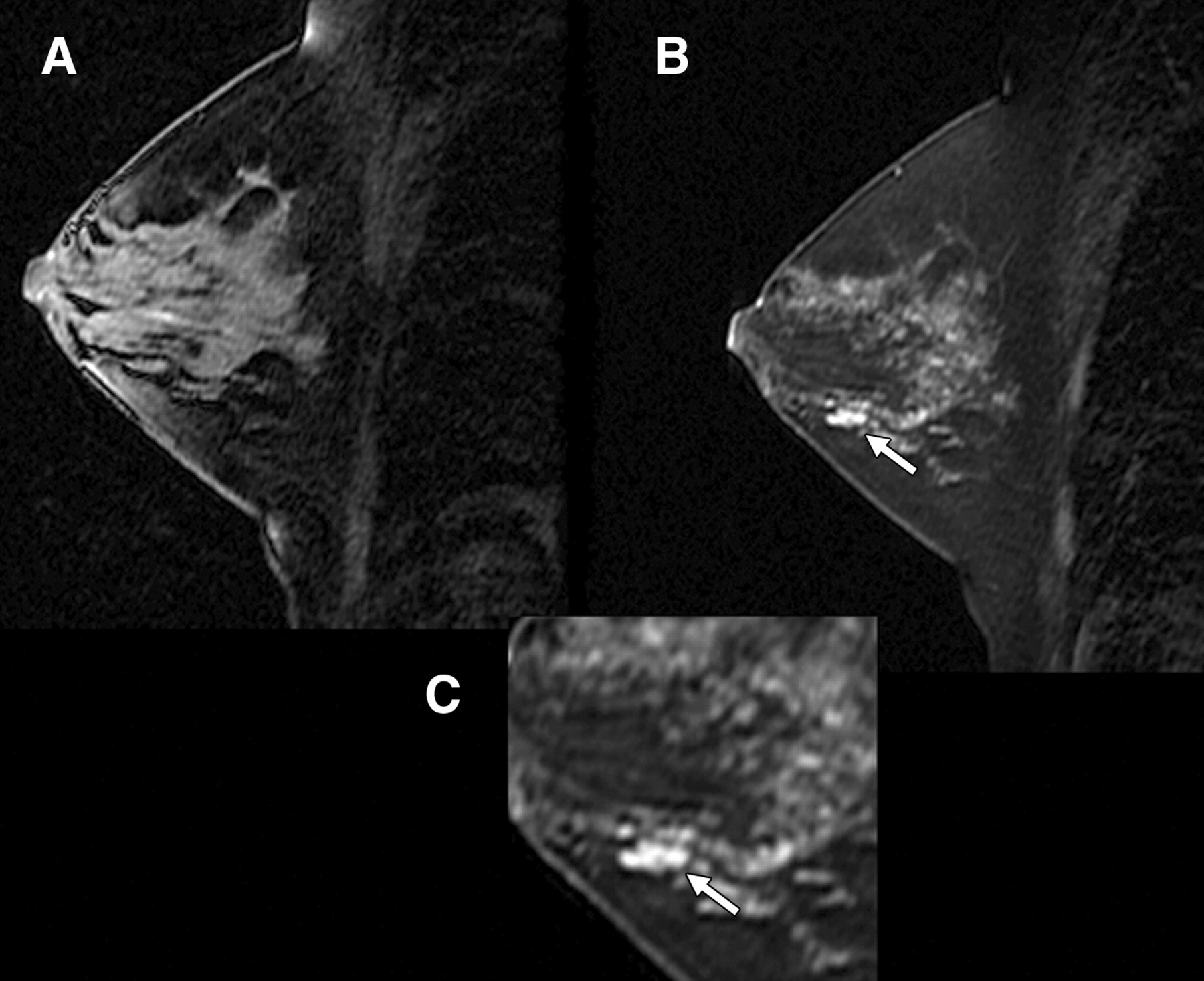 El ultrasonido mamario ha sido una herramienta crucial en la detección y diagnóstico de enfermedades mamarias. Sin embargo, los avances tecnológicos recientes han transformado esta técnica, mejorando su precisión y efectividad. Innovaciones como el ultrasonido 3D y la elastografía están redefiniendo los estándares de atención, ofreciendo mejores resultados en la identificación de lesiones y reduciendo la necesidad de procedimientos invasivos. Este artículo explora estas tecnologías avanzadas y sus beneficios en la práctica clínica.
El ultrasonido mamario ha sido una herramienta crucial en la detección y diagnóstico de enfermedades mamarias. Sin embargo, los avances tecnológicos recientes han transformado esta técnica, mejorando su precisión y efectividad. Innovaciones como el ultrasonido 3D y la elastografía están redefiniendo los estándares de atención, ofreciendo mejores resultados en la identificación de lesiones y reduciendo la necesidad de procedimientos invasivos. Este artículo explora estas tecnologías avanzadas y sus beneficios en la práctica clínica.
Ultrasonido 3D: Una Nueva Dimensión en Diagnósticos
El ultrasonido tridimensional (3D) es uno de los desarrollos más notables en el campo del diagnóstico mamario. A diferencia del ultrasonido convencional, que produce imágenes bidimensionales (2D), el ultrasonido 3D genera representaciones volumétricas del tejido mamario. Esto permite a los especialistas observar las estructuras desde diferentes ángulos y con mayor claridad.
La capacidad del ultrasonido 3D para proporcionar imágenes detalladas tiene varias aplicaciones clave. Por ejemplo, es útil en la evaluación de lesiones complejas o poco definidas en ultrasonidos 2D. Además, esta técnica facilita la identificación de tumores en mujeres con tejido mamario denso, un factor que puede limitar la efectividad de otros métodos, como la mamografía. En este contexto, el ultrasonido 3D no solo mejora la precisión del diagnóstico, sino que también minimiza la posibilidad de falsos positivos o negativos.
Elastografía: Evaluación de la Rigidez del Tejido
Otro avance significativo es la elastografía, una técnica que mide la elasticidad o rigidez del tejido mamario. En términos simples, los tejidos sanos y los malignos tienen diferentes grados de rigidez, y la elastografía utiliza esta propiedad para diferenciar entre ellos.
La elastografía funciona aplicando presión sobre el tejido y evaluando su respuesta. Las áreas rígidas o menos elásticas suelen asociarse con lesiones malignas, mientras que los tejidos más blandos suelen ser benignos. Esta técnica es especialmente útil para complementar los hallazgos de un ultrasonido convencional o 3D, proporcionando información adicional que ayuda a determinar la naturaleza de una lesión.
El beneficio principal de la elastografía es su capacidad para mejorar la precisión diagnóstica, reduciendo la necesidad de biopsias innecesarias. Al proporcionar un análisis más detallado de las características del tejido, esta tecnología permite a los especialistas tomar decisiones más informadas sobre el manejo clínico de sus pacientes.
Beneficios en la Detección Temprana de Lesiones
La detección temprana de lesiones mamarias es un factor crítico en el tratamiento exitoso de enfermedades como el cáncer de mama. Los avances tecnológicos en ultrasonido han mejorado significativamente la capacidad para identificar anomalías en etapas iniciales.
El ultrasonido 3D, por ejemplo, permite la visualización precisa de lesiones pequeñas que podrían pasar desapercibidas en estudios bidimensionales. Por otro lado, la elastografía proporciona una evaluación más detallada de las características del tejido, ayudando a distinguir entre lesiones benignas y malignas con mayor confianza.
Estos avances no solo mejoran la precisión del diagnóstico, sino que también reducen el tiempo necesario para identificar una lesión. En muchos casos, los pacientes pueden recibir un diagnóstico más rápido y comenzar el tratamiento oportuno, lo que aumenta las probabilidades de éxito.
Reducción de Biopsias Innecesarias
Uno de los desafíos en la evaluación de lesiones mamarias es determinar si una biopsia es necesaria. Los falsos positivos en estudios diagnósticos pueden llevar a procedimientos invasivos innecesarios, generando ansiedad en los pacientes y aumentando los costos médicos.
Con tecnologías como la elastografía y el ultrasonido 3D, los especialistas tienen herramientas más precisas para evaluar lesiones sospechosas. La elastografía, en particular, puede diferenciar entre tumores benignos y malignos sin la necesidad de una biopsia en muchos casos. Esto no solo reduce los riesgos asociados con los procedimientos invasivos, sino que también mejora la experiencia del paciente al evitar intervenciones innecesarias.
Además, el ultrasonido 3D puede ser útil para planificar biopsias dirigidas en caso de que sean necesarias. Al proporcionar una imagen más clara de la lesión y su localización exacta, esta tecnología asegura que el procedimiento sea más preciso y eficiente.
Impacto en la Práctica Clínica
Los avances tecnológicos en ultrasonido mamario han transformado la práctica clínica, beneficiando tanto a los pacientes como a los profesionales de la salud. Estas innovaciones no solo mejoran la precisión diagnóstica, sino que también optimizan el tiempo y los recursos en la atención médica.
Por ejemplo, en el contexto de la medicina personalizada, el ultrasonido avanzado permite un enfoque más específico para cada paciente. Las mujeres con alto riesgo de cáncer de mama, tejido denso o antecedentes familiares pueden beneficiarse enormemente de estas tecnologías, ya que proporcionan una evaluación más completa y detallada.
Además, estos avances han mejorado la educación médica al permitir que los especialistas en formación observen casos complejos con mayor claridad. Esto fomenta una mejor comprensión de las enfermedades mamarias y promueve prácticas más efectivas en el diagnóstico y tratamiento.
Análisis Final
El ultrasonido mamario ha evolucionado significativamente gracias a avances como el ultrasonido 3D y la elastografía. Estas tecnologías han demostrado ser herramientas esenciales para mejorar la precisión en el diagnóstico, facilitar la detección temprana de lesiones y reducir la necesidad de procedimientos invasivos. En conjunto, ofrecen a los pacientes y profesionales de la salud una mayor confianza en los resultados obtenidos.
El impacto de estas innovaciones en la práctica clínica es innegable, ya que permiten un manejo más efectivo de las enfermedades mamarias y mejoran la calidad de vida de los pacientes. La integración de estas tecnologías en los protocolos médicos continuará marcando un antes y un después en el cuidado de la salud mamaria, garantizando diagnósticos más rápidos, precisos y menos invasivos.
-
¿Con qué frecuencia debes hacerte un Papanicolaou?
 El Papanicolaou es una herramienta esencial para la salud femenina. Detecta cambios en las células del cuello uterino antes de que se conviertan en un problema mayor.
El Papanicolaou es una herramienta esencial para la salud femenina. Detecta cambios en las células del cuello uterino antes de que se conviertan en un problema mayor.Conocer la frecuencia adecuada para realizarse esta prueba es clave para prevenir el cáncer cervical y otras enfermedades ginecológicas.
¿Qué es el Papanicolaou y por qué es importante?
El Papanicolaou es un examen que analiza células del cuello uterino. Su objetivo es detectar anomalías precancerosas o signos tempranos de cáncer.
Es una prueba rápida, segura y eficaz. Ha reducido significativamente las tasas de cáncer cervical en todo el mundo.
Realizarse esta prueba regularmente permite actuar a tiempo si se detectan cambios celulares anormales.
¿Con qué frecuencia debes hacerte un Papanicolaou?
La frecuencia del Papanicolaou depende de factores como la edad, el historial médico y el riesgo personal. Las pautas generales son las siguientes:
- Entre los 21 y 29 años: Realizarse el Papanicolaou cada tres años, siempre y cuando los resultados sean normales.
- Entre los 30 y 65 años: Puede realizarse cada cinco años si se combina con una prueba de detección del virus del papiloma humano (VPH).
- A partir de los 65 años: Si los resultados de pruebas previas han sido normales, se puede suspender el Papanicolaou.
Estas recomendaciones pueden variar según cada caso. Es importante consultar con tu médico para establecer un plan personalizado.
Factores que influyen en la frecuencia del Papanicolaou
Algunos factores pueden requerir que te realices el Papanicolaou con mayor frecuencia. Entre ellos se incluyen:
- Antecedentes de células anormales: Si has tenido resultados anormales en pruebas anteriores, podrías necesitar exámenes más regulares.
- Inmunosupresión: Condiciones como el VIH o el uso de medicamentos inmunosupresores aumentan el riesgo de cambios celulares en el cuello uterino.
- Infección persistente por VPH: Si has dado positivo para VPH de alto riesgo, tu médico puede recomendar un monitoreo más frecuente.
Habla con tu médico sobre estos factores y sigue sus recomendaciones para garantizar una detección temprana.
Importancia de la regularidad en el Papanicolaou
La regularidad del Papanicolaou es clave para prevenir el cáncer cervical. Detectar cambios celulares en etapas tempranas permite tratarlos antes de que se conviertan en cáncer.
Este examen también ayuda a identificar infecciones u otras condiciones ginecológicas. Mantener un control regular mejora la salud general del cuello uterino.
La prevención no solo salva vidas. También reduce los costos y la carga emocional asociados con el tratamiento de enfermedades avanzadas.
¿Qué hacer si tus resultados son anormales?
Un resultado anormal no significa necesariamente que tengas cáncer. Puede indicar infecciones, inflamación o cambios celulares leves.
Tu médico evaluará los resultados y te recomendará los pasos a seguir. Esto puede incluir repetir la prueba, realizar una colposcopia o biopsia.
Actuar rápidamente y seguir las indicaciones médicas es esencial para manejar cualquier anomalía de manera eficaz.
¿Cómo mantener una salud cervical óptima?
Además del Papanicolaou, hay otras medidas que puedes tomar para cuidar tu salud cervical:
- Vacúnate contra el VPH: La vacuna es altamente efectiva para prevenir las cepas del virus que causan la mayoría de los cánceres cervicales.
- Practica sexo seguro: Usa preservativos y reduce el número de parejas sexuales para disminuir el riesgo de infecciones de transmisión sexual.
- No fumes: El tabaco afecta el sistema inmunológico y puede aumentar el riesgo de cáncer cervical.
- Asiste a tus revisiones médicas: Consulta regularmente a tu ginecólogo para monitorear tu salud general y discutir cualquier preocupación.
La prevención está en tus manos
Hacerte el Papanicolaou con la frecuencia adecuada es un acto de cuidado personal. Garantiza la detección temprana y la prevención de problemas mayores.
Consulta con tu médico sobre tu plan de pruebas y sigue sus recomendaciones. Tu salud merece ser una prioridad.
Recuerda que el Papanicolaou es una herramienta poderosa para proteger tu bienestar. No pospongas tus chequeos regulares. La prevención puede salvar vidas.
-
Biometría Hemática: Qué Es, Para Qué Sirve y Cómo se Realiza
SRC:SelfWritten
La biometría hemática es uno de los análisis de laboratorio más comunes y esenciales en la práctica clínica. Este examen proporciona información detallada sobre los componentes de la sangre, permitiendo la evaluación del estado de salud general, la detección de diversas enfermedades y el monitoreo de tratamientos médicos. A continuación, exploraremos en detalle qué es la biometría hemática, para qué sirve y cómo se realiza, destacando los beneficios que aporta al cuidado de la salud.¿Qué es la biometría hemática?
La biometría hemática es un análisis que examina la composición y las características de la sangre. Este estudio mide parámetros clave como los glóbulos rojos, los glóbulos blancos, la hemoglobina, el hematocrito, las plaquetas y otros índices relacionados. Los resultados de la biometría hemática ofrecen una visión integral de los elementos sanguíneos, lo que ayuda a identificar alteraciones que puedan ser indicativas de enfermedades o deficiencias.
Componentes principales del análisis
- Glóbulos rojos (eritrocitos): Estas células transportan oxígeno desde los pulmones a los tejidos y eliminan dióxido de carbono. Los valores anormales pueden indicar anemia, deshidratación o enfermedades como la policitemia.
- Hemoglobina: Proteína presente en los glóbulos rojos que es responsable del transporte de oxígeno. Una baja concentración puede sugerir anemia, mientras que niveles elevados podrían estar relacionados con problemas pulmonares o cardíacos.
- Hematocrito: Es el porcentaje de glóbulos rojos en el volumen total de sangre. Este parámetro ayuda a evaluar la hidratación y detectar trastornos como la anemia.
- Glóbulos blancos (leucocitos): Estas células son fundamentales para la defensa inmunitaria del organismo. Sus niveles pueden aumentar en infecciones o disminuir en casos de deficiencias inmunológicas.
- Plaquetas (trombocitos): Elementos clave en el proceso de coagulación de la sangre. Valores anormales pueden sugerir trastornos hemorrágicos o trombóticos.
- Otros índices: La biometría hemática también incluye indicadores como el volumen corpuscular medio (VCM) y la concentración media de hemoglobina corpuscular (CMHC), que aportan información adicional sobre las características de los glóbulos rojos.
¿Para qué sirve la biometría hemática?
Este análisis tiene múltiples aplicaciones clínicas y preventivas, lo que lo convierte en una herramienta imprescindible para médicos y pacientes. Entre sus principales usos destacan:
- Detección de enfermedades: Ayuda a identificar patologías como anemias, infecciones, leucemias y trastornos de la coagulación.
- Monitoreo de tratamientos: Es útil para evaluar la respuesta a terapias farmacológicas, como tratamientos quimioterapéuticos o suplementos de hierro.
- Prevención de complicaciones: Al detectar alteraciones tempranas en los parámetros sanguíneos, permite implementar intervenciones oportunas.
- Evaluación del estado general de salud: En exámenes médicos de rutina, la biometría hemática brinda una visión amplia del funcionamiento del organismo.
¿Cómo se realiza la biometría hemática?
El procedimiento para realizar una biometría hemática es sencillo y poco invasivo, lo que lo convierte en un examen accesible y rápido. A continuación, se describen los pasos principales:
1. Preparación previa
En la mayoría de los casos, no es necesario ayuno previo, aunque el médico puede indicarlo dependiendo de otros análisis que se realicen simultáneamente. Se recomienda evitar la ingesta de alcohol y mantenerse hidratado para facilitar la extracción de sangre.
2. Toma de muestra
Un profesional de salud, generalmente un flebotomista, extrae una pequeña cantidad de sangre mediante una punción en la vena del brazo. Se utiliza una aguja estéril y un tubo recolector adecuado para conservar la muestra.
3. Procesamiento en laboratorio
La sangre extraída se analiza en un laboratorio clínico mediante equipos automatizados que miden y cuantifican los diferentes componentes sanguíneos. Algunos análisis incluyen la revisión microscópica para observar características celulares específicas.
4. Entrega de resultados
Los resultados suelen estar disponibles en pocas horas o al día siguiente, dependiendo de la carga del laboratorio. El médico interpreta los valores obtenidos en el contexto del historial clínico del paciente.
Beneficios de la biometría hemática para la salud
Este análisis es una herramienta poderosa para mantener y mejorar la salud general. Entre sus principales beneficios se encuentran:
- Diagnóstico temprano: Identificar alteraciones antes de que se manifiesten síntomas graves permite iniciar tratamientos oportunos y mejorar el pronóstico de muchas enfermedades.
- Monitoreo continuo: Es fundamental para pacientes con condiciones crónicas, como diabetes o enfermedades renales, ya que facilita la vigilancia constante de su estado de salud.
- Prevención personalizada: Los resultados de una biometría hemática pueden orientar recomendaciones específicas sobre dieta, actividad física y cuidados médicos, adaptadas a las necesidades individuales.
- Accesibilidad y rapidez: Al ser un procedimiento sencillo, rápido y con costos moderados, está al alcance de la mayoría de las personas, favoreciendo la detección y el control de enfermedades.
Reflexión final
La biometría hemática es mucho más que un análisis de rutina; es una ventana al funcionamiento interno del cuerpo humano. Su capacidad para detectar, prevenir y monitorear enfermedades la convierte en una herramienta fundamental para el cuidado integral de la salud. Al proporcionar información detallada sobre los componentes de la sangre, este examen permite a médicos y pacientes tomar decisiones informadas y proactivas. Mantenerse atento a los resultados de una biometría hemática y realizarla con la frecuencia recomendada son pasos esenciales hacia una vida más saludable y equilibrada.

-
Avances en el Diagnóstico de la Función Tiroidea: Perfil Tiroideo en 2025
SRC:SelfWritten
El diagnóstico de la función tiroidea ha evolucionado significativamente en los últimos años gracias a los avances tecnológicos y a la integración de herramientas más precisas en el ámbito clínico. El perfil tiroideo, un conjunto de pruebas clave para evaluar la actividad de la glándula tiroides, se ha beneficiado de estas innovaciones, mejorando tanto la precisión como la rapidez de los resultados. Este artículo explora las últimas mejoras en la evaluación del perfil tiroideo, los avances en tecnología diagnóstica y las perspectivas futuras en el manejo de trastornos tiroideos.
Innovaciones Tecnológicas en la Evaluación del Perfil Tiroideo
 La implementación de tecnologías avanzadas ha transformado la manera en que se realiza el análisis del perfil tiroideo. Entre las innovaciones más destacadas se encuentran:
La implementación de tecnologías avanzadas ha transformado la manera en que se realiza el análisis del perfil tiroideo. Entre las innovaciones más destacadas se encuentran:Plataformas de Diagnóstico Automatizado
Los sistemas automatizados han permitido realizar múltiples análisis en un tiempo reducido, aumentando la eficiencia y minimizando errores humanos. Estas plataformas integran métodos de inmunoensayo de última generación, capaces de detectar concentraciones extremadamente bajas de hormonas tiroideas como la TSH, T4 y T3. Además, su capacidad para procesar grandes volúmenes de muestras asegura resultados consistentes y reproducibles.
Técnicas de Biología Molecular
La incorporación de herramientas como la reacción en cadena de la polimerasa (PCR) ha mejorado la detección de anomalías genéticas y mutaciones relacionadas con enfermedades tiroideas. Este enfoque es particularmente útil en casos de cáncer de tiroides, donde las pruebas moleculares permiten identificar mutaciones específicas que guían el tratamiento.
Sensores Basados en Nanotecnología
Los biosensores nanotecnológicos están revolucionando la medición de hormonas tiroideas al ofrecer una sensibilidad sin precedentes. Estos dispositivos pueden detectar cambios mínimos en los niveles hormonales, facilitando un diagnóstico temprano de alteraciones tiroideas antes de que los síntomas clínicos se manifiesten.
Mejoras en la Precisión y Rapidez de los Resultados
Los avances en tecnología diagnóstica han reducido drásticamente los tiempos de espera para obtener resultados del perfil tiroideo. Tradicionalmente, estas pruebas requerían días para ser procesadas en laboratorios especializados. Actualmente, los avances permiten la entrega de resultados en cuestión de horas, incluso en entornos de atención primaria.
Sistemas Point-of-Care (POC)
Los dispositivos POC han democratizado el acceso al diagnóstico tiroideo al permitir la realización de pruebas en consultorios médicos y clínicas locales. Estos sistemas portátiles ofrecen resultados confiables en menos de 30 minutos, mejorando la toma de decisiones clínicas en tiempo real.
Inteligencia Artificial y Big Data
El uso de inteligencia artificial (IA) en el análisis de datos hormonales está optimizando la interpretación de los resultados. Algoritmos avanzados pueden identificar patrones sutiles en los niveles de TSH, T4 y T3, ayudando a los médicos a distinguir entre diferentes tipos de trastornos tiroideos. Además, el análisis de big data permite correlacionar los resultados con factores genéticos, antecedentes médicos y otros marcadores clínicos, proporcionando una visión integral de la salud del paciente.
Pruebas Digitales y Acceso Remoto
Con el auge de la telemedicina, los laboratorios han comenzado a ofrecer servicios de pruebas a domicilio. Los pacientes pueden tomar una muestra de sangre capilar con kits especializados y enviarla al laboratorio, recibiendo los resultados a través de plataformas digitales seguras. Este enfoque no solo mejora la accesibilidad, sino que también promueve un monitoreo más frecuente en pacientes con condiciones crónicas.
Perspectivas Futuras en el Diagnóstico y Tratamiento de Trastornos Tiroideos
La investigación en el campo de los trastornos tiroideos está abriendo nuevas posibilidades para el diagnóstico y tratamiento. Las tendencias futuras incluyen:
Medicina Personalizada
El análisis genómico está desempeñando un papel crucial en la personalización del tratamiento para enfermedades tiroideas. Por ejemplo, en el cáncer de tiroides, la identificación de mutaciones específicas en genes como el BRAF permite a los médicos seleccionar terapias dirigidas que maximicen la eficacia y minimicen los efectos secundarios.
Diagnóstico Predictivo
Las herramientas de diagnóstico predictivo basadas en biomarcadores avanzados están ganando relevancia. Estas pruebas pueden identificar a individuos con mayor riesgo de desarrollar hipotiroidismo o hipertiroidismo, permitiendo intervenciones preventivas antes de que surjan complicaciones graves.
Terapias Biológicas
En el tratamiento de enfermedades autoinmunes tiroideas, como la tiroiditis de Hashimoto o la enfermedad de Graves, las terapias biológicas están demostrando ser prometedoras. Estas incluyen medicamentos que modulan el sistema inmunológico para reducir la inflamación y prevenir el daño a la glándula tiroides.
Monitoreo Continuo
La integración de dispositivos portátiles, como relojes inteligentes y sensores implantables, permitirá un monitoreo continuo de los niveles hormonales. Esta tecnología facilitará la detección temprana de fluctuaciones anormales y la optimización del tratamiento en tiempo real.
Análisis Final
Los avances en la evaluación del perfil tiroideo han transformado significativamente el panorama del diagnóstico y tratamiento de trastornos tiroideos. La incorporación de tecnologías como los biosensores nanotecnológicos, la inteligencia artificial y las pruebas moleculares ha mejorado la precisión y rapidez de los resultados, beneficiando tanto a pacientes como a médicos. Además, las perspectivas futuras, como la medicina personalizada y el monitoreo continuo, prometen revolucionar aún más la atención tiroidea. Estos progresos no solo optimizan el diagnóstico temprano, sino que también abren camino hacia tratamientos más efectivos y centrados en las necesidades individuales de cada paciente.
-
¿Cómo prepararse para una mastografía?
 La mastografía es una herramienta esencial para la detección temprana del cáncer de mama. Es una prueba de imagen que utiliza rayos X de baja dosis para examinar el tejido mamario, permitiendo detectar anomalías que podrían no ser palpables. La detección precoz del cáncer de mama aumenta significativamente las probabilidades de un tratamiento exitoso. Prepararse adecuadamente para este examen es crucial para obtener resultados precisos y minimizar cualquier malestar durante el procedimiento.
La mastografía es una herramienta esencial para la detección temprana del cáncer de mama. Es una prueba de imagen que utiliza rayos X de baja dosis para examinar el tejido mamario, permitiendo detectar anomalías que podrían no ser palpables. La detección precoz del cáncer de mama aumenta significativamente las probabilidades de un tratamiento exitoso. Prepararse adecuadamente para este examen es crucial para obtener resultados precisos y minimizar cualquier malestar durante el procedimiento.Pasos para prepararse para una mastografía
Antes de realizarse una mastografía, es recomendable seguir algunos pasos básicos para que la experiencia sea lo más cómoda posible. El primer consejo es elegir una ropa cómoda. Las mujeres deben usar una blusa o camiseta fácil de quitar, ya que se les pedirá que se desvistan de la cintura para arriba. Además, muchas clínicas proporcionan una bata, por lo que vestir prendas sueltas facilita el proceso.
También es importante programar la cita en un momento adecuado del mes, especialmente para las mujeres con ciclos menstruales. Durante la menstruación o justo antes de que esta comience, los senos pueden estar más sensibles, lo que podría aumentar el malestar durante el examen. Lo ideal es realizar la mastografía una semana después del período, cuando los senos están menos sensibles.
Qué evitar antes de la mastografía
El día del examen, hay ciertos productos que deben evitarse para garantizar que las imágenes sean lo más claras posible. Es fundamental no usar desodorantes, talcos o lociones en la zona de las axilas o el pecho. Estos productos pueden contener partículas metálicas que interfieren con las imágenes de la mastografía, creando manchas que pueden ser interpretadas erróneamente como anomalías. Si se aplica alguno de estos productos por error, se debe informar al técnico antes de comenzar el examen.
Además, es recomendable evitar el café y otras bebidas con cafeína antes del examen, ya que la cafeína puede hacer que los senos estén más sensibles, aumentando el malestar durante la compresión mamaria.
La mejor época del mes para realizarse una mastografía
Para muchas mujeres, la sensibilidad mamaria fluctúa a lo largo del ciclo menstrual. Por lo tanto, la mejor época para realizarse una mastografía es cuando los senos están menos sensibles, lo que generalmente ocurre una semana después de terminar el período menstrual. Durante este tiempo, el tejido mamario es más fácil de examinar y la compresión que se realiza durante el examen es menos molesta.
Para mujeres posmenopáusicas o que no tienen un ciclo menstrual regular, cualquier momento del mes puede ser adecuado para programar la mastografía.
Comunicación con el técnico radiólogo
Es esencial mantener una comunicación abierta con el técnico radiólogo que realiza la mastografía. Si se siente algún tipo de dolor o incomodidad durante el examen, es importante informarlo. El técnico puede ajustar la compresión del mamógrafo para reducir el malestar sin comprometer la calidad de las imágenes.
Además, si hay alguna condición médica previa o cirugías en los senos, como implantes, es fundamental mencionarlo al técnico para que lo tenga en cuenta al tomar las imágenes. Las mujeres que tengan implantes mamarios pueden requerir imágenes adicionales para obtener una evaluación más precisa del tejido mamario.
Recomendaciones para mujeres embarazadas o lactando
Las mujeres que estén embarazadas o en periodo de lactancia deben consultar con su médico antes de realizarse una mastografía. Aunque la dosis de radiación utilizada en una mastografía es baja, las mujeres embarazadas suelen evitarla a menos que sea absolutamente necesaria.
Para mujeres que estén lactando, la mastografía puede realizarse, pero el tejido mamario puede estar más denso, lo que podría dificultar la interpretación de las imágenes. En algunos casos, se puede recomendar esperar hasta que el período de lactancia termine o complementar la mastografía con otros exámenes, como una ecografía mamaria.
Qué esperar durante el examen
Durante la mastografía, se colocan los senos en un dispositivo especial que los comprime entre dos placas para obtener imágenes claras. Esta compresión puede causar cierta incomodidad, pero es breve y necesaria para obtener resultados precisos.
El proceso completo dura solo unos minutos. Es importante mantener la calma y seguir las instrucciones del técnico para asegurarse de que las imágenes sean de alta calidad. Respirar profundamente y tratar de relajarse puede ayudar a reducir la tensión y el malestar.
Consejos para hablar con el médico antes de la mastografía
Antes de realizarse una mastografía, es recomendable tener una conversación con el médico para aclarar cualquier duda o preocupación. Las mujeres deben preguntar sobre la frecuencia recomendada para su situación específica, ya que esta puede variar según la edad, el historial familiar y otros factores de riesgo.
También es importante discutir cualquier síntoma que se haya experimentado, como bultos o cambios en el seno, para asegurarse de que se tomen en cuenta durante el examen. Si la paciente ha tenido mastografías previas, llevar los resultados anteriores puede ayudar al médico a comparar las imágenes y detectar cualquier cambio.
Conclusión
Prepararse adecuadamente para una mastografía puede hacer que la experiencia sea más cómoda y ayudar a obtener resultados más precisos. Usar ropa cómoda, evitar productos como desodorantes y lociones, y programar el examen en un momento adecuado del ciclo menstrual son pasos clave para maximizar la efectividad del procedimiento.
Comunicar cualquier dolor o incomodidad durante el examen al técnico radiólogo es esencial para ajustar el procedimiento si es necesario. Además, las mujeres embarazadas o en periodo de lactancia deben consultar con su médico para asegurarse de que la mastografía sea segura en su caso.
-
¿La mastografía es dolorosa? Todo lo que necesitas saber
SRC:SelfWritten
La mastografía es un examen esencial para la salud femenina, pero muchas mujeres se preguntan si este procedimiento es doloroso. Es importante comprender en qué consiste, los factores que pueden influir en la incomodidad y cómo minimizar cualquier molestia para que este estudio sea más llevadero.¿Qué es la mastografía y cómo se realiza?
 La mastografía es un estudio de imagen que utiliza rayos X para examinar el tejido mamario en busca de anomalías. Es una herramienta clave para la detección temprana del cáncer de mama.
La mastografía es un estudio de imagen que utiliza rayos X para examinar el tejido mamario en busca de anomalías. Es una herramienta clave para la detección temprana del cáncer de mama.El procedimiento consiste en colocar cada seno sobre una plataforma y comprimirlo con una placa transparente. Esta compresión permite obtener imágenes claras y detalladas, esenciales para un diagnóstico preciso. Aunque el proceso puede ser incómodo, suele durar solo unos minutos.
El equipo médico guía a la paciente durante todo el procedimiento, asegurándose de que las posiciones sean adecuadas para obtener las mejores imágenes.
Factores que pueden influir en el nivel de incomodidad o dolor
El nivel de incomodidad o dolor durante la mastografía puede variar según diferentes factores. La sensibilidad mamaria es uno de los más importantes. Muchas mujeres experimentan mayor sensibilidad antes o durante su ciclo menstrual, lo que puede intensificar la molestia.
El tamaño de los senos también puede influir. Mujeres con senos más pequeños pueden sentir una mayor presión durante la compresión. Además, el estado emocional y el nivel de ansiedad previo al examen pueden aumentar la percepción del dolor.
El tipo de equipo utilizado también juega un papel. Las máquinas más modernas están diseñadas para ser menos invasivas y más cómodas.
¿Qué esperar durante la mastografía y cómo minimizar cualquier molestia?
Durante la mastografía, es normal sentir presión en los senos debido a la compresión necesaria para obtener imágenes claras. Aunque puede resultar incómodo, el proceso es rápido y no debería causar un dolor intenso.
Para minimizar la molestia, se recomienda programar el examen en los días posteriores al periodo menstrual, cuando los senos están menos sensibles. Usar ropa cómoda y evitar el uso de desodorantes o lociones también puede mejorar la experiencia.
Hablar con el técnico antes del procedimiento es clave. Comunicar cualquier preocupación o nivel de sensibilidad permite ajustar la presión y hacer el proceso más llevadero.
Comparación entre el dolor de la mastografía y otras pruebas médicas
El dolor asociado con la mastografía suele ser menor en comparación con otras pruebas médicas. Por ejemplo, procedimientos como las biopsias o endoscopías tienden a ser más invasivos y requieren un mayor nivel de tolerancia al dolor.
La incomodidad de la mastografía es breve y, en la mayoría de los casos, desaparece inmediatamente después del examen. Además, los beneficios del estudio superan ampliamente cualquier molestia temporal.
Para muchas mujeres, la experiencia se asemeja más a una incomodidad pasajera que a un dolor significativo. Esto hace que el procedimiento sea accesible para la mayoría de las pacientes.
Consejos para estar más cómoda durante el examen
Existen varias estrategias para hacer que la mastografía sea más cómoda. Una de ellas es elegir un horario adecuado para el examen, preferiblemente cuando los senos estén menos sensibles.
Otra recomendación es usar un sujetador cómodo que proporcione soporte después del estudio, especialmente si se experimenta algo de sensibilidad. Respirar profundamente y relajarse durante el procedimiento también puede ayudar a reducir la tensión y minimizar la incomodidad.
Hablar con el técnico sobre cualquier temor es importante. Ellos pueden ajustar la posición o la presión para adaptarse a las necesidades individuales de la paciente.
Respuestas a los mitos comunes sobre el dolor de la mastografía
Existen muchos mitos en torno al dolor de la mastografía. Uno de los más comunes es que “es extremadamente dolorosa”. Sin embargo, la mayoría de las mujeres describe la experiencia como incómoda, no dolorosa.
Otro mito es que “la compresión puede dañar el tejido mamario”. Esto es falso. La compresión es segura y está diseñada para obtener imágenes claras sin causar daño alguno.
Finalmente, algunas mujeres creen que “no deberían hacerse el examen si les causa dolor”. Esto puede llevar a retrasos en la detección temprana de enfermedades, lo que podría tener consecuencias graves.
La importancia de realizarse la mastografía a pesar de las molestias menores
Aunque la mastografía puede causar algo de incomodidad, su importancia supera cualquier molestia temporal. Este examen es fundamental para detectar el cáncer de mama en etapas tempranas, cuando las opciones de tratamiento son más efectivas.
Postergar o evitar el examen por temor al dolor puede poner en riesgo la salud. Al entender qué esperar y cómo prepararse, las mujeres pueden abordar el procedimiento con mayor confianza y tranquilidad.
La mastografía salva vidas. Realizarse este estudio de forma regular es una inversión en la salud y el bienestar a largo plazo.
-
¿Cuáles son los valores normales en un examen general de orina?
SRC:SelfWritten
 El examen general de orina es una de las pruebas de laboratorio más utilizadas para evaluar la salud general. Permite detectar signos tempranos de diversas condiciones médicas y proporciona información clave sobre el funcionamiento de los riñones y el sistema urinario. En este blog, vamos a explorar los valores normales en un examen general de orina, qué parámetros se analizan y cómo interpretarlos correctamente.
El examen general de orina es una de las pruebas de laboratorio más utilizadas para evaluar la salud general. Permite detectar signos tempranos de diversas condiciones médicas y proporciona información clave sobre el funcionamiento de los riñones y el sistema urinario. En este blog, vamos a explorar los valores normales en un examen general de orina, qué parámetros se analizan y cómo interpretarlos correctamente.¿Qué mide un examen general de orina?
El examen general de orina analiza varios aspectos de la orina para detectar posibles alteraciones que puedan indicar problemas de salud. Este análisis incluye tres componentes principales: el análisis físico, el análisis químico y el análisis microscópico. Cada uno de estos componentes ofrece información valiosa sobre diferentes funciones del cuerpo.
- Análisis físico: Evalúa características visibles de la orina, como su color, claridad y densidad.
- Análisis químico: Mide sustancias específicas en la orina, como el pH, proteínas, glucosa y cetonas.
- Análisis microscópico: Se examina el sedimento urinario en busca de glóbulos rojos, glóbulos blancos, bacterias y cristales.
Valores normales del análisis físico
El análisis físico se enfoca en evaluar la apariencia general de la orina. Los parámetros más importantes en esta categoría son:
- Color: La orina debe tener un color amarillo claro o dorado. Un color muy oscuro puede ser indicativo de deshidratación, mientras que una orina incolora puede señalar una alta ingesta de líquidos.
- Claridad: La orina debe ser clara. La presencia de turbidez puede ser señal de infecciones urinarias o de la presencia de cristales o sedimentos.
- Densidad: La densidad de la orina mide la concentración de solutos como sales y desechos. Los valores normales varían entre 1.005 y 1.030. Una densidad más alta puede indicar deshidratación, mientras que una densidad baja podría sugerir un problema renal.
Valores normales del análisis químico
El análisis químico mide sustancias específicas que se encuentran en la orina. A continuación, los valores normales para los componentes más importantes:
- pH: El pH de la orina puede variar entre 4.5 y 8. Un pH ácido (más cercano a 4.5) puede ser consecuencia de una dieta rica en proteínas, mientras que un pH alcalino (más cercano a 8) puede estar relacionado con el consumo de vegetales o ciertos trastornos urinarios.
- Proteínas: En condiciones normales, no debería haber proteínas en la orina. La presencia de proteínas, conocida como proteinuria, puede ser un signo de enfermedad renal o problemas en el tracto urinario.
- Glucosa: La orina no debe contener glucosa en condiciones normales. La presencia de glucosa puede ser un indicio de diabetes o de un trastorno en el metabolismo de los carbohidratos.
- Cetonas: Las cetonas en la orina son un subproducto de la descomposición de las grasas. No deben estar presentes en la orina, a menos que se esté en un estado de ayuno prolongado, dieta cetogénica o diabetes descontrolada.
Valores normales del análisis microscópico
El análisis microscópico se realiza para examinar el sedimento urinario y detectar elementos que no se pueden ver a simple vista. Los parámetros normales son los siguientes:
- Glóbulos rojos: En un examen normal, no deberían encontrarse glóbulos rojos en la orina. La presencia de sangre en la orina, conocida como hematuria, puede ser signo de infecciones, cálculos renales o problemas en los riñones.
- Glóbulos blancos: Los glóbulos blancos en la orina son indicadores de una posible infección urinaria. Un número bajo de glóbulos blancos es normal, pero cantidades elevadas pueden indicar un proceso inflamatorio.
- Cristales: Los cristales en la orina pueden formarse cuando ciertos compuestos se cristalizan. Aunque algunos tipos de cristales son normales, como los de ácido úrico en orina ácida, la presencia de cristales en exceso puede ser indicativa de cálculos renales.
Factores que pueden influir en los valores normales
Es importante tener en cuenta que varios factores pueden alterar los valores normales en un examen general de orina. Entre ellos se incluyen:
- Dieta: La alimentación puede influir en el pH de la orina. Una dieta rica en proteínas animales tiende a acidificar la orina, mientras que una dieta vegetariana puede hacerla más alcalina.
- Medicamentos: Algunos medicamentos pueden afectar los resultados del examen, especialmente los que alteran la función renal o afectan el equilibrio de los electrolitos.
- Actividad física: El ejercicio intenso puede hacer que las proteínas se liberen en la orina temporalmente. Esto no necesariamente indica un problema, pero debe ser evaluado por un médico.
- Hidratación: El nivel de hidratación influye en la concentración de la orina. La deshidratación puede aumentar la densidad y la concentración de ciertos componentes, como las sales y las proteínas.
Conclusión
El examen general de orina es una herramienta vital para evaluar la salud general y detectar posibles problemas de manera temprana. Conocer los valores normales de este examen es esencial para interpretar adecuadamente los resultados y, en caso de anomalías, consultar a un médico. Los valores normales para los parámetros físicos, químicos y microscópicos de la orina nos ayudan a entender cómo funcionan nuestros riñones y nuestro tracto urinario, y nos alertan sobre posibles condiciones de salud que requieren atención.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.