-
¿Es normal sentir dolor durante el papanicolaou?
 El papanicolaou es una prueba médica fundamental en la prevención del cáncer cervicouterino. Consiste en la recolección de células del cuello uterino para su análisis citológico, con el objetivo de identificar posibles alteraciones celulares. Aunque se trata de un procedimiento simple y de corta duración, muchas mujeres expresan inquietudes sobre el nivel de molestia o dolor que podrían experimentar durante su realización.
El papanicolaou es una prueba médica fundamental en la prevención del cáncer cervicouterino. Consiste en la recolección de células del cuello uterino para su análisis citológico, con el objetivo de identificar posibles alteraciones celulares. Aunque se trata de un procedimiento simple y de corta duración, muchas mujeres expresan inquietudes sobre el nivel de molestia o dolor que podrían experimentar durante su realización.Sensaciones comunes durante la prueba de papanicolaou
Durante el procedimiento, el profesional de la salud introduce un espéculo en la vagina para visualizar el cuello uterino. Posteriormente, se utiliza un cepillo o espátula para recolectar una muestra de células. Esta manipulación puede generar una leve molestia, principalmente por la presión ejercida en las paredes vaginales o por la sensibilidad de la zona.
La mayoría de las pacientes describen el estudio como incómodo, pero no doloroso. No obstante, algunas mujeres pueden experimentar sensaciones breves de cólico similares a los del ciclo menstrual, especialmente si existe tensión muscular, ansiedad o hipersensibilidad en la región pélvica.
Causas de dolor durante el papanicolaou
Aunque el examen de papanicolaou no debería causar dolor intenso, existen factores individuales que pueden influir en la experiencia. Las infecciones vaginales, la resequedad asociada a la menopausia o la presencia de alteraciones anatómicas pueden hacer que el procedimiento resulte más molesto de lo habitual.
En mujeres con antecedentes de trauma ginecológico, vaginismo o trastornos del suelo pélvico, es común que se requiera una atención más cuidadosa y empática para evitar el dolor. En estos casos, es importante que la paciente comunique al personal médico cualquier incomodidad, para adaptar el procedimiento a sus necesidades.
Cómo reducir las molestias del examen citológico
Una preparación adecuada puede ayudar a minimizar las molestias durante el papanicolaou. Se recomienda programar la prueba fuera del periodo menstrual, evitar relaciones sexuales, duchas vaginales o el uso de óvulos por al menos 48 horas antes del estudio.
También es fundamental acudir a una consulta con un profesional capacitado, que realice el procedimiento con delicadeza, utilice instrumentos esterilizados del tamaño adecuado y mantenga una comunicación clara durante todo el proceso. Respirar de manera profunda y relajar los músculos del abdomen y la pelvis también puede disminuir la tensión y hacer la experiencia más llevadera.
Atender el malestar posterior al papanicolaou
En algunos casos, tras el papanicolaou, puede presentarse un leve sangrado o manchado, sobre todo si hay inflamación o sensibilidad en el cuello uterino. Esta situación suele ser transitoria y no representa un riesgo. Sin embargo, si el dolor persiste o aparece sangrado abundante, es importante acudir a revisión médica para descartar complicaciones.
El papanicolaou es una herramienta indispensable para el cuidado de la salud femenina. No dejes pasar tus revisiones ginecológicas. Acude a tu consulta y realiza tu prueba de laboratorio en un centro confiable. La prevención salva vidas.
-
¿Cuándo se considera anormal una mastografía?
La mastografía es un estudio radiológico que permite identificar alteraciones en el tejido mamario, incluso en etapas muy tempranas. Su utilidad radica en la capacidad de detectar cambios que no son evidentes durante la exploración física, lo que convierte a esta prueba en una herramienta clave para el diagnóstico oportuno del cáncer de mama. Una de las principales preocupaciones de las pacientes es saber cuándo una mastografía se considera anormal y qué implicaciones puede tener.
Interpretación de resultados y criterios de anormalidad
Una mastografía se considera anormal cuando se identifican hallazgos que no corresponden a la estructura típica del tejido mamario y que requieren una evaluación adicional. Estos hallazgos pueden incluir masas, microcalcificaciones, asimetrías nuevas o distorsiones en la arquitectura del tejido. Su presencia no implica necesariamente una patología maligna, pero sí exige un seguimiento clínico o estudios complementarios para descartar enfermedades.
Los informes de mastografía se clasifican mediante el sistema BI-RADS (Breast Imaging Reporting and Data System), una herramienta estandarizada que ayuda a categorizar el riesgo asociado a los hallazgos:
- BI-RADS 0: Estudio incompleto. Se requiere imagen adicional o comparación con estudios anteriores.
- BI-RADS 4: Hallazgos sospechosos. Existe entre un 2 % y un 95 % de probabilidad de malignidad, por lo que se recomienda una biopsia.
- BI-RADS 5: Alta sospecha de cáncer. La probabilidad de malignidad supera el 95 %, lo que implica la necesidad de intervención inmediata.
Estas categorías indican una mastografía anormal cuando los resultados se ubican en un BI-RADS 4 o 5. Un BI-RADS 3, aunque indica hallazgos probablemente benignos, también implica vigilancia a corto plazo.
 Tipos de hallazgos que pueden indicar una mastografía anormal
Tipos de hallazgos que pueden indicar una mastografía anormalEntre los hallazgos más frecuentes que pueden considerarse anormales se encuentran:
- Microcalcificaciones agrupadas: Su patrón y morfología pueden sugerir cambios precancerosos o carcinoma ductal in situ.
- Masas con bordes irregulares o espiculados: Tienen mayor probabilidad de ser malignas en comparación con nódulos bien delimitados.
- Distorsión arquitectónica: Cambios en la disposición normal del tejido que pueden ser sutiles y representar lesiones ocultas.
- Asimetrías nuevas o en evolución: Diferencias en la densidad entre ambas mamas que antes no estaban presentes.
El contexto clínico de la paciente, sus antecedentes personales, edad y densidad mamaria son elementos esenciales que influyen en la interpretación final del estudio.
Recomendaciones ante una mastografía anormal
Si el resultado de la mastografía indica una alteración sospechosa, el médico tratante puede sugerir estudios complementarios como un ultrasonido mamario, una resonancia magnética o una biopsia. La finalidad es obtener mayor información sobre la naturaleza del hallazgo y establecer un diagnóstico certero.
El seguimiento oportuno ante una mastografía anormal es fundamental. No todas las anomalías indican cáncer, pero deben ser estudiadas cuidadosamente para descartar riesgos.
Cuidar la salud mamaria es una responsabilidad continua. Acude a tus controles periódicos, mantente atenta a los cambios en tu cuerpo y complementa tu atención médica con una prueba de laboratorio que te brinde información valiosa sobre tu estado general de salud.
-
¿Cómo me preparo para una mastografía?
La mastografía es un estudio de imagen fundamental para la detección temprana de lesiones mamarias, como el cáncer de mama. Para garantizar resultados precisos y reducir al mínimo cualquier molestia, es importante conocer las recomendaciones previas que ayudan a preparar adecuadamente el cuerpo antes de este procedimiento. Seguir ciertas indicaciones puede optimizar la calidad de las imágenes y facilitar la interpretación médica.
Indicaciones previas al estudio de mastografía
Antes de someterse a una mastografía, se recomienda no aplicar productos como desodorantes, talcos, cremas, perfumes o lociones sobre las axilas o el área mamaria. Estos productos pueden contener partículas que se observan como manchas blancas en la imagen radiológica, interfiriendo con una adecuada visualización del tejido mamario y generando posibles confusiones diagnósticas.
También se sugiere vestir ropa cómoda de dos piezas, ya que durante el estudio será necesario retirarse únicamente la parte superior del cuerpo. Esto permite mayor comodidad y rapidez en el proceso de exploración.
Momento ideal del ciclo menstrual para realizar la mastografía
En mujeres premenopáusicas, el momento del ciclo menstrual en el que se realiza la mastografía puede influir en la tolerancia al procedimiento. Generalmente, los senos están menos sensibles durante la primera semana posterior al inicio de la menstruación. Programar el estudio en esta fase puede reducir las molestias durante la compresión mamaria.
En caso de tener sensibilidad mamaria persistente, es importante mencionarlo al personal técnico, quien puede ajustar la técnica o indicarte cómo colaborar durante el posicionamiento para hacer la experiencia más tolerable.
Información médica relevante para el técnico radiólogo
Es fundamental informar al técnico que realizará la mastografía si tienes antecedentes personales de cirugías mamarias, implantes, biopsias previas, hallazgos clínicos recientes o antecedentes familiares de cáncer de mama. Estos datos orientan sobre el enfoque diagnóstico y permiten ajustar el protocolo de imagen para obtener vistas específicas.
En caso de que ya te hayas realizado estudios anteriores, es recomendable llevar los resultados o imágenes previas. La comparación entre estudios actuales y anteriores permite detectar cambios sutiles y valorar la evolución de lesiones previamente identificadas.
Expectativas durante el procedimiento
 Durante la mastografía, cada mama se colocará entre dos placas del mamógrafo que aplican una compresión breve y controlada. Esta compresión es necesaria para reducir la dosis de radiación, inmovilizar el tejido y obtener una imagen clara. Aunque puede resultar incómoda, suele durar solo unos segundos por cada proyección.
Durante la mastografía, cada mama se colocará entre dos placas del mamógrafo que aplican una compresión breve y controlada. Esta compresión es necesaria para reducir la dosis de radiación, inmovilizar el tejido y obtener una imagen clara. Aunque puede resultar incómoda, suele durar solo unos segundos por cada proyección.El estudio completo suele tomar entre 15 y 20 minutos. La interpretación médica no es inmediata, ya que las imágenes deben ser analizadas por un especialista en radiología, quien emitirá un informe con los hallazgos correspondientes.
La mastografía es una herramienta clave para cuidar la salud mamaria. Prepararte adecuadamente para este estudio no solo mejora los resultados, sino que contribuye a una experiencia más segura y eficiente. Programa tus chequeos a tiempo y complementa tu atención médica con una prueba de laboratorio que te permita conocer de forma integral el estado de tu salud.
-
Telemedicina: atención remota e inmediata
Un dolor de garganta inesperado, una molestia estomacal leve o simplemente la necesidad de aclarar una duda médica sin tener que recorrer la ciudad. Hoy, estos escenarios encuentran solución con un solo clic gracias a la telemedicina, una alternativa que ofrece atención inmediata, sin filas ni traslados, desde la comodidad del hogar.
 Este modelo de atención ha ganado terreno por su capacidad de brindar respuestas ágiles a problemas de salud cotidianos, pero también por su efectividad en el seguimiento de enfermedades crónicas, la prevención y la salud mental. Lo que antes requería una visita física al consultorio, ahora puede resolverse mediante una consulta médica en línea.
Este modelo de atención ha ganado terreno por su capacidad de brindar respuestas ágiles a problemas de salud cotidianos, pero también por su efectividad en el seguimiento de enfermedades crónicas, la prevención y la salud mental. Lo que antes requería una visita física al consultorio, ahora puede resolverse mediante una consulta médica en línea.Telemedicina: una forma inteligente de cuidar tu salud
La telemedicina combina tecnología con atención médica profesional para permitir que pacientes y especialistas se conecten a través de videollamadas, plataformas digitales o aplicaciones móviles. Este tipo de medicina a distancia es especialmente útil en contextos donde el tiempo, la distancia o las condiciones de movilidad dificultan acudir a un centro médico.
Además, muchos servicios de salud digital permiten gestionar citas, consultar resultados de laboratorio y recibir recetas electrónicas de forma segura. Estas herramientas favorecen un seguimiento constante y organizado de la salud, mejorando la experiencia del paciente y fortaleciendo la comunicación con el equipo médico.
Consulta médica en línea: rápida, accesible y segura
Una consulta médica en línea no solo resuelve problemas de salud de forma rápida, también evita la saturación de clínicas y hospitales al canalizar casos que no requieren atención presencial. Esto permite priorizar emergencias reales y optimizar los recursos del sistema de salud.
Además, los pacientes pueden acceder a médicos generales, pediatras, psicólogos o nutriólogos sin importar su ubicación. Solo se necesita una conexión estable a internet para recibir una evaluación personalizada, que en muchos casos incluye seguimiento y recomendaciones detalladas.
Atención médica remota para más calidad de vida
La atención médica remota ha demostrado ser una aliada estratégica para quienes padecen enfermedades crónicas como hipertensión, asma o diabetes. A través de controles periódicos en línea, el médico puede ajustar tratamientos, monitorear síntomas y prevenir complicaciones, sin que el paciente tenga que salir de su entorno habitual.
También ha cobrado relevancia en el área de salud mental, ofreciendo un espacio cómodo y confidencial para que las personas inicien o continúen procesos terapéuticos con especialistas certificados.
La salud digital llegó para quedarse
El avance de la tecnología ha hecho posible que la telemedicina se integre de forma natural en la vida diaria. Hoy es posible cuidar la salud desde cualquier lugar, con profesionales capacitados y sistemas seguros que garantizan la confidencialidad de la información.
Al elegir la atención médica remota, no solo se obtiene comodidad, sino también acceso inmediato a soluciones reales para mejorar la calidad de vida. La salud ya no espera; ahora, está al alcance de un clic.
-
Desfibriladores y su impacto en la supervivencia: estadísticas clave que debes conocer
 Cuando hablamos de intervenciones en emergencias cardiovasculares, los desfibriladores se han convertido en herramientas imprescindibles. Estos dispositivos de desfibrilación permiten restaurar el ritmo cardíaco normal mediante descargas eléctricas, aumentando significativamente las probabilidades de que una persona recupere la conciencia tras un paro cardíaco súbito. A continuación, te presentamos las estadísticas más relevantes sobre el uso de desfibriladores, su efecto en la supervivencia y cómo estos equipos salvan vidas cada día.
Cuando hablamos de intervenciones en emergencias cardiovasculares, los desfibriladores se han convertido en herramientas imprescindibles. Estos dispositivos de desfibrilación permiten restaurar el ritmo cardíaco normal mediante descargas eléctricas, aumentando significativamente las probabilidades de que una persona recupere la conciencia tras un paro cardíaco súbito. A continuación, te presentamos las estadísticas más relevantes sobre el uso de desfibriladores, su efecto en la supervivencia y cómo estos equipos salvan vidas cada día.Tasa de supervivencia según el tiempo de desfibrilación
Una de las cifras más contundentes proviene de estudios que analizan el intervalo entre el colapso cardíaco y la aplicación del choque eléctrico. Se ha determinado que:
- Si el desfibrilador externo automático está disponible y se usa en los primeros 3 a 5 minutos, la tasa de supervivencia puede superar el 50 % en casos de fibrilación ventricular.
- Por cada minuto que pasa sin que se administre la descarga, la probabilidad de supervivencia disminuye aproximadamente un 10 %.
- Después de los 10 minutos, las posibilidades de recuperación se reducen a menos del 10 % si no se practica RCP efectiva mientras tanto.
Estos datos demuestran que disponer de un desfibrilador accesible y entregarlo a un usuario entrenado en el menor tiempo posible es vital para lograr desenlaces exitosos.
Impacto de los desfibriladores en espacios públicos vs. entornos privados
Las estadísticas también señalan diferencias según el lugar donde ocurre el paro cardíaco:
- En lugares públicos (aeropuertos, centros comerciales, estadios), la supervivencia cuando se utiliza un DEA antes de la llegada de una ambulancia puede alcanzar hasta un 70 %, debido a la presencia de equipos y personal capacitado.
- En el hogar, donde rara vez hay un desfibrilador de acceso inmediato, la tasa de supervivencia ronda el 5 % al 10 %, a pesar de que la mayoría de paros cardíacos ocurren en este escenario.
- En empresas y oficinas, implementar programas de colocación de desfibriladores y capacitación del personal ha mostrado elevar la supervivencia de alrededor del 15 % al 45 %, según informes de salud ocupacional.
Estos contrastes subrayan la importancia de extender la instalación de equipos de desfibrilación y formar a la comunidad en todos los entornos.
Estadísticas mundiales de disponibilidad de desfibriladores
El acceso a desfibriladores varía de un país a otro, reflejando diferencias en políticas de salud pública:
- En Estados Unidos, existen más de 350 000 DEA disponibles en espacios públicos, con un promedio de uno cada 50 personas en ciudades grandes.
- En Reino Unido, el programa de «Desfibriladores en cada esquina» ha logrado crecer de 5 000 a más de 35 000 aparatos en pocos años, aumentando las posibilidades de supervivencia en la vía pública.
- En España, se estima que hay cerca de 25 000 desfibriladores registrados en centros deportivos, ayuntamientos y estaciones de servicio, aunque se considera que aún es insuficiente para cubrir todas las zonas de riesgo.
El crecimiento de estas cifras demuestra una tendencia positiva hacia la democratización del acceso a desfibriladores, pero al mismo tiempo revela la necesidad de continuar impulsando iniciativas de salud comunitaria.
Casos de éxito: cómo los desfibriladores han salvado vidas
Detrás de los números, hay historias concretas que evidencian el poder de un dispositivo de desfibrilación bien ubicado:
- En un centro comercial de Madrid, un visitante sufrió un paro cardíaco y fue reanimado exitosamente gracias a un DEA ubicado junto a la entrada principal. El tiempo transcurrido desde el colapso hasta la primera descarga fue de apenas 2 minutos, y el paciente salió caminando del hospital al día siguiente.
- Durante un partido de fútbol amateur, un jugador colapsó en el campo; sus compañeros aplicaron inmediatamente el desfibrilador semiautomático del recinto deportivo y, tras una sola descarga, el ritmo cardíaco se restableció, lo que permitió su estabilización antes del traslado al hospital.
- En una oficina corporativa, el equipo de seguridad atendió a un empleado cuyo corazón estaba en fibrilación ventricular. Gracias al entrenamiento anual en RCP y desfibrilación, aplicaron correctamente el DEA y lograron mantenerlo con vida hasta que llegó la ambulancia.
Estos ejemplos reales refuerzan cómo la combinación de buen equipamiento y formación puede cambiar el resultado de un paro cardíaco.
Factores que influyen en la eficacia de la desfibrilación
Varios elementos determinan el éxito de la intervención con desfibriladores:
- Rapidez de acceso: Disponer de un mapa de localización de equipos y señalización clara reduce el tiempo de búsqueda.
- Calidad de la RCP: Mantener compresiones efectivas al 100–120 por minuto, con una profundidad adecuada, mejora la perfusión cerebral antes y después del choque.
- Mantenimiento del equipo: Revisiones regulares de baterías, electrodos y autodiagnósticos aseguran que los dispositivos funcionen correctamente.
- Formación continua: Participar en cursos actualizados de RCP y manejo de desfibriladores refuerza las habilidades de primeros respondedores.
- Ambiente colaborativo: Un protocolo interno que incluya roles definidos (quién va por el desfibrilador, quién hace RCP, quién alerta a emergencias) aumenta la coordinación.
Con estos factores optimizados, la probabilidad de un desenlace favorable crece notablemente.
Desfibriladores portátiles y programas de cardioprotección
La tendencia global se enfoca en programas integrales de cardioprotección, que combinan:
- Mapeo de desfibriladores: Herramientas digitales que localizan en tiempo real el DEA más cercano y facilitan su acceso.
- Registro comunitario: Aplicaciones móviles donde ciudadanos y empresas suben la ubicación de sus equipos, ampliando la red de puntos de apoyo.
- Concursos y subvenciones: Incentivos gubernamentales para que organizaciones adquieran desfibriladores y capaciten a su personal.
Estas iniciativas fomentan una cultura de prevención y refuerzan la idea de que cada parada cardíaca puede tener un final distinto si hay un desfibrilador cerca y alguien dispuesto a usarlo.
Perspectivas futuras en el uso de desfibriladores
Los avances tecnológicos y las políticas de salud apuntan a un panorama cada vez más optimista:
- Inteligencia artificial en DEA que ajusta la energía de la descarga según la impedancia del paciente.
- Conectividad 24/7 que notifica automáticamente a servicios de emergencia y responsables de mantenimiento.
- Miniaturización de los equipos, facilitando su portabilidad en vehículos, mochilas de rescate y drones.
- Implantables que actúan sin intervención externa al detectar arritmias mortales.
Con estas innovaciones, el impacto de los desfibriladores en la supervivencia seguirá creciendo, y cada vez más personas podrán beneficiarse de intervenciones rápidas y precisas.
Conocer estas estadísticas y experiencias de éxito te ayuda a valorar la importancia de contar con desfibriladores en tu entorno. Al combinar acceso inmediato, mantenimiento riguroso y entrenamiento adecuado, se multiplican las posibilidades de que un paro cardíaco deje de ser un evento fatal y se convierta en una oportunidad de vida recuperada.
-
¿Qué diferencia hay entre un examen general de orina y un urocultivo?
El examen general de orina y el urocultivo son estudios complementarios que se utilizan con frecuencia en la evaluación de pacientes con sospecha de infección urinaria o alteraciones del tracto urinario. Aunque ambos se realizan a partir de una muestra de orina, cumplen funciones diagnósticas distintas y ofrecen información específica que permite al médico tomar decisiones clínicas más precisas.
Finalidad del examen general de orina
El examen general de orina, también conocido como EGO, es un estudio de primera línea que permite evaluar parámetros físicos, químicos y microscópicos de la orina. A través de esta prueba, es posible detectar la presencia de leucocitos, nitritos, proteínas, sangre, glucosa, cristales o bacterias, entre otros elementos.
El EGO se utiliza para identificar signos indirectos de infecciones, daño renal, trastornos metabólicos o inflamación en el sistema urinario. Es una herramienta de tamizaje que orienta al médico hacia la posible presencia de una enfermedad, pero no especifica qué microorganismo está involucrado en caso de infección.
Propósito del urocultivo
El urocultivo, en cambio, es un estudio microbiológico diseñado para detectar y aislar bacterias presentes en la orina. Este análisis permite identificar el agente causal de una infección urinaria y determinar a qué antibióticos es sensible o resistente. Por esta razón, el urocultivo es considerado el estándar de oro para confirmar infecciones del tracto urinario y guiar el tratamiento antimicrobiano más adecuado.
El proceso implica incubar la muestra en medios de cultivo especiales para favorecer el crecimiento bacteriano. Los resultados suelen estar disponibles en un lapso de 48 a 72 horas, e incluyen el nombre del microorganismo y un antibiograma con las opciones terapéuticas recomendadas.
Cuándo se solicita cada estudio
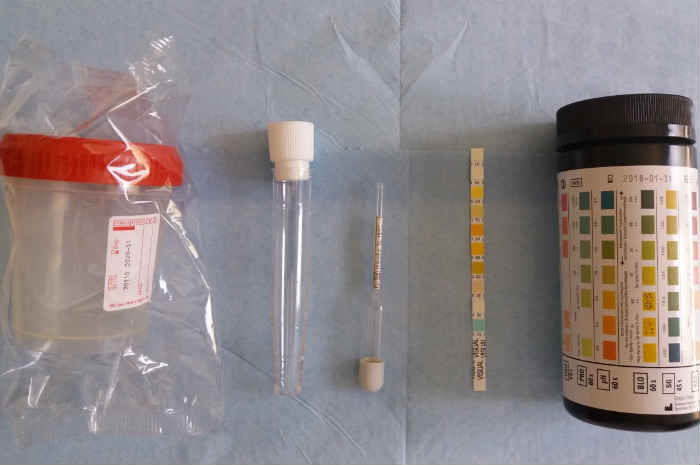 El médico puede indicar un examen general de orina ante síntomas como ardor al orinar, fiebre, malestar en la región lumbar o cambios en el color o olor de la orina. Si el EGO muestra leucocitos, nitritos o bacterias, es posible que se solicite un urocultivo para confirmar la infección y seleccionar el antibiótico más eficaz.
El médico puede indicar un examen general de orina ante síntomas como ardor al orinar, fiebre, malestar en la región lumbar o cambios en el color o olor de la orina. Si el EGO muestra leucocitos, nitritos o bacterias, es posible que se solicite un urocultivo para confirmar la infección y seleccionar el antibiótico más eficaz.En casos de infecciones recurrentes, tratamientos fallidos o pacientes con factores de riesgo como diabetes o inmunosupresión, el urocultivo es fundamental para asegurar un abordaje terapéutico adecuado.
Interpretación complementaria de ambos estudios
El EGO y el urocultivo no se excluyen mutuamente, sino que aportan información complementaria. Mientras el examen general de orina permite una evaluación rápida y orientativa, el urocultivo ofrece una confirmación microbiológica precisa. Ambos estudios son esenciales en la práctica médica para diagnosticar y tratar eficazmente las infecciones urinarias y otras patologías del sistema urinario.
Proteger tu salud renal y urinaria comienza con estudios sencillos pero fundamentales. Si presentas molestias al orinar o síntomas persistentes, acude a tu médico y realiza un examen general de orina y, si es necesario, un urocultivo en un laboratorio confiable.
-
Vida activa tras tu prótesis de rodilla: consejos claves
Recuperar la libertad de moverte sin limitaciones puede sentirse como estrenar una nueva etapa. Cuando tu cuerpo ha superado el dolor crónico gracias a un reemplazo de rodilla, cada paso representa un logro. Para aprovechar al máximo tu recuperación y disfrutar de una vida activa tras tu prótesis de rodilla, es esencial combinar hábitos saludables, ejercicios adecuados y cuidados específicos.
Beneficios de la prótesis de rodilla en tu día a día
 La prótesis de rodilla no solo elimina el dolor articular, sino que devuelve estabilidad y confianza al caminar. Esta articulación artificial de rodilla permite retomar actividades cotidianas —subir escaleras sin dificultad, pasear largas distancias o simplemente disfrutar de hobbies activos— con menor riesgo de rigidez. Además, el diseño moderno de los implantes ofrece una respuesta más natural al movimiento, reduciendo el desgaste y prolongando la durabilidad del implante de rodilla.
La prótesis de rodilla no solo elimina el dolor articular, sino que devuelve estabilidad y confianza al caminar. Esta articulación artificial de rodilla permite retomar actividades cotidianas —subir escaleras sin dificultad, pasear largas distancias o simplemente disfrutar de hobbies activos— con menor riesgo de rigidez. Además, el diseño moderno de los implantes ofrece una respuesta más natural al movimiento, reduciendo el desgaste y prolongando la durabilidad del implante de rodilla.Programa de ejercicios progresivos
Una vez superada la fase inicial de la cirugía de rodilla con prótesis, es clave seguir un plan de rehabilitación que combine movilidad y fortalecimiento:
- Movilidad asistida: En las primeras semanas, realiza flexión y extensión suave de la rodilla, siempre dentro del rango que tu fisioterapeuta apruebe.
- Fortalecimiento gradual: Incorpora ejercicios de cuádriceps en isometría y sentadillas parciales contra la pared. Estos movimientos estabilizan el implante y mejoran el control muscular.
- Actividades de bajo impacto: Caminar en cinta a baja velocidad o nadar te ayudará a aumentar la resistencia sin forzar la articulación.
Adaptaciones en tu entorno
Para proteger tu prótesis de rodilla durante la recuperación, ajusta tu hogar y rutina:
- Coloca alfombras antideslizantes y retira obstáculos en zonas de paso.
- Usa calzado de suela firme y evita tacones altos o chanclas inestables.
- Añade barras de apoyo en baño y pasillo para reducir el riesgo de caídas.
Nutrición y descanso: aliados silenciosos
Una dieta equilibrada, rica en proteínas magras, frutas y verduras, favorece la reparación de tejidos y la integración del implante de rodilla a la estructura ósea. Minerales como el calcio y la vitamina D fortalecen tus huesos, mientras que los ácidos grasos omega-3 combaten la inflamación. No subestimes el poder del descanso: un sueño reparador contribuye a la regeneración celular y al control del dolor postoperatorio.
Señales de alerta y seguimiento médico
Aunque la mayoría de pacientes experimenta una mejoría significativa, es importante mantener revisiones periódicas con tu cirujano. Ante síntomas como hinchazón exagerada, dolor agudo que no cede con la medicación o enrojecimiento alrededor de la incisión, contacta de inmediato a tu equipo de salud. Una detección temprana de complicaciones protege tu prótesis y tu bienestar.
Disfruta de actividades recreativas
Cuando tu recuperación avance, explora ejercicios que fortalezcan tu articulación artificial de rodilla sin someterla a cargas extremas:
- Ciclismo estático: mejora la movilidad sin impacto.
- Yoga o pilates adaptados: trabajan la flexibilidad y el equilibrio.
- Caminatas en terrenos suaves: refuerzan la resistencia cardiovascular.
Con disciplina y paciencia, tu vida activa tras tu prótesis de rodilla será más plena. Combina los consejos de este artículo con la guía de tu equipo médico y fisioterapeuta, y date permiso para redescubrir cada paso como un triunfo hacia una movilidad sin dolor.
-
Rehabilitación ósea con ortopedista especializado CDMX
 Una caída inesperada al bajar del Metro puede dejarte con un esguince o, en el peor de los casos, una fractura que requiere atención profesional. Afortunadamente, un ortopedista en la Ciudad de México especializado en rehabilitación ósea te proporcionará las herramientas necesarias para recuperar la movilidad y la fuerza, garantizando una recuperación sólida y duradera.
Una caída inesperada al bajar del Metro puede dejarte con un esguince o, en el peor de los casos, una fractura que requiere atención profesional. Afortunadamente, un ortopedista en la Ciudad de México especializado en rehabilitación ósea te proporcionará las herramientas necesarias para recuperar la movilidad y la fuerza, garantizando una recuperación sólida y duradera.Plan de rehabilitación con un ortopedista CDMX
El proceso de rehabilitación comienza con una evaluación exhaustiva realizada por tu ortopedista CDMX, quien revisa tu historia clínica, realiza un examen físico detallado y solicita estudios de imagen para determinar el tipo y la gravedad de la lesión. Con base en estos datos, se diseña un plan de tratamiento personalizado que incluye:
- Inmovilización controlada: uso de férulas o yesos durante el periodo inicial para proteger el hueso.
- Movilización temprana: ejercicios suaves y asistidos para evitar rigidez articular.
- Fortalecimiento progresivo: rutinas de resistencia que incrementan la carga de manera gradual.
Este enfoque escalonado, recomendado por tu ortopedista en CDMX, acelera la consolidación ósea y previene atrofia muscular.
Técnicas de fisioterapia y ejercicios específicos
Bajo la supervisión de un ortopedista en la Ciudad de México, la fisioterapia se convierte en el pilar de tu recuperación. Algunas técnicas clave incluyen:
- Movilizaciones pasivas y activas: el fisioterapeuta guía tus extremidades para mantener el rango de movimiento y, poco a poco, te anima a participar activamente.
- Ejercicios isométricos: contraer el músculo sin mover la articulación protege la zona lesionada mientras fortalece la musculatura circundante.
- Entrenamiento de equilibrio: tablas vibratorias y ejercicios de posición unipodal para mejorar la propiocepción y reducir el riesgo de nuevas caídas.
Cada sesión está diseñada para adaptarse a tu progreso, manteniendo un ritmo que respete tus tiempos de curación.
Modalidades avanzadas para potenciar resultados
Las clínicas de vanguardia en CDMX, donde labora tu ortopedista CDMX, incorporan tecnologías como:
- Ultrasonido terapéutico: estimula la regeneración celular y mejora la circulación en la zona afectada.
- Electroestimulación muscular: activa fibras profundas para optimizar el fortalecimiento sin sobrecargar el hueso en formación.
- Terapia con láser de baja intensidad: reduce la inflamación y acelera la reparación tisular.
Estas herramientas complementan los ejercicios convencionales y reducen los tiempos de recuperación.
Consejos de un ortopedista en la Ciudad de México para mantener tus huesos fuertes
- Nutrición adecuada: consume calcio y vitamina D mediante lácteos, pescados grasos y suplementos si es necesario.
- Hidratación constante: el agua favorece el transporte de nutrientes y la salud del cartílago.
- Calentamiento y estiramientos: dedica al menos 10 minutos antes y después de la actividad física.
- Calzado de soporte: zapatillas con buena amortiguación reducen el impacto en huesos y articulaciones.
Incorporar estos hábitos, junto con el seguimiento continuo de tu ortopedista en CDMX, garantiza que tu sistema musculoesquelético se mantenga resistente y preparado para cualquier desafío.
Con este enfoque integral, la rehabilitación ósea se convierte en un viaje seguro y efectivo, permitiéndote recuperar la confianza en cada paso y retomar tus actividades favoritas con la seguridad de estar en manos expertas.
-
¿El ultrasonido obstétrico puede determinar el sexo del bebé?
El ultrasonido obstétrico es una herramienta diagnóstica fundamental en el seguimiento prenatal. Su uso no solo permite evaluar el desarrollo del feto, la posición de la placenta o la cantidad de líquido amniótico, sino que también es útil para determinar el sexo fetal en una etapa específica del embarazo. Esta posibilidad representa uno de los momentos más esperados por muchos padres durante la gestación.
Momento adecuado para identificar el sexo fetal
La determinación del sexo mediante ultrasonido obstétrico generalmente se realiza a partir de la semana 18 de gestación, aunque en algunos casos puede intentarse desde la semana 14 si las condiciones son favorables. Sin embargo, los estudios más precisos para este fin suelen realizarse durante el ultrasonido estructural, entre la semana 18 y 22, cuando los genitales externos del feto ya están bien formados y son más visibles en la imagen ecográfica.
Factores que influyen en la visibilidad del sexo
Aunque el ultrasonido obstétrico en el embarazo es eficaz para identificar el sexo del bebé, existen factores que pueden dificultar esta evaluación. La posición fetal es determinante; si el bebé se encuentra en una postura que impide observar la zona genital, el médico podría no lograr una visualización clara. Asimismo, la cantidad de líquido amniótico y el índice de masa corporal materno pueden afectar la calidad de la imagen.
Otro factor importante es la experiencia del especialista. Un médico capacitado en diagnóstico prenatal por ultrasonido puede interpretar con mayor precisión las estructuras fetales, incluso en condiciones subóptimas. No obstante, cuando no es posible confirmar el sexo en una sesión, se suele sugerir repetir el estudio unas semanas después.
Precisión del ultrasonido obstétrico en la determinación del sexo
Cuando se realiza en el momento adecuado y en condiciones óptimas, el ultrasonido obstétrico puede ofrecer una precisión del 95% o más en la determinación del sexo fetal. Esta confiabilidad se basa en la identificación de estructuras anatómicas específicas, como el pene o el escroto en varones, y los labios mayores y menores en mujeres. No obstante, siempre existe un margen de error, por lo que algunos médicos prefieren informar con prudencia.
Cabe señalar que este dato es complementario y no constituye el propósito principal del estudio. El enfoque del ultrasonido obstétrico debe mantenerse en la evaluación integral del bienestar fetal y el seguimiento del embarazo.
Otras opciones diagnósticas para conocer el sexo
Además del ultrasonido obstétrico, existen otras pruebas que pueden determinar el sexo del bebé con mayor precisión, como el análisis de ADN fetal en sangre materna, que puede realizarse desde la semana 10. Sin embargo, estas pruebas son opcionales y no sustituyen al ultrasonido como herramienta de seguimiento gestacional.
El cuidado prenatal va más allá de conocer el sexo del bebé. Acude a tus controles médicos, realiza tus ultrasonidos obstétricos en el tiempo indicado y complementa tu seguimiento con pruebas de laboratorio para asegurar un embarazo saludable.
-
¿Un electrocardiograma puede detectar un infarto?
 El electrocardiograma es una herramienta diagnóstica de gran utilidad en la medicina clínica, especialmente en el área de la cardiología. Su capacidad para registrar la actividad eléctrica del corazón en tiempo real permite identificar múltiples alteraciones, entre ellas, los signos compatibles con un infarto agudo al miocardio. Esta prueba es una de las primeras en realizarse ante la sospecha de un evento cardíaco, ya que ofrece información inmediata y relevante para el diagnóstico y tratamiento oportuno.
El electrocardiograma es una herramienta diagnóstica de gran utilidad en la medicina clínica, especialmente en el área de la cardiología. Su capacidad para registrar la actividad eléctrica del corazón en tiempo real permite identificar múltiples alteraciones, entre ellas, los signos compatibles con un infarto agudo al miocardio. Esta prueba es una de las primeras en realizarse ante la sospecha de un evento cardíaco, ya que ofrece información inmediata y relevante para el diagnóstico y tratamiento oportuno.Cambios en el electrocardiograma durante un infarto
Cuando ocurre un infarto, el flujo sanguíneo hacia una parte del músculo cardíaco se interrumpe total o parcialmente debido a la obstrucción de una arteria coronaria. Esta falta de oxígeno provoca daño en las células del miocardio, lo cual genera alteraciones específicas en el trazado del electrocardiograma.
Entre los cambios más comunes se encuentra la elevación del segmento ST, que suele indicar un infarto con elevación del ST (IAMCEST), una forma grave de infarto que requiere atención médica urgente. También pueden observarse ondas T invertidas, ondas Q patológicas o alteraciones en la morfología del complejo QRS, según la etapa del infarto y su localización.
Estas manifestaciones eléctricas permiten no solo confirmar la presencia de un infarto, sino también determinar su ubicación en la superficie del corazón, como anterior, inferior, lateral o posterior, y estimar su extensión.
Importancia del electrocardiograma en la fase aguda
En el contexto de urgencia, el electrocardiograma es esencial para tomar decisiones clínicas inmediatas. Un trazo compatible con infarto permite iniciar tratamientos como la reperfusión coronaria, mediante trombólisis o intervención coronaria percutánea, lo que puede salvar tejido cardíaco y reducir la mortalidad.
El estudio se realiza en cuestión de minutos y puede repetirse en intervalos cortos para monitorear la evolución del paciente o detectar complicaciones como arritmias o extensión del daño.
¿Puede un infarto pasar desapercibido en un electrocardiograma?
Si bien el electrocardiograma es una herramienta sensible, no todos los infartos presentan alteraciones visibles en el trazo, especialmente en sus fases iniciales o cuando se trata de un infarto sin elevación del ST (IAMSEST). En estos casos, el electrocardiograma puede ser normal o mostrar cambios sutiles que deben interpretarse en conjunto con la clínica del paciente y los resultados de otras pruebas, como la determinación de enzimas cardíacas.
Por ello, un electrocardiograma sin alteraciones no descarta por completo un infarto, sobre todo si el paciente tiene síntomas típicos como dolor torácico opresivo, sudoración, náuseas o dificultad para respirar.
Ante la sospecha de infarto, la realización inmediata de un electrocardiograma puede marcar la diferencia entre una recuperación favorable y una complicación grave. Si experimentas síntomas sugestivos, acude de inmediato al médico. Cuidar tu salud cardiovascular implica actuar con rapidez y realizar estudios diagnósticos en un laboratorio clínico confiable.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
