-
¿Por qué es importante el ultrasonido obstétrico en el segundo trimestre?
El ultrasonido obstétrico realizado durante el segundo trimestre del embarazo cumple una función crucial en la evaluación anatómica y funcional del feto. Este estudio, también conocido como ultrasonido morfológico, se lleva a cabo entre las semanas 18 y 22 de gestación y permite detectar posibles malformaciones, confirmar el crecimiento fetal adecuado y supervisar el entorno intrauterino. Es una herramienta esencial dentro del control prenatal que proporciona información diagnóstica de gran valor tanto para el médico como para los padres.
Evaluación detallada de la anatomía fetal
 Uno de los objetivos principales del ultrasonido obstétrico del segundo trimestre es examinar de manera sistemática los órganos y estructuras del feto. El especialista analiza el cerebro, la médula espinal, la cara, el tórax, el corazón, el abdomen, los riñones, la vejiga, los huesos largos y las extremidades. Esta evaluación minuciosa permite identificar defectos estructurales como malformaciones cardiacas, espina bífida, labio y paladar hendido, malformaciones renales, entre otras.
Uno de los objetivos principales del ultrasonido obstétrico del segundo trimestre es examinar de manera sistemática los órganos y estructuras del feto. El especialista analiza el cerebro, la médula espinal, la cara, el tórax, el corazón, el abdomen, los riñones, la vejiga, los huesos largos y las extremidades. Esta evaluación minuciosa permite identificar defectos estructurales como malformaciones cardiacas, espina bífida, labio y paladar hendido, malformaciones renales, entre otras.Detectar estas alteraciones de forma temprana brinda la oportunidad de planificar intervenciones médicas o quirúrgicas, preparar al equipo neonatal para una atención especializada y ofrecer consejería genética a la familia si fuera necesario.
Supervisión del crecimiento fetal
El ultrasonido obstétrico de segundo trimestre también permite obtener mediciones precisas del diámetro biparietal, la circunferencia cefálica, la circunferencia abdominal y la longitud del fémur. Con estos parámetros, el médico puede estimar el peso fetal y confirmar si el desarrollo es acorde con la edad gestacional.
La identificación de retraso en el crecimiento intrauterino o, por el contrario, un crecimiento acelerado, puede indicar la necesidad de un seguimiento más estrecho y de estudios complementarios para descartar patologías como preeclampsia, diabetes gestacional o infecciones congénitas.
Revisión de la placenta, el líquido amniótico y el cordón umbilical
Además del feto, el ultrasonido obstétrico en esta etapa evalúa el estado del entorno intrauterino. Se verifica la ubicación y aspecto de la placenta para descartar inserciones anómalas como la placenta previa, que puede afectar la vía del parto. También se analiza el volumen de líquido amniótico, ya que su disminución o exceso puede asociarse con complicaciones fetales.
El cordón umbilical es otro componente clave, y durante el estudio se confirma la presencia de sus tres vasos (dos arterias y una vena), así como su inserción placentaria. Estas observaciones ayudan a prever condiciones que puedan afectar el suministro de oxígeno y nutrientes al bebé.
Determinación del sexo fetal y vínculo familiar
Aunque no es la finalidad principal del estudio, el ultrasonido obstétrico del segundo trimestre también permite, en la mayoría de los casos, conocer el sexo del bebé si la posición fetal lo permite. Este momento suele ser significativo para los padres, ya que fortalece el vínculo afectivo y la preparación emocional para el nacimiento.
La vigilancia del embarazo mediante estudios adecuados mejora los desenlaces maternos y perinatales. Agenda tus estudios médicos, realiza tus pruebas de laboratorio y paga en línea para obtener beneficios exclusivos. Tu salud y la de tu bebé merecen una atención especializada desde el primer momento.
-
Inmovilización de fracturas: aliviar dolor y recuperación
Un golpe inesperado puede transformar un día cotidiano en un reto de resistencia y paciencia. Cuando un hueso sufre una fisura o se rompe, el primer objetivo es frenar el movimiento para que las células óseas empiecen su labor de reparación. Una correcta inmovilización de fracturas no solo reduce el dolor, sino que también evita desplazamientos que compliquen la consolidación. Conocer los pasos adecuados y los cuidados posteriores optimiza la recuperación y minimiza el riesgo de secuelas.
Técnicas para Inmovilización de fracturas
 Para inmovilizar una fractura se emplean diferentes dispositivos según la complejidad y la ubicación de la lesión:
Para inmovilizar una fractura se emplean diferentes dispositivos según la complejidad y la ubicación de la lesión:- Férulas semirrígidas: Son vendajes moldeables que se endurecen ligeramente con resinas especiales. Ideales en fracturas simples de extremidades superiores, permiten cierta adaptabilidad al contorno anatómico.
- Yeso convencional: El material de escayola o poliéster confiere rigidez total, esencial en fracturas desplazadas de tibia, peroné o húmero. Ofrece un soporte uniforme, aunque requiere cuidados de higiene para evitar humedad.
- Fijadores externos: Estructuras metálicas con clavos que atraviesan la piel y sostienen los fragmentos óseos. Recomendados en fracturas abiertas o con alto riesgo de infección, facilitan el acceso para curaciones sin desmontar todo el sistema.
Cada una de estas técnicas para fracturas óseas busca mantener la alineación perfecta de los extremos óseos, condición imprescindible para que el callo óseo madure sin deformidades.
El equipo médico define el método tras evaluar radiografías y descartar posibles lesiones vasculares o nerviosas. Un mal ajuste en la inmovilización puede generar puntos de presión, úlceras o circulación comprometida.
Protocolos y cuidados tras la inmovilización
Los tratamientos de inmovilización deben acompañarse de medidas complementarias:
- Elevación y reposo controlado: Mantener la extremidad en alto reduce la inflamación y alivia el dolor las primeras 48 horas.
- Control del dolor: Analgésicos y antiinflamatorios prescritos facilitan el descanso y evitan tensiones musculares que puedan desplazar la fractura.
- Higiene del dispositivo: Con yeso, se recomienda proteger la cobertura de la humedad; con férulas desmontables, retirar la funda para limpiar la piel con cuidado.
- Revisiones periódicas: Cada 7–10 días el ortopedista revisa la presión, la integridad del vendaje y realiza radiografías de control para verificar la formación del callo óseo.
Mantener comunicación constante con el profesional de salud ayuda a detectar signos de alarma: dolor creciente, hormigueo, palidez o hinchazón excesiva.
Rehabilitación y fortalecimiento
El momento de retirar el soporte marca el inicio de una nueva fase: la rehabilitación. Ejercicios de movilidad pasiva previenen la rigidez articular, mientras que la fisioterapia activa con bandas elásticas o pesas ligeras recupera la fuerza muscular. Una dieta balanceada, rica en calcio, vitamina D y proteínas, nutre el proceso de reparación y contribuye a un tejido óseo más resistente.
La progresión de las actividades debe ser gradual: primero levantar objetos livianos, luego caminar distancias cortas y, finalmente, retomar el deporte o labores físicas más exigentes. La constancia y la supervisión de un fisioterapeuta garantizan que la consolidación final sea estable y duradera.
Aplicar un protocolo riguroso de inmovilización de fracturas y seguimiento permite pasar de la inmovilidad forzada al movimiento consciente, reduciendo el tiempo de convalecencia y previniendo recaídas. Con estos consejos, la recuperación se convierte en un camino estructurado hacia la plena funcionalidad.
-
¿Qué papel juega el ultrasonido mamario en el seguimiento de tratamientos?
El ultrasonido mamario no solo cumple una función diagnóstica en la evaluación inicial de alteraciones en la mama, sino que también desempeña un papel fundamental en el seguimiento de tratamientos médicos o quirúrgicos. Este estudio no invasivo permite observar con precisión los cambios que ocurren en el tejido mamario durante y después de un tratamiento, ofreciendo información en tiempo real y sin exposición a radiación, lo cual lo convierte en una herramienta segura y eficaz para el monitoreo continuo.
Evaluación de la respuesta al tratamiento oncológico
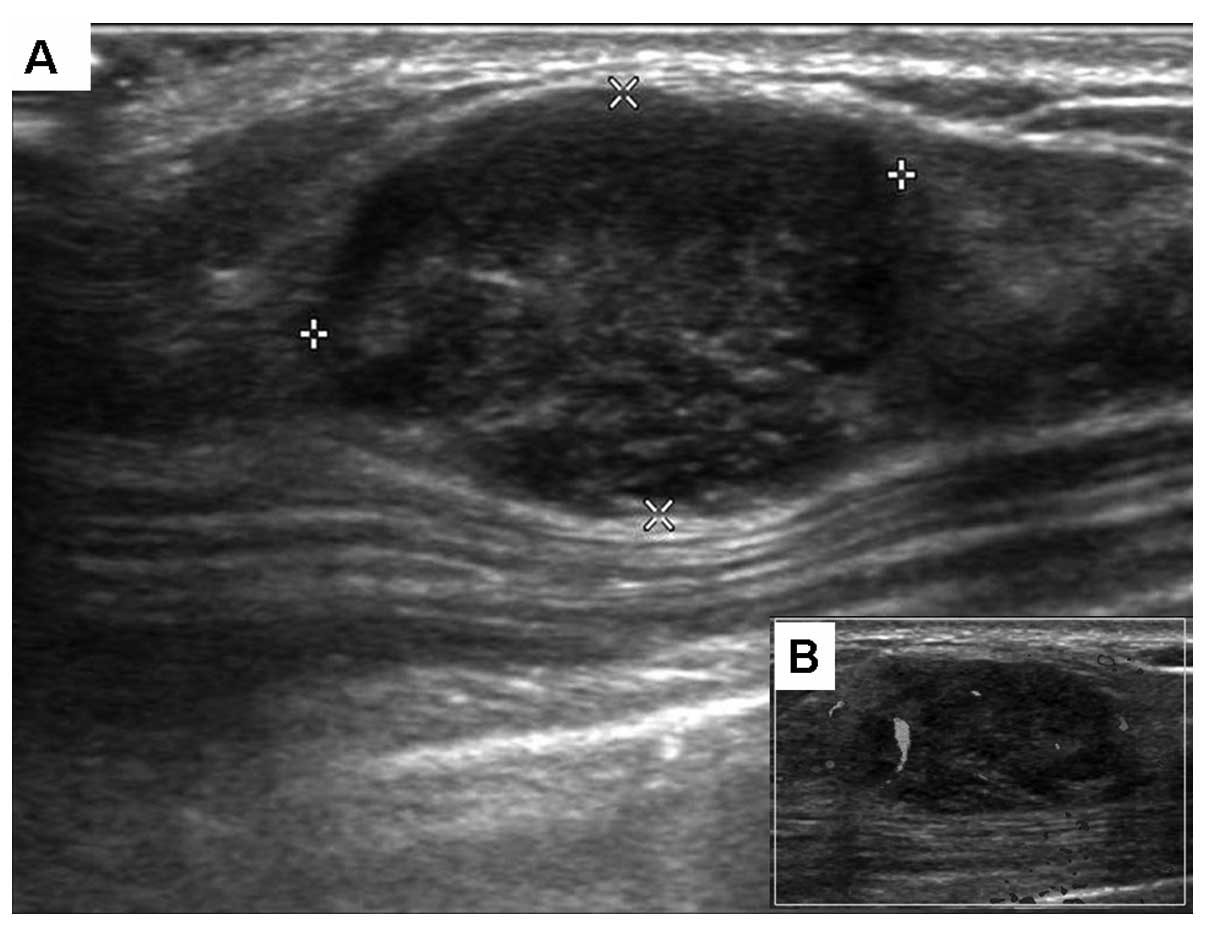 En pacientes diagnosticadas con cáncer de mama, el ultrasonido es utilizado para evaluar la respuesta tumoral a tratamientos como la quimioterapia o la terapia hormonal. Durante el proceso, se realizan estudios secuenciales que permiten comparar el tamaño, la vascularización y la consistencia de la lesión. Una disminución en el volumen tumoral o cambios en la ecogenicidad pueden indicar una buena respuesta terapéutica, mientras que la estabilidad o crecimiento de la masa puede requerir un ajuste en el plan de tratamiento.
En pacientes diagnosticadas con cáncer de mama, el ultrasonido es utilizado para evaluar la respuesta tumoral a tratamientos como la quimioterapia o la terapia hormonal. Durante el proceso, se realizan estudios secuenciales que permiten comparar el tamaño, la vascularización y la consistencia de la lesión. Una disminución en el volumen tumoral o cambios en la ecogenicidad pueden indicar una buena respuesta terapéutica, mientras que la estabilidad o crecimiento de la masa puede requerir un ajuste en el plan de tratamiento.Este tipo de seguimiento es especialmente útil en contextos de quimioterapia neoadyuvante, en donde se busca reducir el tamaño del tumor antes de la cirugía. El ultrasonido proporciona información dinámica que ayuda a los oncólogos a tomar decisiones oportunas.
Control postquirúrgico de la mama
El ultrasonido de mama también es empleado en el seguimiento de pacientes que han sido sometidas a procedimientos quirúrgicos, como tumorectomías, mastectomías o reconstrucciones. Sirve para evaluar la adecuada cicatrización de los tejidos, detectar seromas, hematomas o infecciones postoperatorias, y verificar la integridad de las prótesis en pacientes con reconstrucción mamaria.
Asimismo, permite identificar la recurrencia local de lesiones en el lecho quirúrgico, especialmente en mujeres que han recibido tratamiento conservador del cáncer. Estos controles periódicos son esenciales para detectar a tiempo cualquier anomalía que pueda requerir intervención.
Seguimiento de lesiones benignas
En el contexto de lesiones benignas como fibroadenomas o quistes complejos, el ultrasonido mamario es utilizado como herramienta de vigilancia. El médico puede indicar controles ecográficos cada 6 o 12 meses para observar si la lesión se mantiene estable, aumenta de tamaño o cambia sus características. Esta estrategia evita procedimientos innecesarios, siempre que no existan signos de transformación maligna.
El estudio también es útil para valorar la resolución de lesiones inflamatorias, como abscesos mamarios, tras el tratamiento antibiótico o el drenaje.
Seguridad y comodidad para la paciente
El ultrasonido mamario es bien tolerado, indoloro y de bajo costo. Gracias a que no implica radiación, puede realizarse con frecuencia sin afectar la salud de la paciente, lo que lo convierte en un método ideal para el control a largo plazo de cualquier condición mamaria. Su accesibilidad permite que los seguimientos se realicen con prontitud y eficacia en distintos entornos clínicos.
El ultrasonido de mamas es clave en el monitoreo del tratamiento de diversas patologías. Cuida tu salud, mantén tus controles al día y acude a una prueba de laboratorio o imagen cuando sea indicado por tu médico.
-
¿Cada cuánto tiempo debo hacerme una biometría hemática?
 La biometría hemática es una prueba de laboratorio que permite analizar los componentes celulares de la sangre y evaluar el estado general de salud del paciente. A través de este estudio, se obtiene información detallada sobre los glóbulos rojos, glóbulos blancos y plaquetas, así como otros indicadores relacionados con procesos infecciosos, inflamatorios o hematológicos. Debido a su utilidad diagnóstica, es una herramienta fundamental en la medicina preventiva y en el seguimiento de enfermedades crónicas.
La biometría hemática es una prueba de laboratorio que permite analizar los componentes celulares de la sangre y evaluar el estado general de salud del paciente. A través de este estudio, se obtiene información detallada sobre los glóbulos rojos, glóbulos blancos y plaquetas, así como otros indicadores relacionados con procesos infecciosos, inflamatorios o hematológicos. Debido a su utilidad diagnóstica, es una herramienta fundamental en la medicina preventiva y en el seguimiento de enfermedades crónicas.Frecuencia recomendada según el estado de salud
La periodicidad con la que se debe realizar una biometría hemática depende del estado clínico de cada persona. En individuos sanos, los especialistas recomiendan incluir este análisis en el chequeo médico general una vez al año. Esta frecuencia permite detectar de forma oportuna alteraciones como anemia, infecciones o trastornos hematológicos que pueden no presentar síntomas en etapas iniciales.
En pacientes con antecedentes de enfermedades hematológicas, inmunológicas o crónicas como diabetes, insuficiencia renal o enfermedades autoinmunes, la biometría hemática puede requerirse con mayor frecuencia. En estos casos, el médico tratante establece una periodicidad específica con base en la evolución clínica y los tratamientos indicados.
Indicaciones especiales para repetir el estudio
Existen situaciones en las que se recomienda realizar una biometría hemática de forma inmediata, aun si se ha realizado recientemente. Algunas de estas condiciones incluyen: fiebre prolongada, fatiga inexplicable, sangrados frecuentes, infecciones recurrentes o pérdida de peso sin causa aparente. También es común solicitar este análisis previo a intervenciones quirúrgicas, procedimientos médicos invasivos o como parte de una evaluación preoperatoria.
En mujeres embarazadas, la biometría hemática forma parte del control prenatal y se realiza en diferentes etapas del embarazo para monitorear posibles alteraciones como anemia gestacional o infecciones.
Importancia de la evaluación periódica de la sangre
El análisis periódico de la biometría hemática permite identificar de forma temprana desviaciones en los niveles normales de hemoglobina, hematocrito, leucocitos y plaquetas. Estas alteraciones pueden ser la primera señal de enfermedades más complejas que requieren atención médica oportuna. Además, esta prueba facilita el monitoreo de tratamientos farmacológicos que pueden influir en la médula ósea o el sistema inmunológico.
Los valores obtenidos se interpretan en conjunto con la historia clínica del paciente y, en caso necesario, se complementan con estudios adicionales como química sanguínea, pruebas inmunológicas o análisis especializados.
Realizar una biometría hemática en los intervalos recomendados por el profesional de salud es una medida preventiva eficaz que permite actuar con rapidez ante cualquier alteración. Cuida tu bienestar, atiende los cambios en tu cuerpo y acude al laboratorio para realizarte esta prueba cuando tu médico lo indique.
-
¿Cuáles son los valores normales en un perfil tiroideo?
 El perfil tiroideo es un estudio de laboratorio que permite conocer el estado funcional de la glándula tiroides mediante la medición de hormonas específicas en sangre. Interpretar correctamente sus resultados es fundamental para detectar alteraciones hormonales que pueden influir en el metabolismo, la energía, el peso corporal y la salud cardiovascular. Los valores normales del perfil tiroideo pueden variar ligeramente según el laboratorio, pero existen rangos de referencia estandarizados que orientan al médico en el diagnóstico clínico.
El perfil tiroideo es un estudio de laboratorio que permite conocer el estado funcional de la glándula tiroides mediante la medición de hormonas específicas en sangre. Interpretar correctamente sus resultados es fundamental para detectar alteraciones hormonales que pueden influir en el metabolismo, la energía, el peso corporal y la salud cardiovascular. Los valores normales del perfil tiroideo pueden variar ligeramente según el laboratorio, pero existen rangos de referencia estandarizados que orientan al médico en el diagnóstico clínico.Hormona estimulante de la tiroides (TSH)
La TSH, o tirotropina, es una hormona producida por la hipófisis que regula la actividad de la glándula tiroides. Su concentración es el primer parámetro que suele analizarse, ya que responde de manera inversa a los niveles de hormonas tiroideas.
- Valores normales de TSH: 0.4 a 4.5 mUI/L (miliunidades internacionales por litro).
Un nivel elevado de TSH suele indicar hipotiroidismo, mientras que una TSH baja sugiere hipertiroidismo. En pacientes bajo tratamiento, los valores objetivo pueden ajustarse según las necesidades clínicas.
Tiroxina libre (T4 libre)
La T4 libre representa la forma no ligada de la tiroxina, y refleja la cantidad de hormona disponible para actuar en los tejidos. Es un marcador esencial para evaluar la función tiroidea real, especialmente cuando la TSH está alterada.
- Valores normales de T4 libre: 0.8 a 1.8 ng/dL (nanogramos por decilitro).
En el hipotiroidismo, los niveles de T4 libre están por debajo del rango normal. En cambio, en el hipertiroidismo, se encuentran elevados.
Triyodotironina libre (T3 libre)
La T3 libre es la forma activa de la hormona tiroidea y tiene una función clave en el metabolismo celular. Aunque no siempre se incluye de manera rutinaria, su medición es útil en casos donde hay sospecha de alteraciones con T4 normal y TSH baja.
- Valores normales de T3 libre: 2.3 a 4.2 pg/mL (picogramos por mililitro).
En el hipertiroidismo leve o en algunas formas de hipertiroidismo de T3, esta hormona puede estar elevada incluso cuando la T4 se mantiene dentro de los límites normales.
Factores que pueden modificar los valores del perfil tiroideo
Es importante tener en cuenta que ciertos factores pueden alterar los resultados del perfil tiroideo sin que exista una enfermedad tiroidea real. Entre ellos se encuentran el embarazo, el uso de anticonceptivos hormonales, enfermedades sistémicas agudas, alteraciones en proteínas transportadoras o el uso de medicamentos como amiodarona, litio o corticoesteroides.
La interpretación de los valores debe realizarse siempre dentro del contexto clínico del paciente, considerando síntomas, antecedentes médicos y otros estudios complementarios. Si presentas signos de alteración tiroidea, acude a una valoración médica especializada.
Cuidar el funcionamiento hormonal es esencial para mantener la salud general. Si tienes dudas sobre el estado de tu tiroides, solicita una evaluación médica y realiza un perfil tiroideo en un laboratorio confiable. Tu salud endocrina merece atención oportuna.
-
¿Qué indica la presencia de líquido en un ultrasonido mamario?
El ultrasonido mamario es un estudio por imagen que utiliza ondas sonoras de alta frecuencia para explorar en tiempo real las estructuras internas de la mama. Este procedimiento permite identificar alteraciones como masas, quistes, inflamaciones o acumulaciones de líquido. La presencia de líquido en una imagen ecográfica puede estar asociada a diversas condiciones clínicas, por lo que su adecuada interpretación es esencial para un diagnóstico certero y oportuno.
Líquido en la mama: ¿siempre es un quiste?
Cuando se detecta líquido en el ultrasonido de mama, una de las causas más comunes es la presencia de quistes. Estas son formaciones benignas que contienen fluido en su interior y se originan por la obstrucción de los conductos mamarios. En la ecografía, los quistes simples se identifican como imágenes anecoicas, es decir, completamente negras, con bordes bien definidos y sin flujo interno en el estudio Doppler.
No obstante, no todo líquido corresponde a un quiste. Existen otras condiciones en las que el líquido puede acumularse en los tejidos mamarios, por lo que es fundamental evaluar otros parámetros ecográficos y considerar los antecedentes clínicos de la paciente.
Quistes complejos y contenido ecogénico
En algunos casos, el líquido presente en una lesión mamaria puede tener características ecográficas más complejas. Por ejemplo, un quiste puede contener ecos internos, tabiques o presentar paredes engrosadas. A estos se les conoce como quistes complejos, y aunque muchos son benignos, algunos pueden requerir una evaluación más detallada o una punción para analizar el contenido.
La presencia de contenido ecogénico dentro del líquido puede deberse a sangre, restos celulares o material proteico, y suele observarse en quistes hemorrágicos, infecciosos o tras traumatismos. En estas situaciones, el radiólogo valorará si es necesario realizar un seguimiento o proceder con otros estudios complementarios.
Colecciones líquidas por procesos inflamatorios
El ultrasonido mamario también permite identificar colecciones líquidas asociadas a infecciones, como los abscesos. Estos aparecen como áreas con contenido líquido heterogéneo, mal delimitadas y con aumento del flujo periférico en el Doppler, indicativo de inflamación activa. Son más comunes en mujeres en periodo de lactancia, pero también pueden presentarse por procesos infecciosos secundarios a lesiones cutáneas o cirugía mamaria.
 Otra causa de acumulación de líquido es el seroma, que puede aparecer después de una cirugía, biopsia o traumatismo. El seroma se manifiesta como una colección anecoica o ligeramente ecogénica, sin signos de infección activa.
Otra causa de acumulación de líquido es el seroma, que puede aparecer después de una cirugía, biopsia o traumatismo. El seroma se manifiesta como una colección anecoica o ligeramente ecogénica, sin signos de infección activa.Evaluación médica y decisiones clínicas
La detección de líquido en el tejido mamario mediante ultrasonido requiere de una valoración integral que considere la morfología de la imagen, los síntomas de la paciente y su historia clínica. En algunos casos, el líquido puede ser aspirado para análisis citológico o bacteriológico, especialmente si se sospecha infección o si el contenido es denso y persistente.
El ultrasonido de mama es un recurso fundamental en el estudio de lesiones con contenido líquido. Ante cualquier síntoma o hallazgo, consulta con tu médico y realiza una prueba de laboratorio o imagen para cuidar tu salud de forma preventiva.
-
¿El ultrasonido hepatobiliar puede ayudar a diagnosticar cáncer de hígado o vesícula?
El ultrasonido hepatobiliar es un estudio de imagen ampliamente utilizado en la práctica clínica para evaluar la morfología del hígado, la vesícula biliar y las vías biliares. Su capacidad para detectar alteraciones estructurales en estos órganos lo convierte en una herramienta valiosa en la identificación de lesiones sospechosas, incluyendo aquellas compatibles con procesos oncológicos. Aunque no permite confirmar el diagnóstico de cáncer por sí solo, sí constituye un primer paso esencial para su detección temprana.
Detección de lesiones hepáticas mediante ultrasonido hepatobiliar
En el contexto del hígado, el ultrasonido puede identificar masas focales que pueden corresponder a lesiones benignas como hemangiomas, hiperplasia nodular focal o adenomas, así como a tumores malignos primarios como el carcinoma hepatocelular. Estas lesiones se visualizan como áreas hipoecoicas, hiperecoicas o mixtas, dependiendo de su composición y vascularización. Además, el estudio permite evaluar la arquitectura hepática, lo que resulta fundamental en pacientes con cirrosis, quienes tienen mayor riesgo de desarrollar cáncer hepático.
El ultrasonido hepatobiliar también puede revelar datos indirectos de enfermedad avanzada, como alteraciones en el flujo sanguíneo hepático, presencia de ascitis o signos de hipertensión portal. Estos hallazgos, si bien no son específicos del cáncer, pueden orientar al médico a realizar estudios complementarios como la tomografía computarizada o la resonancia magnética con contraste.
Hallazgos sospechosos en vesícula biliar y vías biliares
En cuanto a la vesícula biliar, este estudio permite detectar engrosamientos de la pared vesicular, pólipos o masas que deben ser cuidadosamente evaluadas. Una masa sólida que no presenta movilidad ni sombra acústica, especialmente si mide más de 1 centímetro, puede levantar sospechas de carcinoma vesicular. Asimismo, el hallazgo de vesícula biliar de porcelana o la presencia de cálculos grandes se ha relacionado con mayor riesgo de neoplasia.
Respecto a las vías biliares, el ultrasonido hepatobiliar puede mostrar dilataciones anormales que sugieran obstrucción por masas o estenosis malignas, como en el colangiocarcinoma. En estos casos, el estudio se complementa con otras pruebas de imagen y marcadores tumorales para establecer un diagnóstico definitivo.
Limitaciones del ultrasonido en el diagnóstico oncológico
Aunque el ultrasonido hepatobiliar es una herramienta clave en la evaluación inicial, presenta ciertas limitaciones en la detección de lesiones pequeñas o en pacientes con obesidad o abundante gas intestinal. Por esta razón, cuando se identifican hallazgos sospechosos, se recomienda continuar con estudios de mayor resolución y, si es necesario, realizar una biopsia dirigida para obtener una muestra del tejido afectado.
El diagnóstico oportuno del cáncer de hígado o vesícula biliar mejora significativamente el pronóstico del paciente. Por ello, el uso adecuado del ultrasonido hepatobiliar, combinado con el juicio clínico del médico, representa una medida fundamental en el abordaje temprano de estas patologías. Si experimentas síntomas abdominales persistentes o tienes antecedentes de enfermedades hepáticas, acude con tu médico y realiza un estudio de imagen. ¡Cuida tu salud y no postergues una evaluación que puede marcar la diferencia!
-
¿Quién interpreta los resultados de una tomografía?
La tomografía es una herramienta diagnóstica de alta precisión utilizada para visualizar estructuras internas del cuerpo humano mediante cortes transversales. Una vez realizado el estudio, es fundamental que la interpretación de las imágenes obtenidas sea realizada por profesionales especializados, ya que de esta evaluación depende la orientación diagnóstica y terapéutica del paciente. La correcta interpretación de una tomografía requiere conocimientos avanzados en anatomía, fisiopatología y técnicas de imagen médica.
El rol del médico radiólogo en la interpretación tomográfica
El principal profesional encargado de analizar los resultados de una tomografía es el médico radiólogo. Esta especialidad médica se dedica al estudio, diagnóstico y, en algunos casos, tratamiento de enfermedades mediante técnicas de imagen como la tomografía computarizada, la resonancia magnética, la ecografía y los estudios radiográficos convencionales.
El radiólogo recibe una formación médica general seguida de una especialización en diagnóstico por imágenes. En el contexto de una tomografía, este especialista examina detenidamente los cortes obtenidos, evalúa la morfología y densidad de las estructuras, y compara hallazgos con antecedentes clínicos y otros estudios del paciente. Finalmente, redacta un informe radiológico detallado que se integra en la historia clínica.
Interacción multidisciplinaria en el análisis de una tomografía
Aunque el radiólogo es el principal responsable de la interpretación de los estudios tomográficos, su labor se desarrolla en estrecha colaboración con otros profesionales de la salud. Dependiendo del área del cuerpo evaluada y del motivo del estudio, los hallazgos tomográficos son analizados conjuntamente con médicos de distintas especialidades.
Por ejemplo, en el ámbito oncológico, los resultados de la tomografía pueden ser discutidos en comités multidisciplinarios que incluyen oncólogos, cirujanos y radioterapeutas. En neurología, los neurorradiólogos interpretan estudios cerebrales complejos, mientras que en cardiología, los cardiólogos intervencionistas consultan con radiólogos especializados en imágenes cardiovasculares.
Esta interacción favorece una comprensión integral de los hallazgos y permite tomar decisiones clínicas más precisas y seguras.
Subespecialización dentro de la radiología diagnóstica
La creciente complejidad de la imagenología médica ha impulsado la subespecialización dentro del campo de la radiología. Muchos radiólogos centran su práctica en áreas específicas, como la neurorradiología, la radiología musculoesquelética, la radiología torácica o la radiología abdominal. Esta formación avanzada permite una interpretación más detallada y precisa de los estudios tomográficos en contextos clínicos particulares.
Por ejemplo, un radiólogo torácico está especialmente capacitado para interpretar tomografías de tórax en pacientes con enfermedades pulmonares, infecciones, cáncer o patología cardiovascular. Esta especialización mejora la calidad del diagnóstico y permite una mejor correlación clínica.
Elaboración del informe radiológico
Una vez que el radiólogo ha revisado exhaustivamente la tomografía, emite un informe diagnóstico que contiene una descripción técnica del estudio, los hallazgos relevantes, y una impresión diagnóstica. Este documento es enviado al médico solicitante, quien integra la información con el cuadro clínico del paciente para establecer un plan terapéutico.
 El informe puede incluir recomendaciones para estudios complementarios, comparaciones con estudios previos o sugerencias sobre posibles diagnósticos diferenciales. En algunos casos, los radiólogos también realizan procedimientos intervencionistas guiados por tomografía, como biopsias o drenajes, consolidando aún más su rol activo en el proceso diagnóstico y terapéutico.
El informe puede incluir recomendaciones para estudios complementarios, comparaciones con estudios previos o sugerencias sobre posibles diagnósticos diferenciales. En algunos casos, los radiólogos también realizan procedimientos intervencionistas guiados por tomografía, como biopsias o drenajes, consolidando aún más su rol activo en el proceso diagnóstico y terapéutico. -
¿Qué hacer si el resultado del tamiz neonatal es anormal?
El tamiz neonatal es una prueba crucial para la detección temprana de diversas enfermedades que afectan a los recién nacidos. Esta prueba, que se realiza en los primeros días de vida, permite identificar trastornos metabólicos, endocrinos y genéticos que, si no se tratan, pueden tener consecuencias graves para la salud del bebé. Sin embargo, en algunos casos, los resultados del tamiz neonatal pueden ser anormales, lo que genera preocupación en los padres. Es importante entender los pasos a seguir en estos casos para garantizar una atención médica adecuada y oportuna.
¿Qué significa un resultado anormal?
Es fundamental aclarar que un resultado anormal en el tamiz neonatal no necesariamente indica que el bebé tenga una enfermedad. Los resultados anormales pueden ser el resultado de diversas causas, como un error en la muestra de sangre, una condición transitoria del recién nacido o la presencia de una enfermedad rara que requiere atención médica inmediata. Por ello, un resultado anormal debe ser considerado como un indicio para realizar más pruebas y confirmar el diagnóstico.
Paso 1: Consultar con el pediatra
El primer paso si el resultado del tamiz neonatal es anormal es acudir al pediatra. El médico será el encargado de interpretar el informe y explicar qué significa cada hallazgo. Es posible que se necesiten más pruebas para confirmar si el bebé tiene o no la enfermedad en cuestión. En algunos casos, el pediatra puede referir al bebé a un especialista en el área relacionada con el trastorno identificado, como un endocrinólogo o un genetista.
Paso 2: Realización de pruebas confirmatorias
Si los resultados del tamiz neonatal sugieren la presencia de una enfermedad, se realizarán pruebas confirmatorias específicas para obtener un diagnóstico más preciso. Por ejemplo, en el caso de un posible hipotiroidismo congénito, se pueden realizar análisis adicionales para medir los niveles hormonales tiroideos. En caso de sospecha de fenilcetonuria, se podrían realizar pruebas genéticas para confirmar la mutación que causa el trastorno.
Estas pruebas confirmatorias son esenciales, ya que permiten determinar con certeza si el bebé tiene la condición indicada en el tamiz neonatal. Además, pueden ayudar a identificar otras afecciones que no fueron inicialmente detectadas.
Paso 3: Comenzar el tratamiento adecuado
Si las pruebas confirmatorias revelan que el bebé tiene una enfermedad detectada por el tamiz neonatal, es fundamental iniciar el tratamiento de inmediato. La mayoría de las enfermedades que se detectan a través del tamiz neonatal son tratables, y el inicio temprano del tratamiento es clave para prevenir complicaciones graves.
 Por ejemplo, en el caso de un diagnóstico positivo para fenilcetonuria, el tratamiento principal consiste en seguir una dieta estricta baja en fenilalanina, lo que previene el daño cerebral. En el caso del hipotiroidismo congénito, se administrará hormona tiroidea sintética para normalizar los niveles hormonales y garantizar un desarrollo saludable del bebé.
Por ejemplo, en el caso de un diagnóstico positivo para fenilcetonuria, el tratamiento principal consiste en seguir una dieta estricta baja en fenilalanina, lo que previene el daño cerebral. En el caso del hipotiroidismo congénito, se administrará hormona tiroidea sintética para normalizar los niveles hormonales y garantizar un desarrollo saludable del bebé.Paso 4: Seguimiento médico constante
Una vez iniciado el tratamiento, es fundamental mantener un seguimiento médico regular para asegurar que el bebé esté respondiendo adecuadamente y que no se presenten efectos secundarios. El pediatra o el especialista monitorearán el progreso del bebé y ajustarán el tratamiento según sea necesario. El seguimiento constante también permitirá detectar cualquier complicación de manera temprana y actuar rápidamente.
Importancia de la detección temprana
La detección temprana de trastornos a través del tamiz neonatal es crucial para la salud del bebé. Muchas de las condiciones que se identifican mediante esta prueba pueden tratarse eficazmente si se diagnostican a tiempo, lo que reduce significativamente el riesgo de daño permanente o complicaciones graves. Por lo tanto, es esencial que los padres comprendan la importancia de realizar el tamiz neonatal y seguir las recomendaciones médicas en caso de resultados anormales.
Cuidar la salud de tu bebé es una prioridad. Si el resultado del tamiz neonatal es anormal, no dudes en consultar con un profesional de la salud y seguir todas las indicaciones necesarias para garantizar el bienestar de tu hijo. Realizarse pruebas de laboratorio periódicas es fundamental para prevenir y tratar cualquier afección a tiempo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
